Какие камни в почках образуются при подагре
Камни в почках не только болезненны, как подагра, но и оба развиваются из-за высокой мочевой кислоты в крови. Если вы страдаете от подагры, у вас повышенный риск развития камней в почках в будущем, если вы не будете следить за своей диетой и правильно относиться к своей подагре. Особенно после 40 лет и даже больше после 70 лет. Если вы мужчина, у вас больше шансов развить камни в почках. У одного из 20 человек с подагрой или без подагры будут развиваться почечные камни при их жизни. В этой статье рассмотрим камни в почках при подагре.
После того, как вы уже развили камни в почках, вы склонны развивать их снова, это становится повторяющей болезнью. Почечные камни в основном представляют собой кристаллические минералы, которые образуются в мочевом тракте, вызывая сильную боль в области желудка или паха, и обычно вызывают кровь в моче. Если вы испытываете слабое мочеиспускание или если в моче содержится большое количество каменнообразующих веществ, то появляются камни в почках. Вы почувствуете жжение, когда будете мочиться и как приступ подагры, это будет атака почек. Противовоспалительная диета.
Смесь оксалата и фосфата или кальция может производить камни в почках, а также мочевую кислоту. Среди различных типов камней в почках камни мочевой кислоты наиболее трудно диагностировать, так как они не обнаруживаются через рентген. И поскольку ваш врач может задержаться в диагностике, это может привести к увеличению камня в почках. Вот почему подагра имеет много общего с камнями в почках.
Причины, такие как мочевая кислота, обезвоживание и алкоголь, могут привести к развитию камней в почках. Кристаллы мочевой кислоты, которые откладываются в почках, могут стать крупными камнями и могут вызвать у вас постоянное повреждение почек, рубцевание на почках с острыми краями. Кроме того, камни в почках могут помешать почкам, удалить отходы и повышается риск заражения. Камни в почках при подагре могут также в конечном итоге привести к хроническому заболеванию почек и даже почечной недостаточности, что означает, что вам понадобится диализ или трансплантат для лечения осложнений, которые сделают вас больным или даже могут убить вас. Препараты при обострении подагры.
Шведское исследование 2017 года показало, что у пациентов с подагрой на 60% больше вероятность развития камней в почках по сравнению с общей популяцией. Исследование показало, что риск более распространен у мужчин по сравнению с женщинами. И затрагивает в основном мужчин, страдающих ожирением и страдающих диабетом. В исследовании также подчеркивается важность принятия надлежащей дозы аллопуринола для ограничения риска возникновения камней в почках в будущем.
Если вы страдаете от камней в почках, симптомы включают не только кровь в моче и боль в области живота или паха, но и тошноту, рвоту, спазмы, лихорадку, боли в спине и даже озноб. При появлении каких-либо симптомов обязательно обратитесь к врачу. Важно пить много воды. Старайтесь пить не менее 8 чашек, но рекомендуется от 12 до 16 чашек воды в день. Как жиры влияют на подагру?
Если вы потеете много, важно оставаться хорошо гидратированным. Выпивая много воды, вымываете натрий и другие токсины, чтобы помочь камням в почках пройти через тело быстрее. Прохождение камней в почках может быть довольно болезненным, но не причинит вам никакого постоянного повреждения. Держитесь подальше от мяса, алкоголя, сладких продуктов, соленых продуктов. Питайтесь в основном овощами, делайте салаты, полные овощей, чтобы сделать это максимально комфортным. Если становится хуже, то для удаления камней в почках потребуется операция.
Если у вас выходит небольшой камень, ваш врач может порекомендовать вам, принять болеутоляющее средство для дискомфорта. Ваш врач может также назначить лекарство, чтобы расслабить мышцы в вашем мочеточнике, помогая пройти камню быстрее и с меньшей болью. То, что вы должны начать с сегодняшнего дня, — это изменить свой образ жизни, если вы хотите избежать камней в почках в будущем. Подагра при беременности.
Источник
Берегите кальций
Фосфатные камни бывают двух видов: фосфатно-кальциевые и смешанные (или струвиты), состоящие из магниево-аммонийных фосфатов и солей кальция.
Фосфатно-кальциевые камни образуются и растут при щелочной реакции мочи и повышенном выведение фосфата кальция с мочой. Это бывает при заболеваниях с повышенной кислотностью желудочного сока, при длительном приеме препаратов, снижающих кислотность, при нарушении работы почечных канальцев. Кроме того, такие камни часто формируются при нарушении функции паращитовидных желез и обмена витамина D.
Струвиты образуются при хроническом воспалении в мочевых путях Бактерии-возбудители (чаще всего протей, кишечная палочка и бактерии из рода Pseudomonas) синтезируют ферменты, расщепляющие мочевину с образованием аммиака, который является обязательным компонентом струвитов. При этом моча сильно защелачивается (рН >7,5) и создаются условия для выпадения кристаллов солей. Струвиты растут быстро, часто становятся коралловидными и требуют оперативного вмешательства.
Цель диеты:
• создать условия для закисления мочи;
• уменьшить выделение кальция с мочой.
При фосфатно-кальциевых камнях больным рекомендуются продукты, повышающие кислотность мочи, богатые витаминами А и D: мясо, рыба, печень, сало, хлеб, мучные изделия, сливочное и растительное масло, яйца (одно в день), некрепкий чай, кофе с небольшим количеством молока. Разрешаются овощи, бедные щелочными валентностями и кальцием (горох, фасоль, чечевица, брюссельская капуста, тыква), кислые ягоды и фрукты (брусника, клюква, красная смородина, кислые яблоки, айва). Молоко и молочные продукты, а также растительная пища, кроме названных продуктов, ограничиваются.
Надо иметь в виду, что длительные пищевые ограничения кальция могут нанести вред организму, поэтому на фоне основной диеты один раз в неделю в рацион включают молоко и молочные продукты. Таковы классические рекомендации диеты №14 при фосфатных камнях.
Однако ряд диетологов обращают внимание на то, что животный белок способствует повышенному выделению кальция с мочой. При этом он может высвобождаться из костной ткани, что приводит к ее разрежению. Кроме того, животный белок является источником фосфора. Поэтому существует другой подход к диетическому питанию при фосфатных камнях.
Основу рациона составляют блюда из цельнозерновых злаков (хлеб, проростки, хлопья из ржи, пшеницы, овса, настои на злаках) и нешлифованных круп (каши), семя льна, растительное масло, бедные оксалатами ягоды и фрукты (в том числе в виде компотов и морсов с медом или неочищенным сахаром), тыква, репа, бобовые, морковь, капуста (особенно квашеная). Сметана добавляется в небольших количествах только в готовую пищу. В день можно съедать 1 яйцо с желтком (при этом взбитые белки из 2-3 яиц можно использовать для приготовления блюд), рыба и морепродукты разрешены 2-3 раза в неделю. Потребление соли и животного жира ограничивается. Мне представляется, что в пожилом возрасте предпочтительнее придерживаться этого варианта диеты.
Регулярное включение в рацион клюквы, клюквенного морса и сока снижает частоту развития мочевой инфекции. Это важный продукт для больных, имеющих смешанные камни, а также находящихся в группе риска. Кроме того, им стоит обратить внимание на пряные травы, которые используют как приправу: тимьян, фенхель, тысячелистник, тмин. При регулярном употреблении они способны оказывать выраженное противомикробное действие. Нормальная работа желудка и кишечника служит залогом здоровья почек. Поэтому надо следить за тем, чтобы их работа не нарушалась.
К чему ведет чревоугодие
При подагре нарушается обмен пуриновых оснований и мочевой кислоты. Это происходит по разным причинам, в том числе под действием наследственных факторов. Большую роль в развитии болезни играют и пищевые предпочтения: употребление большого количества продуктов, богатых пуриновыми основаниями, особенно мяса и мясопродуктов. Кратчайший путь к подагре при наличии генетической предрасположенности – это чревоугодие: частые обильные застолья с жирной мясной пищей и алкоголем, в том числе с пивом. Попадая в организм человека, пуриновые основания расщепляются до мочевой кислоты. При ее избытке почки не могут вывести ее полностью, и содержание мочевой кислоты в крови резко повышается. Вследствие этого она накапливается в организме. Кристаллы самой кислоты и ее солей откладываются в тканях (чаще в суставах рук и ног), а в перенасыщенной солями моче образуются уратные камни.
Соблюдение диеты дает хороший результат в профилактике обострений и снижении темпов прогрессирования заболевания.
Цель диеты:
• снизить уровень содержания мочевой кислоты в крови;
• повысить выделение мочевой кислоты почками;
• уменьшить риск образования уратных камней в почках;
• снизить риск повышения концентрации щавелевой кислоты и ее солей (оксалатов) в моче для профилактики образования смешанных камней.
Для лечения вне обострения и профилактики приступов подагры рекомендуется диета № 6 по М.И.Певзнеру. Она подразумевает исключение из рациона продуктов, богатых пуриновыми основаниями и мочевой кислотой, и ограничение продуктов, являющихся источниками оксалатов. Эти же продукты закисляют мочу и создают условия для выпадения кристаллов уратов и оксалатов.
Запрещаются: печень, почки, мозги, язык, мясо молодых животных, консервы, копчености, жирная, соленая, копченая рыба, бульоны – мясные, рыбные, грибные, куриные, животный жир, бобовые, щавель, шпинат, цветная капуста, инжир, шоколад, какао, кофе, крепкий чай.
Очень важно, изменив рацион питания, сдвинуть реакцию мочи в щелочную сторону. Это приводит к повышению растворимости кристаллов мочевой кислоты и предупреждает прогрессирование мочекаменной болезни. С этой целью в питании увеличивают количество молочных продуктов, овощей и фруктов включают в него щелочные минеральные воды. Защелачиванию мочи способствуют соки из огурцов, кабачков, настой листьев липы.
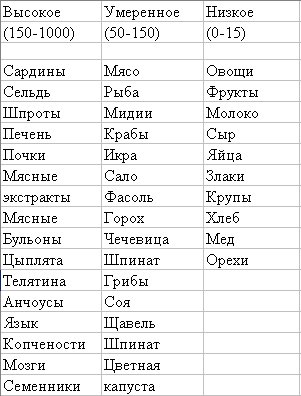
Содержание пуриновых оснований в продуктах (в мг на 100 г)
Особое внимание уделяется цитрусовым, в первую очередь лимонам. В определенной степени их можно расценивать как альтернативу цитратным смесям, которые обычно назначают для подщелачивания мочи и увеличения концентрации в ней цитратов. Считается, что регулярный прием 0,5 чашки свежевыжатого лимонного сока, разведенного водой и подслащенного медом, не только повышает выделение цитратов, но и уменьшает выделение кальция с мочой. Свежевыжатый апельсиновый сок также оказывает положительное действие на обмен цитратов, но не влияет на содержание кальция в моче и к тому же увеличивает количество оксалатов. Что же касается сока из грейпфрута, то у не которых больных он увеличивает риск образования камней.
Прежде всего, надо постараться определить состав камней. А пока происхождение камнем уточняется, соблюдать общие диетические рекомендации для всех видов мочекаменной болезни.
• Пить 1,5-3 л жидкости в день (вода, слабый чай, березовый сок, настой мелиссы, мяты, укропа, фенхеля). Избегать безалкогольных прохладительных напитков, содержащих много фосфорной кислоты, повышающей риск образования камней.
• Ограничить употребление соли и продуктов, содержащих ее в больших количествах.
Полезны овощи, фрукты и ягоды, богатые калием. Он оказывает выраженное мочегонное действие и тем самым благоприятствует выведению мочекислых соединений из организма. Фрукты и ягоды рекомендуется есть 2 раза в день, утром и вечером, за 40-60 минут до еды или через 2-3 часа после еды.
Для снижения насыщения мочи солями рекомендуется больше пить. Если нет противопоказаний со стороны сердечно-сосудистой системы, надо выпивать 2-2,5 л жидкости в день. При этом количество соли ограничивается до 5-7 г, чтобы избежать задержки жидкости в организме и снизить потребление натрия.
Ограничивают употребление тугоплавких животных жиров, богатых насыщенными жирными кислотами, так как установлена прямая взаимосвязь между их количеством в пище, возрастанием уровня мочевой кислоты в крови и уменьшением ее выделения с мочой. Нарушения обмена мочевой кислоты часто сопровождаются снижением чувствительности клеток к инсулину, поэтому рекомендуется меньше употреблять легкоусвояемых углеводов (продуктов из белой муки, сахара, сладостей). При избыточном весе это ограничение должно быть более жестким.
Режим питания дробный: 5-6 раз в день; в промежутках между приемами пищи и натощак надо обязательно пить хотя бы несколько глотков жидкости.
Мясо, птицу и рыбу предварительно отваривают: при варке до 50% содержащихся в продукте пуринов переходят в бульон. После отваривания из мяса, птицы, рыбы готовят разные блюда (тушат, запекают, жарят). В рацион мясные и рыбные блюда включают не чаще 2-3 раз в неделю. Порция мяса должна быть не более 100-150 г, рыбы – не более 170-200 г.
• Отказаться от пищевых концентратов (бульонные кубики, супы в пакетиках, соусы и т.д.), содержащих глутамат натрия, а также от других продуктов с избытком натрия.
• Исключить острые и жареные копчености, алкоголь.
• Ограничить потребление животных белков и жиров.
• Есть больше продуктов, содержащих калий и витамины (особенно группы B).
• Без совета врача не принимать препараты с повышенным содержанием кальция и витамина С.
При подагре следует обеспечить организм суточной нормой витаминов С (аскорбиновой кислотой), В1 (рибофлавином) и В3 (ннацином). Желательно получать эти витамины из натуральных продуктов.
Перед сном при подагре обязательно нужно выпивать стакан жидкости: некрепкий чай, чай с молоком или лимоном, кефир, отвар пшеничных отрубей, соки. Следует ограничить потребление продуктов, возбуждающих нервную систему (кофе, какао, крепкий чай, острые закуски, пряности и др.). Употребление спиртных напитков может провоцировать подагрические приступы, так как алкоголь ухудшает выведение почками мочевой кислоты.
При подагре полезно раз в неделю проводить разгрузочные дни – творожные, кефирные, молочные и фруктовые. В разгрузочные дни надо выпивать не менее 1,5-2 л жидкости. А вот голодание строго противопоказано. Оно приводит к резкому повышению содержания мочевой кислоты в крови и приступу подагры. Не меньший вред могут нанести высокобелковые диеты (мясо, рыба, сыр, молочные продукты, яйца), которые некоторые больные используют для борьбы с лишним весом.
В период обострения категорически запрещаются любые мясные и рыбные продукты. Основу диеты составляют молоко, молочнокислые продукты, кисели, компоты, овощные и фруктовые соки, некрепкий чай с молоком или лимоном, овощные супы, жидкие каши. В день надо пить до 2 л жидкости. Особенно полезны в такие дни щелочные минеральные воды.
Когда обострение затихает, можно включать в питание мясные блюда, но не чаще двух раз в неделю по 100-150 г отварного мяса. В остальные дни едят молочные продукты, яйца, крупы, картофель, овощи и фрукты. Такая диета назначается на 1-2 недели.
Татьяна Кравец,
кандидат медицинских наук
Источник
 Оба заболевания относятся к нарушениям водно-солевого обмена в организме, сопровождающихся повышенным выведением с мочой различных солей — оксалатов, уратов, фосфатов и др.. При нарушении обмена мочевой кислоты кристаллы урата натрия откладываются в ткани почек – это приводит к развитию воспалительных процессов в суставах и нарушению функций мочевыведения.
Оба заболевания относятся к нарушениям водно-солевого обмена в организме, сопровождающихся повышенным выведением с мочой различных солей — оксалатов, уратов, фосфатов и др.. При нарушении обмена мочевой кислоты кристаллы урата натрия откладываются в ткани почек – это приводит к развитию воспалительных процессов в суставах и нарушению функций мочевыведения.
ПОДАГРА
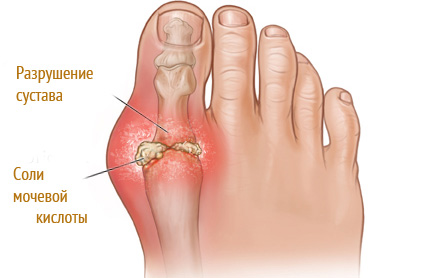
Подагра – от греч. podagra, что буквально обозначает «капкан для ног»: podas – нога; agra – капкан. Название отражает особенности болезни: преимущественное поражение суставов ног с отложением мочекислого натрия в них сковывает ноги при движении так, как будто они попали в капкан. Скопления солей мочевой кислоты в суставах образуют уплотнения – эти узелки принято называть «тофусы». Из-за них нарушается подвижность суставов, и приступы боли возникают даже при незначительных движениях. Если не проводится адекватное лечение, подагрические узелки увеличиваются, изменяется форма сустава и развивается его деформация, что сильно понижает качество жизни. Подагра нередко сопутствует и другим нарушениям обмена веществ: ожирение, диабет, желчекаменная и мочекаменная болезни. Раньше подагра считалась исключительно мужской болезнью, но сейчас она часто встречается и у женщин. Примерно у 25% пациентов подагра осложняется мочекаменной болезнью. Конечно, это заболевания разные, но оба они связаны с нарушениями водно-минерального обмена – поэтому и подход к лечению должен быть единым.
МОЧЕКАМЕННАЯ БОЛЕЗНЬ
Мочекаменная болезнь – это нарушение минерального обмена, при котором в почках образуются разные по составу соли: ураты, фосфаты, оксалаты; часто состав отложений смешанный. Кристаллы солей постепенно увеличиваются в размерах, формируя песок и камни. Для заболевания характерны приступы боли, связанные с активным движением или резкими изменениями положения тела. Когда песок или камень попадают из почки в мочеточник, то при их движении боль переходит из поясницы в паховую область, сопровождаясь частыми позывами к мочеиспусканию. Если камень перекрывает мочеточник, то возникает приступ почечной колики (схваткообразные боли, которые продолжаются часами). Возможна даже потеря сознания от болевого шока. Приступы могут повторяться до тех пор, пока камень не изменит свое положение или не выйдет из мочеточника.
ЛЕЧЕНИЕ
Конечно, в первую очередь следует обратиться к нефрологу или урологу, чтобы точно поставить диагноз. Основной принцип лечения мочекаменной болезни и подагры – обеспечение нормального уровня мочевой кислоты, для чего необходимы коррекция питания и водного баланса и нормализация солевого обмена.
Диета. Ограничение продуктов с повышенным содержанием растительных белков (соевые бобы, чечевица, горох, фасоль) и пуринов: мясные субпродукты, копчености и соленья, мясные и рыбные консервы, острые сыры, соленое сало, концентрированный бульон. Надо отказаться от газированной воды и пива, шипучих и спиртных напитков. Рацион должен содержать злаки, яйца, нежирные молочные продукты и сыры, овощи, фрукты. Рекомендуется пить настой шиповника, брусничный и клюквенный морсы. Выведению лишних солей помогают минеральные щелочные воды: Боржоми, Славяновская, Смирновская, Новотерская , причем лучше купить воду не в магазине, а в аптеке. Для эффективного лечения показаны фитопрепараты – сабельник болотный, сосновые и березовые почки, крапива, хвощ полевой, березовый и брусничный лист и пр.
Медикаментозное лечение. Для снятия воспалительного процесса урологи и нефрологи назначают Диклофенак, Бутадион, Индометацин, Напроксен; для быстрого снижения уровня мочевой кислоты – Аллопуринол, Оротовая кислота и т.п. Лечебный эффект этих препаратов достаточно сильный, но краткосрочный, и прекращается с их отменой. Более эффективной является интегративная терапия, сочетающая аллопатию с гомеопатическими средствами.

Гомеопатическое лечение. Перед началом основного лечения рекомендуется провести детоксикацию (очищение) организма с помощью комплекса КАРСАТ ЭДАС-136 капли (ЭДАС-936 гранулы) . Для уменьшения образования мочевой кислоты, ее скорейшего и правильного выведения из организма, для снятия воспалительного компонента в качестве основного лечения применяются комплексные гомеопатические препараты:
НЕФРОНАЛ ЭДАС-128 капли (ЭДАС-928 гранулы),
ОКСАЛУР ЭДАС-115 капли.
Оба препарата имеют широкий спектр лечебного действия, не имеют побочных явлений и совместимы с другими фармацевтическими препаратами.
Знаете ли вы, что…
… основоположник медицины Гиппократ (460 г. до нашего летоисчисления) в шести афоризмах давал сведения, касающиеся природы, клиники и лечения приступа подагры, а также делал попытку дифференцировать данное заболевание от других артритов. А подагрический узел, известный под названием «тофус», был впервые описан известным римским врачом Галеном (131 год н. э.).
НЕФРОНАЛ ЭДАС-128 капли ( ЭДАС-928 гранулы)
Препарат лечит воспалительные процессы в почках, помогает при отеках и направленно воздействует на регуляцию солевого обмена. Снижает содержание мочевой кислоты в крови и в моче, способствует выведению песка при мочекаменной болезни. Снимает боли, связанные с движением камней и песка, облегчает приступы почечной колики и нормализует функции почек. Рекомендуется при одновременном поражении почек и суставов.
История свидетельствует о том, что…
…мочекаменная болезнь известна с глубокой древности – мочевые камни находили в пирамидах у египетских мумий. Во времена античности и средневековья врачи пытались использовать многие средства от этой напасти, включая кровь попугаев и различные «магические порошки».
ОКСАЛУР ЭДАС-115 капли
Лекарство нормализует минеральный обмен, выводит избыток оксалатов и уратов, способствует снятию болевого синдрома и уменьшению подагрических «шишек». Помогает восстановить нормальный диурез, снимает воспаление органов мочевой системы и уменьшает болезненность и жжение при мочеиспускании.
ПРОФИЛАКТИКА НАРУШЕНИЙ СОЛЕВОГО ОБМЕНА
Главным в профилактике нарушений солевого обмена является сбалансированное питание, т.к. диета с ограничением мясных и др. богатых пуринами продуктов способствует нормализации обменных процессов. Подагра и мочекаменная болезнь часто возникают у людей с повышенной массой тела и высоким артериальным давлением, поэтому в этих случаях в курс лечения следует включить АЛИПИД ЭДАС-907 гранулы, ГРАЦИОЛ ЭДАС-107
, а также КАРДИАЛГИН ЭДАС-106 капли (ЭДАС-906 гранулы) и КАРДИОМИЛ ЭДАС-135 капли ( ЭДАС-935 гранулы) . Алкоголь и курение тормозят выведение мочевой кислоты из организма, поэтому следует полностью исключить спиртные напитки (особенно пиво), а также бросить курить. Не рекомендуется употребление крепкого чая, кофе и какао. Помимо соблюдения диеты, стоит делать хотя бы раз в неделю разгрузочный день. Для восполнения потребности организма в жизненно необходимых витаминах А, Е, С и Р (рутин) рекомендуются витаминные комплексы КАСКАТОЛ и КАСКОРУТОЛ.
Из истории медицины известно, что…
…подагру эффективно лечили гомеопатией в XIX в. – английский гомеопат Джеймс К. Бернетт в книге «Гомеопатическое лечение подагры» (1895г.) описал такие случаи, особо отмечая важность воздействия на причины болезни: «…для подлинного исцеления от подагры следует лечить не только ее приступы, но и саму предрасположенность организма к образованию уратов».
Источник
