Какие антибиотики принимать при пневмонии у пожилых

Пневмония у пожилых людей — острая болезнь инфекцинной природы, в основном бактериальной этиологии, при которой происходит очаговое поражение респираторных отделов легких, появляется внутриальвеолярная экссудация, которую обнаруживают при инструментальном или физикальном исследовании. Также болезнь характеризуется лихорадкой и проявлениями интоксикации, выраженными в большей или меньшей степени.
- Симптомы
- Внелегочная симптоматика
- Лечение пневмонии у пожилых людей
- Антибиотики для лечения пневмонии у пожилых людей
- Другое лечение пневмонии у пожилых людей
Пневмония у пожилых людей — одна из самых распространенных болезней. В Украине, по статистике, заболеваемость находится в пределах 10-15%. С возрастом риск подхватить пневмонию всё больше возрастает. Внебольничные пневмонии в США распространены среди пожилых людей и стариков на 20-40%. Уровень количества смертельных исходов от данного заболевания среди лиц от 60 лет в 10 раз выше, чем среди больных других возрастов. При пневмококковых пневмониях заболеваемость 10-15%.
Симптомы
У пожилых людей при пневмонии проявляется легочная и внелегочная симптоматика. Среди легочных проявлений лидирует кашель с небольшим или нормальным отделением мокроты. При угнетении кашлевого рефлекса и у ослабленных пациентов кашля может не быть; такие случаи часты при болезни Альцгеймера и у лиц с инсультом. Для пневмонии типично проявление одышки. У стариков она может быть единственным или одним из немногих проявлений пневмонии.
Воспаление в ткани легкого постепенно переходит и на плевру. Тогда у пожилых людей появляется боль и ощущение тяжести в грудной клетке. В таких случаях выслушивается шум трения плевры. У пациентов в возрасте крепитация и притупление перкуторного звука (типичные признаки пневмонии) могут быть не выражены отчетливо, иногда они совершенно отсутствуют. Причина в том, что феномен уплотнения легочной ткани при пневмониях у людей в возрасте не всегда достигает той степени, которая является достаточной для формирования названных признаков.
У стариков часто отмечают дегидратацию, вызванную разными причинами (опухоли, поражение желудочно-кишечного тракта, опухолевый прием диуретиков). Она ограничивает процессы экссудации в альвеолы, потому формирование легочного инфильтрата утруднено. Сложно однозначно объяснить обнаруженные у пожилых при аускультации и перкуссии признаки поражения легочной ткани, потому что у них зачастую есть фоновая патология:
- опухоль легкого,
- сердечная недостаточность,
- ХОБЛ.
При пневмонии может быть перкурторная тупость, которая присутствует и при ателектазе. Бронхиальное дыхание с хрипами может говорить о пневмосклеротическом участке. При левожелудочковой недостаточности, как и при пневмонии, могут выслушиваться влажные мелкопузырчатые хрипы. Если неправильно объяснить полученные аускультацией данные, можно поставить пожилому человеку неправильный диагноз, что в таком возрасте является серьезной ошибкой и может привести к летальному исходу.
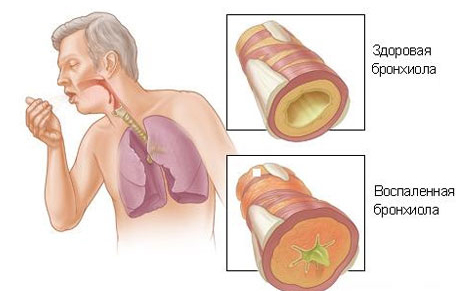
Внелегочная симптоматика
В пожилом и старческом возрасте пневмония может проявляться лихорадкой, что бывает в 75 или 80 случаях из 100. Если высокой температуры нет, прогноз хуже. Часто медики фиксируют нарушения со стороны центральной нервной системы:
- сонливость
- апатия
- утрата аппетита
- заторможенность
- спутанность сознания (иногда до сопора)
В части случаев пневмония начинается с потери интереса к окружающему, нарушения физической активности, недержания мочи и/или отказа от приемов пищи. В таких ситуациях врачи иногда ошибаются, диагностируя сенильную деменцию.
При пневмонии у пожилых людей могут лидировать проявления декомпенсации фоновых заболеваний. Например, при ХОБЛ может усилиться кашель, появится дыхательная недостаточность. Врачи могут ошибочно говорить в такой ситуации про обострения хронической формы бронхита у пациента. Если фоновым заболеванием при пневмонии является застойная сердечная недостаточность, СН может развиться и получить устойчивость к выбранной терапии.
Сахарный диабет при пневмонии может декомпенсироваться развитием кетоацидоза. У больных циррозом печени могут появиться признаки печеночной недостаточности, а при хроническом пиелонефрите может развиваться или прогрессировать почечная недостаточность. У 1/3 пациентов в возрасте при пневмонии может н еобнаружиться лейкоцитоз, что говорит о плохом прогнозе, особенно если зафиксировать нейтрофильный сдвиг. Данные лабораторные изменения не имеют возрастных особенностей.
Лечение пневмонии у пожилых людей
Для лечения пневмонии разработана классификация, построенная на выявлении возбудителя болезни. Это позволяет выбрать подходящую этиотропную терапию. Но традиционные микробиологические исследования мало информативны и проводятся очень медленно. Потому уточнение этиологии пневмонии на практике становится малореальным. Также в 50 случаях из 100 пневмонии пожилых людей кашля не отмечается в начале болезни.
Терапию пневмонии нужно начинать срочно, как только врачом поставлен диагноз. Возбудителя не обнаруживают даже при адекватных пробах мокроты в 20-45 случаях из 100. Потому этиотропное лечение чаще всего выбирают эмпирическим путем. Лечение пациентов в возрасте от 60 лет может проводиться в амбулаторных условиях. Для этого медики советуют применять цефалоспорины II поколения или защищенные аминопенициллины. Из-за повышенного риска хламидийной или легионеллёзной этиологии заболевания, лучше всего сочетать выше названные препараты с макролидными антибиотиками (ровамицином или эритромицином), курс лечения при этом составляет от 14 до 21 суток, максимальный при легионеллезах.
Обязательно госпитализируют пожилых пациентов с тяжелой пневмонией, которая проявляется такими симптомами:
- спутанное сознание
- одышка более 30 в мин
- цианоз
- тахикардия, не соответствующая степени лихорадки
- высокая лихорадка
- артериальная гипотензия
Тяжелые внебольничные пневмоии лечат сочетаниями цефалоспоринами III поколения (клафораном) и парентеральных макролидов. В последние годы врачи чаще применяют ступенчатую антибактериальную терапию при стабилизации или улучшении воспалительного процесса в легких. При такой методике чаще всего последовательно применяют 2 лекарственные форма (для приема внутрь и для парентерального введения) одного антибиотика, что обеспечивает преемственность терапии. На второй или третий день от начала лечения нужно перейти на пероральный прием лекарства. Для такой терапии применяют:
- сульбактам и ампициллин
- ампициллин натрия и ампициллина тригидрат
- амоксициллин/клавунат
- сульбактам и ампициллин
- цефуроксим натрия и цефуроксим ацетил
- офлоксацин
- эритромицин
Антибиотики для лечения пневмонии у пожилых людей
Бензиппеиициплин
Лекарство действенно против самого распространенного возбудителя внебольничной пневмонии — S. pneumoniae. В последнее время медики говорят об увеличении резистентности пневмококков к пенициллину, которая может достигать даже 40% в части регионов, потому применение этого препарата не всегда актуально.
Аминопенициллины (амоксициллин, ампициллин)
Они убивают большее количество видов возбудителей, если сравнивать с бензилпенициллинами. Но против к бета-лактамазам стафилококков и грамотрицательных бактерий они нестабильны. Амоксициллин считается более действенным, чем ампициллин, потому что в ЖКТ всасывается лучше, реже дозируется, хорошо переносится пожилыми людьми с пневмонией. Амоксициллин актуален при нетяжелом течении пневмонии в амбулаторной практике у пожилых лиц без сопутствующих заболеваний.
Защищенные аминопенициллины — амоксицилав/кпавуланат
Препарат убивает штаммы бактерий, производящих В-лактамазы. Амоксициллин/клавуланат действует на многих возбудителей пневмонии, в том числе на анаэробов. На сегодня рассматривается врачами как ведущий препарат при лечении внебольничных инфекций дыхательных путей. Его можно вводить парентерально, потому лечения им актуально даже для госпитализированных пациентов при тяжелом течении пневмонии.
Цефуроксим
Препарат принадлежит к группе цефалоспоринов II поколения. Спектр действия почти такой, как у амоксициллина / клавуланата, но на анаэробов препарат не действует. К цефуроксиму отмечается устойчивость у штаммов пневмококка, устойчивых к пенициллину. Этот препарат актуален при лечении внебольничной пневмонии у гериатрических пациентов.
Цефотаксим и цефтриаксон
Принадлежит к группе парентеральных цефалоспоринов 3-го поколения. Он действует на пневмококки и грамотрицательные бактерии. Если у больного обнаружены пневмококки, резистентные к пенициллину, рассматриваемое лекарство также может успешно применяться для лечения таких лиц. Цефотаксим и цефтриаксон являются препаратами выбора при лечении тяжелых пневмоний пожилых людей. Цефтриаксон является оптимальным препаратом для парентерального лечения пожилых больных с пневмонией на дому по причине удобства введения — всего 1 раз в сутки.
Макролиды
У больных пожилого возраста значение макролидов ограничено из-за особенностей спектра возбудителей. Также к этим препаратам последнее время всё более устойчивыми стали гемофильная палочкам и пневмококки. Макролиды при лечении людей в возрасте нужно сочетать с цефалоспоринами III поколения при условии тяжелого течения заболевания.
Другое лечение пневмонии у пожилых людей
Эффект лечения сильно зависит от правильного применения сердечных средств, воздействующих на функцию дыхания (камфоры, кардиамина), коронаролитиков, сердечных гликозидов, противоаритмических средств (в части случаев, только по показаниям). При упорном сухом кашле врач должен назначить противокашлевые средства, которые не оказывают отрицательное действие на дренажную функцию бронхов. В этом плане хорошо подходят интуссин и балтикс.
Составляющей комплексного лечения является назначение отхаркивающих и муколитических препаратов. Зачастую эффективны:
- амброксол
- бромгексин
- 1-3% водный раствор йодида калия
- мукалтин
- настой алтейного корня
- настой термопсиса
- настой подорожника
- настой листьев мать-и-мачехи
- настой грудного сбора (продается в аптеке)
Важны также наблюдения и уход за больными с пневмонией. Пока есть лихорадка, человек должен соблюдать постельный режим. В части случаев больного помещают в палату интенсивной терапии. Может быть необходим контроль степени дыхательной недостаточности и показателей гемодинамики. Важна психологическая поддержка, ранняя активация больного, потому что пожилые и старые люди очень чувствительны к гиподинамии.
Для питания используют только легкоусвояемые продукты и блюда, в которых много витаминов, особенно витамина С. Такую пищу нужно принимать до 6 раз в сутки. В день больной должен выпивать около 2 литров воды. Это может быть как чистая питьевая вода, так и морсы/компоты, зеленый чай или бульоны.
При соблюдении постельного режима вероятно развитие запоров по причине атонии кишечника. При наклонности к запорам показано включение в пищевой рацион фруктовых соков, яблок, свеклы и других овощей и фруктов, стимулирующих перистальтику кишечника. Также доктор может назначить легкие слабительные препараты на основе сенны или крушины. Помогает от запоров прием слабощелочных минеральных вод. Без особых показаний не стоит ограничивать прием жидкости (менее 1-1,5 литра в сутки), так как это может усилить запоры.
Пневмония у пожилых людей развивается на протяжении 4 недель, пока нормализуются основные основные клинико-лабораторные показатели. Но легочная ткань может восстанавливаться долго — до пол года. Потому важно провести комплекс лечебно-оздоровительных мероприятий в амбулаторных условиях. Комплекс включает рентгенологическое и клинико-лабораторное обследование через 1-3-5 месяцев, прием бронхолитических и отхаркивающих препаратов, витаминов и антиоксидантов, прекращение курения, санацию полости рта и верхних дыхательных путей, лечебную физкультуру, физиотерапевтические процедуры. Также в части случаев нужно санаторно-курортное лечение.
Источник
Пневмония – одно из наиболее распространенных и тяжелых заболеваний дыхательной системы. Его причиной, как правило, выступают патогенные микроорганизмы, поэтому основой лечения патологического процесса выступают антибиотики – препараты, которые воздействуют непосредственно на возбудителя заболевания.
От правильного выбора лекарственных средств и соблюдения условий их приема во многом зависит успех лечения пневмонии и состояние больного в будущем. Рассмотрим подробно по названиям, чем лечить, какие препараты пить против воспаления легких, какие колят уколы при тяжелых формах заболевания у взрослых и детей, а так же сколько дней может держатся температура, при лечении антибиотиками.

Зачем нужны при воспалении легких
Пневмония представляет собой патологический процесс, который в разных масштабах затрагивает легочную ткань и приводит к образованию в альвеолах гнойного экссудата. Воспаление легких относится к заболеваниям, которые требуют неотложной консультации со специалистом и медицинской помощи, поэтому при появлении первых симптомов нужно немедленно обратиться к врачу.
В число признаков пневмонии входят:
- кашель, сухой, или продуктивный, с отхождением гнойной и ржавой мокроты;
- повышение температуры тела до 39 градусов и выше;
- боль в области груди, которая особенно заметна при кашле и глубоких вдохах;
- синюшность кожных покровов;
- одышка, учащенное дыхание;
- признаки интоксикации организма (головные боли, тошнота, потеря сознания);
- снижение артериального давления;
- тахикардия или учащенный пульс.
 При возникновении вышеперечисленных симптомов больного следует как можно скорее доставить в медицинское учреждение для проведения комплексной диагностики.
При возникновении вышеперечисленных симптомов больного следует как можно скорее доставить в медицинское учреждение для проведения комплексной диагностики.
Возбудителями заболевания, как правило, выступают пневмококки, реже стрептококки, стафилококки, гемофильная палочка, хламидии, микоплазмы и т.д.
Наиболее эффективным средством борьбы с бактериями являются антибиотики – они воздействуют на микроорганизмы на клеточном уровне, благодаря чему чужеродные агенты перестают размножаться и быстро погибают.
Противомикробные препараты были изобретены в 40-50-х годах прошлого столетия – до этого времени от пневмонии умирал каждый третий человек, а у многих развивались тяжелые осложнения. Соответственно, использование антибиотиков уже не один десяток лет считается оптимальным вариантом лечения воспалительных процессов в легких.
Антибиотики назначаются врачом после определения возбудителя заболевания и его чувствительности к конкретному веществу, для чего проводится исследование мокроты больного. Современные препараты из группы противомикробных средств обладают высокой эффективностью и минимальным количеством побочных эффектов, поэтому при неосложненном воспалении легких лечение можно проводить в домашних условиях. Запущенные и тяжелые пневмонии, а также воспалительные процессы в легких у детей и людей старше 60 лет требуют госпитализации.
Можно ли вылечить пневмонию без антибиотиков? Большинство специалистов отрицательно отвечают на этот вопрос. Использования противомикробной терапии не требует только пневмония вирусной этиологии, но данный факт можно установить только после проведения соответствующих исследований. До получения результатов врачи в любом случае назначают больному антибиотики, чтобы не рисковать его здоровьем и жизнью – полное отсутствие лечения может привести к серьезным последствиям.
ВАЖНО! Cамостоятельно принимать антибиотики при пневмонии категорически запрещено, так как при неконтролируемом использовании подобных препаратов патогенные микроорганизмы могут выработать устойчивость к воздействию противомикробной терапии, вследствие чего подобрать эффективное лечение будет сложнее.
Принципы назначения
 Антибиотики при воспалении легких подбираются врачом, исходя из ряда общих принципов, соблюдение которых крайне важно для успешного исхода терапии.
Антибиотики при воспалении легких подбираются врачом, исходя из ряда общих принципов, соблюдение которых крайне важно для успешного исхода терапии.
- При лечении пневмонии используется комбинация из нескольких противомикробных препаратов – как правило, 2-3 наименования.
- Перед приемом любого антибиотика врач должен убедиться в отсутствии у пациента аллергии на лекарственные средства из данной группы. Кроме того, следует учесть возраст пациента, особенности его организма, сопутствующие заболевания и противопоказания.
- До определения возбудителя патологического процесса больному назначаются антибиотики первого ряда, как правило, из лекарственных средств нового поколения или пенициллиновой группы. Принимать их нужно регулярно, чтобы в крови постоянно поддерживалась необходимая концентрация действующего вещества.
- После проведения диагностики пациенту назначается препарат, который обладает терапевтическим воздействием на конкретный вид бактерий – чаще всего антибиотики широкого спектра действия. Если у человека была выявлена атипичная пневмония, вызванная хламидиями, микоплазмами или легионеллами, нужно принимать особые лекарственные средства – например, суммамед или кларитромицин, дополнительно используя препараты широкого спектра.
- Противомикробная терапия обязательно должна дополняться симптоматическим лечением – жаропонижающими, отхаркивающими, общеукрепляющими препаратами.
Эффективность антибиотикотерапии зависит от правильного подбора схемы лечения и соблюдения условий приема лекарств. Противомикробные препараты попадают в очаг воспаления с током крови, после чего по-разному воздействуют на патогенные микроорганизмы – одни (бактерицидные) разрушают их структуру, другие, которые называют бактериостатическими, препятствуют размножению бактерий.
Следует отметить, что возбудители пневмонии постоянно мутируют, вырабатывая устойчивость к определенным группам препаратов, поэтому привычные противомикробные препараты могут быть неэффективны при разных формах пневмонии. Особенно тяжело поддается терапии госпитальная пневмония – заболевание, которое развивается в стенах медицинского учреждения.
СПРАВКА! Самыми эффективными для взрослых и детей считаются препараты нового поколения широкого спектра действия, так как они способны бороться с несколькими типами патогенных микроорганизмов.
Какие группы применяют при лечении
 Раньше для лечения воспаления легких назначались препараты пенициллиновой группы, но они имеют немало побочных эффектов, и воздействуют исключительно на определенные типы патогенных микроорганизмов.
Раньше для лечения воспаления легких назначались препараты пенициллиновой группы, но они имеют немало побочных эффектов, и воздействуют исключительно на определенные типы патогенных микроорганизмов.
Кроме того, многие штаммы бактерий уже выработали устойчивость к воздействию пенициллинов, поэтому их применение оправдано далеко не всегда. В современной медицине применяются более эффективные и безопасные средства, которые могут использоваться у больных разного возраста.
- Макролиды. Как правило, антибиотики данной группы назначаются в качестве лекарственных средств первой линии (при наличии противопоказаний или аллергии к препаратам пенициллинового ряда). Эффективны при атипичных формах заболевания, вызванных микоплазмами, хламидиями, легионеллами, гемофильной палочкой. Практически не воздействуют на стрептококки и стафилококки.
- Пенициллины полусинтетические. Препараты, которые обладают большей эффективностью, чем обычные пенициллины – в спектр их действия входят большинство грамположительных микроорганизмов, пневмококки, гемофильная палочка, гонококки и т.д. Назначаются при легких формах пневмонии после определения возбудителя патологического процесса и его чувствительности к антибиотикам. Считаются одними из наименее токсичных противомикробных средств, поэтому часто назначаются детям и беременным.
- Цефалоспорины. Применяются при доказанной непереносимости макролидов и неосложненных формах воспаления легких, вызванных стрептококками, пневмококками, энтеробактериями. Не обладают воздействием на кишечную палочку и клебсиеллы. Достаточно хорошо переносятся организмом, но не назначаются при выраженной почечной недостаточности и в пожилом возрасте.
- Фторхинолоны. Группа антибиотиков, которые способны бороться с пневмококками, некоторыми штаммами стафилококков и ряда атипичных микроорганизмов. Препараты-фторхинолоны считаются оптимальным лекарственным средством для борьбы с тяжелыми формами пневмонии.
- Карбапенемы. Уничтожают бактерии, которые устойчивы к влиянию цефалоспоринов, назначаются при осложненных формах болезни и септическом процессе.
- Монобактамы. Действие препаратов схоже с эффектом антибиотиков пенициллиновой и цефалоспориновой группы, хорошо воздействуют на грамотрицательные бактерии.
К отдельной категории можно отнести комбинированные препараты, которые, помимо основного действующего вещества, содержат другие компоненты, усиливающие его терапевтическое воздействие. Примеры – Аугментин, Флемоклав Солютаб, содержащие амоксициллин в сочетании с клавулановой кислотой. Она защищает антибиотик от воздействия вещества под названием бета-лактамаза, которое вырабатывается некоторыми бактериями и снижает эффект от лечения.
Все противомикробные препараты для взрослых и детей выпускаются в двух формах – таблетки (капсулы) и порошок для внутримышечных уколов или внутривенных вливаний. Средства в форме таблеток используются при неосложненных формах заболевания, которые лечатся амбулаторно (в домашних условиях).
В тяжелых случаях воспаления легких взрослым и детям необходимы уколы или капельницы – они быстрее достигают очага поражения и начинают бороться с чужеродными агентами. Как правило, подобные процедуры проводятся в условиях медицинского учреждения, но иногда возможно домашнее лечение (если среди близких больного есть люди с определенными навыками).
ВАЖНО! Антибиотики используются исключительно для лечения бактериальных инфекций – в случае заражения организма вирусами они неэффективны.
Список самых лучших препаратов по названиям
 Наиболее эффективными противомикробными препаратами для лечения воспаления легких у взрослых считаются средства нового поколения, которые имеют высокую эффективность и минимальное количество противопоказаний:
Наиболее эффективными противомикробными препаратами для лечения воспаления легких у взрослых считаются средства нового поколения, которые имеют высокую эффективность и минимальное количество противопоказаний:
- Пенициллины: Амоксиклав, Флемоклав, Амоксициллин;
- Цефалоспорины: Цефтриаксон, Цефотаксим;
- Макролиды: Азитромицин, Эритромицин, Кларитромицин;
- Фторхинолоны: Левофлоксацин, Моксифлоксацин.
Самыми сильными и хорошими при формах заболевания, вызванных грамотрицательными организмами, считаются препараты 3-го поколения цефалоспоринов – Цефтриаксон, Цефотаксим, при атипичных формах воспаления легких – Азитромицин, Кларитромицин.
Так как схема лечения при пневмонии, как правило, включает 2-3 наименования препаратов, важно учитывать их взаимодействие между собой. Основные цели составления комбинаций антибиотиков – усилить терапевтический эффект без усиления токсичности и увеличения риска побочных эффектов. Основные правила составления схем заключаются в следующем: не назначать лекарственные средства из одной группы и комбинировать бактериостатические антибиотики с бактерицидными (например, макролиды можно назначать вместе с цефалоспоринами, карбапенемами, монобактамами).
ВАЖНО! Перед применением нескольких антибиотиков необходимо внимательно изучить инструкцию к каждому из препаратов – в ней указаны особенности фармакологического взаимодействия, допустимые и запрещенные комбинации.
Как принимать взрослым и детям
 Антибиотики при пневмонии вводят внутривенно или принимают орально, запивая большим количеством воды. Прием следует осуществлять в одно и то же время в строго рекомендованной врачом дозировке.
Антибиотики при пневмонии вводят внутривенно или принимают орально, запивая большим количеством воды. Прием следует осуществлять в одно и то же время в строго рекомендованной врачом дозировке.
Так как противомикробные препараты уничтожают не только патогенную, но и полезную микрофлору, в комплексе с данными препаратами следует принимать пробиотики – они помогут избежать дисбактериоза и других заболеваний пищеварительной системы, которые могут развиться на фоне лечения.
Сколько дней колоть или принимать препарат зависит от формы и сложности заболевания. В среднем курс применения антибиотиков составляет 7-10 дней (иногда его увеличивают до 21-го дня), причем прерывать терапию нельзя даже в случае улучшения состояния больного – в организме могут остаться живые бактерии, которые спровоцируют рецидив пневмонии. Взрослым на начальной стадии заболевания, а также при лечении в доманих условиях, когда она протекает в легкой форме, рекомендуется следующая схема:
- амоксициллины по 0,5 мг каждые 8 часов;
- цефуроксим по 0,5 мг каждые 12 часов.
При тяжелых формах болезни применяются цефалоспорины (Цефелим или Цефотоксим), которые дополняют препаратами из группы макролидов, в случаях пневмонии у взрослых, вызванных стафилококками или пневмококками, проводят внутривенные инъекции данными препаратами. Пожилым людям, как правило, не назначают терапию интенсивными средствами, и останавливаются на лечении аминопенициллинами, которые имеют минимальное количество противопоказаний.
В детском возрасте применяются Амоксициллин, Флемоксин, Эритромицин и Цефтриаксон в форме инъекций, таблеток или суспензий – данные препараты достаточно эффективны и безопасны, но в случае с грудными детьми их нужно принимать под строгим наблюдением врача.
Каждый из препаратов может вызвать побочные эффекты со стороны разных органов и систем – в число наиболее распространенных входят аллергические реакции (сыпь, зуд и покраснение кожных покровов) и нарушения работы пищеварительного тракта, включая диарею, тошноту, отсутствие аппетита. При развитии подобных явлений следует прекратить прием антибиотика и как можно скорее обратиться к врачу, который назначит другое лекарственное средство.
Помимо приема антибиотиков, больной с диагнозом «пневмония» должен соблюдать постельный режим, принимать средства для симптоматической терапии (жаропонижающие, отхаркивающие, общеукрепляющие), правильно питаться и пить как можно больше жидкости для снижения интоксикации организма. После того, как острый период заболевания останется позади, для улучшения эффекта от консервативной терапии и профилактики рецидивов пациентам назначаются физиотерапевтические процедуры, массаж, лечебная гимнастика.
ВАЖНО! Даже при эффективной, правильно подобранной антибиотикотерапии средний срок полного выздоровления после пневмонии составляет около 21 дня – на протяжении этого времени больной должен вести здоровый образ жизни, избегать переохлаждений и вирусных инфекций.
Что делать если не помогают
 Проверить эффективность назначенной противомикробной терапии можно уже на третий день приема антибиотиков – у больного должна упасть температура и наступить облегчение состояния.
Проверить эффективность назначенной противомикробной терапии можно уже на третий день приема антибиотиков – у больного должна упасть температура и наступить облегчение состояния.
После 7-ми дней приема назначается контрольный рентген легких, с помощью которого врач оценивает состояние респираторной системы пациента и эффективность проведенного лечения.
Если положительных сдвигов не произошло, причину следует искать в одно из следующих факторов:
- устойчивость патогенных микроорганизмов к воздействию конкретного антибиотика (чаще всего это происходит в случаях самолечения);
- ошибки при определении возбудителя заболевания либо неправильно назначенный препарат;
- неправильная дозировка, нарушения правил приема.
При отсутствии желаемого эффекта от приема антибиотиков схему лечения пересматривают и корректируют – назначают другие препараты и дозировки. В некоторых случаях больным назначают повторное исследование для выявления возбудителей заболевания и их чувствительности к лекарственным средствам.
Полезное видео
Ознакомьтесь подробно, о лечении пневмонии антибиотиами:
Отказ от лечения пневмонии антибиотиками может привести к серьезным последствиям для здоровья вплоть до летального исхода. При применении противомикробных препаратов не стоит забывать о том, что они относятся к лекарственным средствам с интенсивным воздействием, поэтому самолечение и нарушение правил приема в данном случае недопустимо.
Оцените статью:
Загрузка…
Источник
