Как лечить ожог прямой кишки после лучевой терапии

Зачастую после прохождения радиотерапии у пациентов случается I или II степень лучевого ожога. Лечение подобных состояний начинают сразу: оно предусматривает использование специальных мазей, соблюдение особой диеты, витаминотерапию.
Тяжелые, а в некоторых случаях — и лучевые ожоги средней степени тяжести, лечатся в условиях стационара. Это дает возможность минимизировать риск развития опасных для здоровья и жизни осложнений.
Виды и стадии лучевых ожогов после радиотерапии – симптомы лучевых ожогов
В зависимости от участка кожи, либо слизистой оболочки, что вовлечены в патологические процесс, а также исходя из симптоматики, различают 4 степени тяжести лучевых ожогов:
- Первая (легкая) степень. Диагностируется, если сила облучения не превышает 1200 рад. Симптоматическая картина ограничивается покраснением кожных покровов и их отшелушиванием. Все указанные проявления дают о себе знать через 14 дней и достаточно легко переносятся даже теми, у кого защитные реакции организма ослаблены.
- Вторая степень. Может иметь место при воздействии облучения до 2000 рад. Больные зачастую жалуются на болевые ощущения, появление волдырей, покраснение, припухлость и зуд обширных участков кожи. Пузырьки сначала мелкие и многочисленные, наполненные прозрачной жидкостью. В дальнейшем они сливаются в более крупные, а после самопроизвольного вскрытия на их месте образуется эрозивный участок ярко-красного цвета. Подобные состояния дают о себе знать в течение 2-х недель после радиотерапии.
- Третья степень. Характеризуется непродолжительным скрытым периодом (3-4 дня). Эрозии, папулы с гноем либо без него, язвочки, некрозы – специфические симптомы рассматриваемой степени лучевых ожогов. Пострадавших может также беспокоить головная боль, упадок сил, тошнота, повышение температуры тела. В случае поражения верхних дыхательных путей нос, ротовая полость, горло пересыхают, провоцируя кашель и болевые ощущения. Слизистая оболочка в районе мягкого неба отекает, шея при этом визуально увеличивается в размерах. Нередко общую картину дополняет вторичная инфекция, что при запущенных состояниях приводит к стенозу гортани.
- Четвертая (крайне тяжелая) степень. Является следствием обширных разрушительных процессов в верхних слоях кожи и мышц, что проявляется практически сразу после облучения. В некоторых случаях может произойти обугливание.
Лучевые ожоги по своим клиническим проявлениям проходят несколько этапов:
- Ранняя реакция организма. Может возникнуть через несколько часов либо дней. Кожа в месте поражения шелушится, зудит, краснеет. При средних и тяжелых лучевых ожогах у потерпевших повышается температура тела, снижается артериальное давление, учащается пульс. Могут также иметь место тошнота и рвота. Длительность и выраженность подобных состояний будет зависеть от полученной дозы ионизирующей радиации – от 3 часов до 2 суток.
- Скрытый период. Характеризуется отсутствием каких-либо проявлений рассматриваемого вида ожога. Указанный временной промежуток может затянуться на 2-3 недели – это свидетельствует о легкой степени поражения кожи либо слизистых оболочек. В том случае, если продолжительность скрытого периода ограничивается несколькими часами, — пациентом был получен тяжелый лучевой ожог.
- Период острых воспалительных явлений. Кожа в зоне негативного воздействия изменяет цвет и плотность, отекает и болит – развивается вторичная эритема. Обширные дегенеративные процессы сопровождаются образованием язв, дно которых имеет серый окрас, а края надорваны. Указанный период может затянуться на несколько месяцев.
- Восстановление. Отечность рассасывается, боль уменьшается (пока полностью не уходит), язвы затягиваются. Если ранка глубокая, она может заживать годами, а на ее месте образовывается пигментный след и рубец. Волосы в данной области выпадают, кожный покров шелушится и теряет упругость. Известны случаи, когда язва рецидивирует, провоцируя в дальнейшем рак кожи.
Первая помощь при признаках ожогов после лучевой терапии – необходимые мероприятия и основные ошибки
При появлении первых признаков ожога на гиперемированный участок кожного покрова накладывают стерильную повязку, предварительно промыв пораженную зону проточной водой, либо мыльным раствором. После этого человека доставляют в медицинское учреждение для получения консультации и квалифицированной помощи.

Если же ожог спровоцировал появление волдырей, их не следует самостоятельно вскрывать, либо обрабатывать какими-либо растворами. Это может стать причиной инфицирования данной области, что лишь усугубит ситуацию. Подобные мероприятия должны осуществляться медицинским персоналом в абсолютно стерильных условиях.
Если одежда прилипла к обожженной зоне, не следует пытаться ее снять – это травмирует поврежденную область.
При самопроизвольном вскрытии волдырей раневую поверхность нужно обработать 3-процентным раствором перекиси водорода и наложить сверху стерильную сухую повязку.
Запрещено промывать открытую рану проточной водой, либо йодсодержащими препаратами!

Неотложная помощь и лечение лучевых ожогов после радиотерапии – основные лечебные методы и мероприятия
Весь комплекс лечебных манипуляций при рассматриваемом состоянии будет определяться степенью ожога.
Различают два основных метода лечения лучевых ожогов:
1. Хирургическое вмешательство
Данный метод лечения будет более детально описан в следующем разделе.
2. Консервативная терапия
При лучевом поражении кожных покровов I и II степени, при отсутствии волдырей, доктор может назначить мази (Бепантен, Актовегин, Пантенол), которые следует наносить на поврежденную зону.
С целью купирования зуда, отечности больному выписывают антигистаминные средства.
Болевые ощущения устраняют посредством обезболивающих препаратов.
Также необходимо пить много жидкости, делать упор на здоровую пищу и позаботиться о насыщении организма всеми необходимыми витаминами. Таким пациентам разрешается лечиться дома, периодически посещая доктора для контроля над процессом выздоровления.
Если же есть волдыри, их промывают обеззараживающими медицинскими растворами, после чего накладывают антибактериальные мази, а сверху – асептическую повязку.
Для предотвращения развития инфекции потерпевшему сразу же по приезду в медучреждение вводят вакцину против столбняка и назначают антибиотикотерапию.
С целью защиты организма от скапливания продуктов распада белков и гистаминоподобных веществ, внутривенно вливают глюкозу, витаминные смеси, раствор кальция глюконата, а также димедрол.
При поражении подкожной клетчатки шеи больному могут назначить физиопроцедуры, предусматривающие применение ультразвука. Снаружи кожный покров обрабатывают раствором хлорида натрия, который должен быть теплым.
Для устранения болевых ощущений в горле и ротовой полости полезным будут полоскания (3-4 раза в день), инъекции обезболивающими препаратами.
При развитии воспалительных процессов в дыхательных путях терапевтические мероприятия дополняются медикаментами, в состав которых входят кортикостероиды.
Кроме того, пациенты должны следить за тем, что они едят: пища не должна быть острой, соленной, твердой, а также горячей.
В случае, если в ходе радиотерапии были поражены легкие, могут применяться магнитотерапия, ингаляции, специальные дыхательные упражнения, или электрофорез.
Ту или иную манипуляцию подбирает доктор для каждого пациента отдельно, учитывая степень ожога и природу раковой опухоли, по поводу которой производилась радиотерапия.

Хирургическая помощь при лучевых ожогах 3 и 4 стадии – показания и виды операций
Хирургические манипуляции при рассматриваемом патологическом состоянии могут назначаться при глубоких ожогах, которые затрагивают мышечные слои.
Если рана при этом сильно инфицирована, сначала проводят антибактериальное лечение, и только потом приступают к операции.
Раневую область тщательно очищают от омертвевших тканей. Это все происходит под общим наркозом. Подобный вид хирургического вмешательства именуют некрэктомией.
В дальнейшем оперирующий осуществляет пересадку трансплантата, взятого из другого участка кожи больного.
Методы народной медицины для лечения ожогов после радиотерапии
Если после сеанса радиотерапии пациент получил легкий ожог (не выше 2-й степени), для его лечения допустимо применять следующие средства народной медицины:
- Облепиховое масло — обладает противовоспалительным, ранозаживляющим свойством. Им следует пропитать стерильную салфетку и наложить на обожженную поверхность. Подобную манипуляцию нужно повторять каждые 3 часа. Пораженные ткани будут восстанавливаться быстрее, а болевые ощущения значительно уменьшаться либо вовсе уйдут.
- Аналогичным эффектом обладает смесь, приготовленная из пчелиного воска и оливкового масла. Указанные вещества нужно смешать в пропорции 1:3 и наносить на воспаленные ткани 3 раза в день.
- Предотвратить появление волдырей можно посредством нанесения меда, либо кашицы из картофеля, на пораженную область. Мед, помимо всего прочего, является отличным обеззараживающим средством.
- Обеспечить скорейшее заживление обожженного участка, а также защитить его от инфицирования можно при помощи смеси, приготовленной из сухого прополиса (20 гр) и растительного масла (80 гр). Указанные ингредиенты соединяют и помещают на водяную баню, где они должны настаиваться до полного растворения прополиса. Полученную смесь процеживают через мелкое ситечко. После полного охлаждения мазь наносят на стерильную салфетку и прикладывают к ране. С подобным лекарством следует быть осторожным: продукты пчеловодства нередко провоцируют у людей аллергические реакции.
Видео: Лучевая терапия — что мне помогало от ожогов
Ожоги 3 и 4 степеней лечат исключительно в стационаре. Подобные состояния при отсутствии адекватной терапии могут привести к серьезным осложнениям, что могут стоить здоровья и даже жизни больного.
Все описанные выше средства народной медицины необходимо предварительно согласовывать с доктором!

Профилактика ожогов при назначении лучевой терапии – что должны предпринять пациент и специалисты?
Профилактические мероприятия включают следующие моменты:
- Радиотерапия должна назначаться в индивидуальном порядке. У каждого пациента дозировка и периодичность изотопного радиоизлучения будет определяться общим состоянием его здоровья.
- С целью защиты глаз от ожога перед и после лучевой терапии их закапывают искусственной слезой: по 1-2 капли в каждый глаз. Это минимизирует риск развития светобоязни и пересыхания глаз в будущем.
- После каждого курса радиотерапии непосредственные участки воздействия нужно обрабатывать ранозаживляющими средствами. Подобную процедуру следует выполнять перед сном.
Источник
Воспаление кишки после лучевой терапии – лучевой проктит и энтеритОстрые и хронические побочные эффекты возникают после облучения таза, как правило, по поводу рака предстательной железы или женских половых органов. Обычные дозы: рак простаты – 64-74 Гр, рак шейки матки – 45 Гр, рак эндометрия – 45-50 Гр, рак прямой кишки – 25-50,4 Гр, рак мочевого пузыря – 64 Гр. Очаговое поражение прямой кишки может являться результатом брахитерапии: имплантации радиактивных зерен или внутриполостного облучения. Лучевое поражение может возникать в областях, располагающихся за пределами полей облучения: например, рассеянное облучение может привести к диффузному лучевому энтериту! Повреждения зависят от общей дозы (обычно > 40 Гр), энергии пучка и очаговой дозы, размера фракции и поля, времени подведения, пролиферации и оксигенации тканей. В развитии лучевых повреждений выделяют две фазы: Роль превентивных препаратов (балсалазид, мизопростол, сукральфат и т.д.) при назначении лучевой терапии остается спорной.
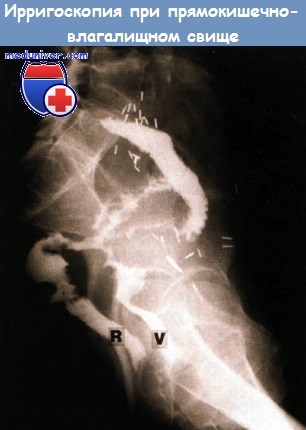
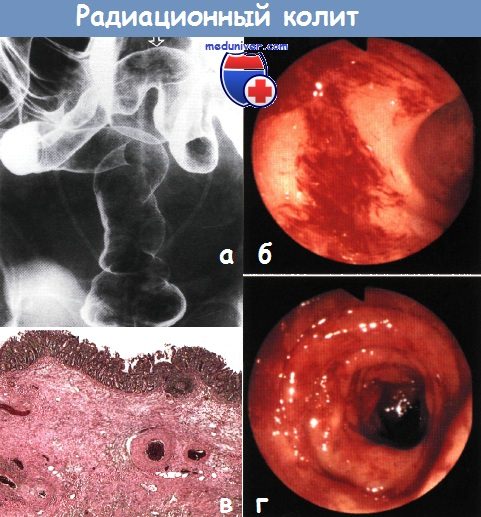
а) Эпидемиология: б) Симптомы воспаления кишки после лучевой терапии: • Острый проктит: диарея, отхождение слизи и крови со стулом, императивные позывы/инконтиненция, тенезмы, боль, перианальный дерматит. Системные явления нетипичны и чаще связаны с общими побочными эффектами лечения: анемия, анорексия, истощение/потеря веса. Острые симптомы разрешаются через 6-12 недель. • Хронический лучевой проктит: кровотечение (изъязвление, телеангиэктазии), диарея, отхождение слизи со стулом, императивные позывы/инконтиненция (уменьшение резервуарной функции и адаптационной способности прямой кишки), тенезмы, перианальный дерматит. Осложнения: кровотечение, обструкция (формирование стриктуры), образование свища (например, ректовагинального), инконтиненция (повреждение нервов, сфинктера, утрата резервуарной функции). Увеличение риска развития вторичных опухолей.
в) Дифференциальный диагноз: г) Патоморфология лучевого проктита и энтерита Макроскопическое исследование: Микроскопическое исследование: д) Обследование при воспалении кишки после лучевой терапии Дополнительные исследования (необязательные):
е) Классификация: ж) Лечение без операции воспаления кишки после лучевой терапии: – Острый лучевой проктит: временные меры (регуляция стула, антидиарейные препараты, уход за перианальной кожей) и терпение; местные лекарственные препараты (сукральфат, стероиды или клизмы с ацетилсалициловой кислотой), отключение кишки при тяжелом, плохо переносимом заболевании. – Хронические лучевые повреждения: лечение отсутствует, плохое состояние тканей => симптоматическая терапия: з) Операция при лучевом проктите и энтерите Показания: Хирургический подход: и) Результаты лечения воспаления кишки после лучевой терапии: к) Наблюдение. Частые визиты до тех пор, пока сохраняется симптоматика. В дальнейшем – обычное наблюдение. – Также рекомендуем “Ишемический колит – причины, признаки, лечение” Оглавление темы “Болезни толстой кишки”:
|
Источник