Как избежать пролежней при переломе

Хронические заболевания, серьезные травмы вынуждают человека долгое время быть прикованным к постели. От правильного ухода за больными зависит качество их жизни и скорость выздоровления.
Особенно часто подвергаются травмам пожилые люди. При переломе шейки бедра они достаточно долгое время вынуждены соблюдать постельный режим. Ограниченная подвижность, плохое питание, недолжный уход вызывают у лежачих больных появление пролежней.
Важной задачей медицинской сестры, которая ухаживает за обездвиженным пациентом, является профилактика пролежней, мышечной атрофии. Правильно построенный поведенческий алгоритм по уходу за больным человеком поможет снизить риск образования или полностью избавить от появления пролежней.

Причины появления пролежней
Пролежни образуются на мягких тканях тела в результате их омертвения (некроза). Это происходит по причине постоянного давления на определенную область. Такое воздействие нарушает кровообращение в мелких капиллярах.
В дальнейшем, происходит поражение более крупных сосудов. Чаще всего воспаление появляется на участках, подвергающихся постоянному контакту с постельным бельём. Выступающие области костей вдавливают мягкие ткани в поверхность, на которой находится больной.
В основном страдают следующие части тела:
- крестец и область ягодиц;
- область большого вертела бедренной кости;
- локти, колени, пятки.
Некроз тканей может появиться вследствие давления гипсовой повязки, наложенной на область перелома шейки бедра. Чем дольше происходит давление, тем глубже поражаются ткани.
Факторы риска
Существуют внешние обратимые, необратимые и внутренние причины образования пролежней.
Обратимые причины
К обратимым причинам относятся следующие:
- плохо организованный гигиенический уход;
- неправильно подобранные средства фиксации;
- травмы, которым подвергался пациент (позвоночника, перелом шейки бедра, тазовых костей);
- постельное и нательное белье, которое имеет складки и натирает области давления тела на поверхность кровати;
- неправильное передвижение больного;
- лекарственные средства.
Необратимые причины
Основная необратимая причина появления пролежней – проведение оперативного вмешательства, которое продолжается более двух часов. Также опасность представляют такие состояния, при которых пациент вынужден находиться в обездвиженном состоянии довольно продолжительное время.

Внутренние причины
К обратимым внутренним причинам относятся следующие:
- тучность или излишняя худоба;
- продолжительное ограничение подвижности;
- анемия;
- недостаточное белковое питания;
- неконтролируемое мочеиспускание и дефекации;
- сухая, тонкая кожа;
- состояние комы.
К необратимым причинами появления пролежней относится старческий возраст.
Для того чтобы снизить риск образования пролежней, необходимо правильно выстроить план профилактических мероприятий.
Профилактика
План по профилактике пролежней включает в себя регулярное изменение положения лежачего или сидячего больного. Обязательно нужно переворачивать пациента не менее 12 раз в день через каждые два часа.
Постоянное изменение положения является основой профилактики.
В план по проведению профилактики пролежней обязательно должны быть включены гигиенические процедуры. Роль медицинской сестры состоит в правильном проведении адекватных противопролежневых мероприятий:
- перемещение и размещение больных на кровати или кресле должно быть таким, чтобы как можно меньше оказывалось трение и сдвигание мягких тканей;
- необходим внимательный осмотр костных выступов, чтобы вовремя провести лечение начинающегося некроза;
- гигиена кожи должна включать процедуры по обеспечению чистоты и достаточной влажности;
- больные должны быть обеспечены полноценным питанием, с обязательным содержанием белковой пищи;
- необходимо обучать больных способам самопомощи по передвижению, смене положения;
- медицинский персонал должен обучить близких людей основам ухода за неподвижными или малоподвижными больными.
В план по перемещению больных включают несколько видов изменения положения тела. Их проводят в течение суток начиная с 8 утра:
- положение Фаулера;
- поворот на левый бок;
- поворот на правый бок;
- положение Фаулера;
- положение Симса.

В обязанности медицинской сестры входит внимательный осмотр кожных покровов, очищение кожи от загрязнений, смена подгузников, лечение по предписанию врача поврежденных участков. В план по профилактике некроза у лежачих больных входит специальный массаж (если нет противопоказаний), который проводится четыре раза в день около зон риска.
В медицинских учреждениях используются специальные средства:
- противопролежневые матрасы;
- поролоновые подушки;
- впитывающие одноразовые простыни;
- специальные приспособления для самостоятельной смены положения больным.
В карте медицинского персонала по уходу за неподвижными больными включены три пункта: разрешительное согласие лежачих больных на рекомендуемый план профилактических мероприятий; оценочный пункт по риску развития и определению степени пролежня; противопролежневое лечение и уход.
Особенности ухода за пациентами с переломом шейки бедра
Перелом шейки бедра – самая частая травма у женщин, которые вступили в период менопаузы. Патология возникает по причине какого-либо удара (падения). При такой патологии, как остеопороз, переломы случаются очень часто. Это заболевание является основной их причиной.
При переломе нарушается целостность в области шейки бедра, головки, большого вертела бедренной кости. Симптомами перелома являются следующие жалобы больных:
- боль в паховой области, которая усиливается при движении;
- ротация стопы сломанной ноги наружу;
- условное укорочение конечности;
- невозможность оторвать пятку от опоры.
Некоторые больные с переломом шейки бедра какое-то время могут передвигаться самостоятельно. Боль в паху и в области большого вертела бедренной кости не сильная. Но в любом случае больного лучше уложить в кровать, вызвать скорую помощь.
После того как будет установлен точный диагноз, пострадавшего госпитализируют. В большинстве случаев проводится оперативное лечение. Но очень пожилым пациентам, которые получили травму, назначают консервативную терапию и домашний уход.
После перелома больные испытывают незначительную, но постоянную боль в паху. Она вызывает у них дискомфорт, они становятся раздражительными. Осложняется лечение таких людей отсутствием с ними психологического контакта.
Как правило, в начале заболевания у пациентов наблюдается недержание мочи, кала. Для решения проблемы им необходим адекватный уход и лечение, определенная помощь. Через незначительный период проблема исчезает (при условии нормального функционирования мочевого пузыря и дефекации).
Но самой главной угрозой являются пролежни. Основными областями образования воспалений являются крестец и пятка сломанной ноги. Таким пациентам необходимы выполнения профилактических мероприятий.
Самый эффективный алгоритм профилактики для лежачих больных – постоянная смена положения. Но повороты на здоровую сторону вызывают нестерпимую боль в области перелома шейки бедра. Часто из-за этого возникают сложности выполнения перемещений больного в нужное положение.
В области крестца необходимо внимательно осматривать и обрабатывать кожу, производить частую смену белья. При первых признаках некроза тканей использовать подсушивающие мази, присыпки, проводить соответствующее лечение.
Пациенты с переломом шейки бедра являются тяжелобольными, и для выполнения профилактики некроза тканей у таких лежачих больных огромную роль играет профессиональный медицинский уход.
Изъязвления кожи могут быть вызваны загрязнениями, мочой, калом, повышенной влажностью. Уход за кожными покровами должен быть мягким неагрессивным. Влажную кожу надо аккуратно подсушивать, а если она сухая, то увлажнять.

Если не удалось избежать воспаления, то для восстановления кровообращение рану необходимо очистить. Некроз можно удалить хирургическим путём или использовать специальную мазь.
Для переворачивания больных с переломом шейки бедра используют обезболивающие средства. Они применяются в форме инъекций, таблеток, или в сочетании. В качестве профилактического средства используется массаж.
Легкие поглаживающие массажные движения устраняют застой крови в сломанной ноге, улучшают трофику тканей, снижает риск образования воспалений. Уход и лечение пациентов с переломом должен начинаться с первых дней.
Важную роль в профилактике играет лечебная и дыхательная гимнастика. Физические нагрузки должны производиться сначала здоровой ногой, а после замены сустава и больной.
Для стимуляции самостоятельного движения необходимо сделать над кроватью перекладину, до которой больной может дотянуться, что сменить положение из положения лежа. Больные с переломом могут безболезненно поднимать вверх, вперед и вниз на бок.
Если реабилитация пациента проходит без осложнений, то на пятый день его уже можно посадить в кровати. Через две недели больной уже может стоять с поддержкой. Ещё через неделю он должен пробовать самостоятельно ходить.
Заключение
Уход за лежачими больными имеет свои особенности. Важно знать правила, которые помогут избежать осложнений, некроза и изъязвления мягких тканей. Если соблюдать рекомендации по уходу, создать больному комфортные условия, то повышается вероятность его быстрого выздоровления.
httpss://www.youtube.com/watch?v=5_-OOZlFjHI
Источник
Пролежни – это серьезная проблема для больных людей, вынужденных все время проводить в постели. К сожалению, даже самый лучший уход не может гарантировать, что на некоторых участках тела не начнется процесс омертвения кожи. В группе риска находятся люди, чьи заболевания связаны с поражением нервной системы (параличи и инсульты).
Из-за чего появляются пролежни?
- Из-за ослабленного иммунитета ткани постепенно теряют свои способности к восстановлению.
- Длительное сдавливание одних и тех же участков тела препятствует их нормальному кровоснабжению. Клетки получают недостаточно кислорода и питательных веществ и начинают гибнуть.
- Неправильный уход за больным:
- мокрое грязное белье,
- одна и та же поза в течение долгого времени,
- плохое питание,
- несоблюдение правил гигиены,
- неровная поверхность, на которой лежит человек (например, сбитый комками матрас).
- Одежда и постельное белье из искусственных тканей, не пропускающих воздух.
- Неправильный подбор изделий с плохой впитывающей способностью, если больной страдает недержанием.
Чаще всего пролежни образуются на плечах, затылке, лопатках, пояснице, крестце, ягодицах, боках и пятках. Пролежни чреваты глубоким некрозом кожных покровов и трудно поддаются лечению, поэтому очень важно не допустить их появления и дальнейшего развития.
Как обрабатывать и лечить пролежни?
Если вы заметили, что у вашего больного в некоторых местах кожа покраснела, выглядит отечной, влажная от сукровицы или даже уже начала отслаиваться, то это серьезный повод для тревоги. Очень важно вовремя «схватить» процесс, пока он не распространился на большие участки. Помните, что теплая влажная среда – это идеальные условия для размножения бактерий, и глубокие язвы, полные гноя, могут образоваться очень быстро. Без своевременного лечения процесс может перейти в необратимую форму.
Пролежни имеют несколько стадий развития, и способ лечения зависит от того, насколько далеко зашел процесс.
- I – II стадия. Поверхностные пролежни представляют собой небольшие язвочки, содержащие омертвевшую ткань. Их следует обрабатывать антисептическими (зеленкой или перекисью водорода) и ранозаживляющими средствами. Хороший результат дает применение масляного экстракта софоры японской. В нем содержится много рутина, который стимулирует регенерацию тканей. Также широко используют солкосериловую или актовегиновую мази, облепиховое масло.
- III – IV стадия. Глубокие пролежни отличаются большим количеством мертвых тканей, выраженным воспалением. Раны необходимо тщательно очистить и как можно скорее обратиться за помощью к хирургу, чтобы исключить возможность общего заражения и убедиться, что целостность костной ткани не нарушена.
Правильно очистить и вылечить пролежни вам помогут наши советы.
- Сначала бережно обработайте пораженный участок перекисью, хлоргексидином или маслом чайного дерева (всего пара капель). Растворы марганцовки, йода или зеленки слишком сушат грануляционную ткань. Хлоргексидин — самое мягкое средство. Он прекрасно обеззараживает поверхность раны. Кроме того, пролежень можно обрабатывать прямо из флакона, без тампона.
- Осмотрите рану. Если вы видите кусочки мертвых тканей серого или белого цвета, то язву нужно обязательно обработать средством биологического очищения Протеокс-ТМ.
- После того, как вы удалили гной и некротические ткани, наложите примочку с маслом зверобоя на 20 минут. В качестве альтернативы можно использовать синтомициновую или стрептоцидовую эмульсии. Через несколько дней или недель кожа очистится, и тогда уже можно применять ранозаживляющие средства. В качестве примочек в современной медицине успешно применяются гидроколлоидные повязки.
- Если рана уже чистая, но есть некоторые признаки воспалительного процесса, то на нее можно наложить специальное ранозаживляющее покрытие типа «Комфил Плюс» или «Мультиферм». Их оставляют на пролежне до 5 суток.
- Всегда перед перевязкой обрабатывайте рану антисептиком.
- Прекрасно зарекомендовал себя декспантенол. Он способствует быстрому заживлению раны и имеет удобную форму спрея. Достаточно брызгать на пролежень 3 – 4 раза в день.
- Марлевые повязки, пропитанные трипсином или хемотрипсином, рекомендуется использовать в период отторжения омертвевших частиц. Длительное применение повязок нежелательно, так как они препятствуют циркуляции воздуха и сдавливают кровеносные сосуды.
- Наиболее оптимальный вариант перевязочного материала – это альгинаты. Они представляют собой натуральные стерильные нетканые повязки из бурых водорослей, которые имеют потрясающие абсорбирующие свойства и отлично подходят для инфицированных ран.
- При очищении и лечении пролежней старайтесь как можно точнее придерживаться рекомендаций лечащего врача. Он имеет необходимый опыт и знания, поэтому посоветует наиболее эффективное средство.
- Запаситесь терпением. Пролежни быстро образуются, но заживают долго. Пройдет довольно много времени прежде, чем вы добьетесь успеха.
Как сделать так, чтобы пролежни не появились?
Одна из основных причин появления пролежней – это неправильный уход за больным. В это понятие входит и качество поверхности, на которой он лежит, и свежесть постельного белья, и использование специальных противопролежневых средств. Врачами были разработаны специальные рекомендации по уходу за лежачими больными. Точное их соблюдение поможет предотвратить образование пролежней, а если это уже произошло, ускорит их заживление.
- Кровать больного должна быть очень мягкой и удобной, если только у него нет противопоказаний (например, травма позвоночника).
- Сшитое из мягкой натуральной ткани, постельное белье обязано быть всегда сухим и чистым. Его следует менять раз в два дня, чтобы избежать распространения микробов, и по необходимости.
- Следите, чтобы простыня не лежала большими складками, а была туго натянута на матрас. Края полотнища должны быть подвернуты.
- Под тазовую область больному рекомендуется подложить небольшие мягкие подушечки или надувной резиновый круг.
- Прекрасно, если удастся приобрести специальный противопролежневый матрас и подушки. Их структура способствует циркуляции воздуха и хорошему кровотоку, а также обеспечивает правильное положение тела.
- Каждые 2 – 3 часа меняйте положение больного, переворачивайте его с боку на бок и на спину.
- Регулярно делайте легкий массаж для улучшения кровообращения. Особое внимание уделите тем участкам, на которые приходится большая нагрузка.
- Устраивайте «проветривания» – пусть больной полежит немного времени без одеяла, чтобы тело оставалось всегда сухими и не прело без свежего воздуха.
- Если больной в состоянии хоть немного двигаться, то заставляйте его делать это каждый день. Это поможет улучшить кровообращение и разогреть мышцы. Постепенно увеличивайте разнообразие движений и не выполняйте вместо него действия, которые ему самому под силу.
- Одежда и одеяло должно соответствовать температуре в комнате, тогда больной будет чувствовать себя комфортно. Не допускайте перегрева или переохлаждения.
- Регулярно проводите антибактериальную обработку помещения с помощью специальной аппаратуры. У лежачих людей очень слабый иммунитет, и они легко заражаются.
- Если больной страдает недержанием, наденьте на матрас специальный непромокающий чехол. Он надежно защитит от любых жидкостей, а вы легко сможете поменять постельное белье.
- Все процедуры необходимо проводить систематически и в строгой последовательности.
- Укладывая больного на бок, подкладывайте под слегка согнутую верхнюю ногу подушку.
- Никогда не пользуйтесь резиновыми и клеенчатыми подкладками, они скатываются и пережимают кожу, не пропуская к ней воздух.
- Избегайте травм, в том числе из-за царапин, – коротко постригите ногти больному и подпилите их, чтобы он не мог причинить себе вреда.
- Особое внимание уделяйте гигиене интимных зон. При каждой смене белья очищайте их и защищайте ухаживающими средствами.
- Обязательно подложите под область пролежня резиновый круг. Таким образом, вы обеспечите хорошее кровообращение и приток свежего воздуха к ране.
- Если пролежень не заживает и увеличивается, обязательно обратитесь к врачу-хирургу. Он проведет осмотр и назначит необходимые процедуры и лекарства.
Прислушайтесь к нашим советам, и у вас обязательно получится справиться с таким неприятным и серьезным заболеванием, как пролежни.
Акции, скидки, новинки!
Подпишись на рассылку от med-serdce.ru
Источник
При тяжелых заболеваниях пожилым людям приходится долгое время находиться в лежачем положении. На этой почве велика вероятность образования пролежней. Они отягощают заболевание, ухудшая состояние человека. Поэтому важно не допустить появление пролежней или вовремя от них избавиться. Для этого опекунам следует обеспечить должный уход за больным и соблюдать рекомендации врачей.
Принцип образования пролежней у пожилых людей
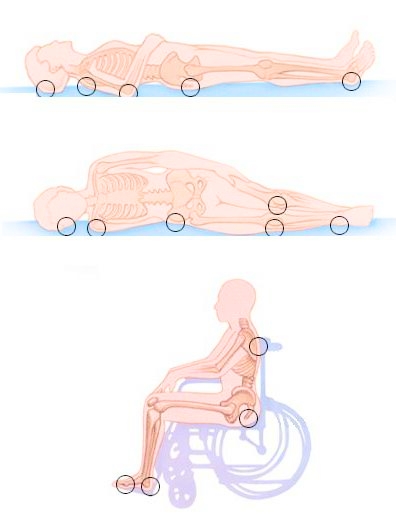
Пролежни образуются на теле человека в результате оказания длительного давления на определенные участки тела. Из-за нарушения кровообращения и изменения нервной трофики происходит омертвение тканей. Пролежни типичная проблема для лежачих больных. У пожилых людей с сахарным диабетом вероятность их появления в разы увеличена. Это обусловлено нарушенной регенерацией тканей ввиду возрастных изменений в организме и повышенный уровень глюкозы в крови.
Для людей пожилого возраста пролежни могут стать серьезной проблемой, так как лечение в этом случае затруднительно. Процесс заживления происходит гораздо медленней, чем в других случаях. Поэтому важно принять меры по предотвращению пролежней
Место образования пролежней зависит от того, в каком положении человек находится дольше всего. В большинстве случаев они формируются на спине, на пояснице, плечах и скульной области. У сидячих больных пролежни появляются на ягодицах, бедрах и пояснице.

Стадии формирования пролежней
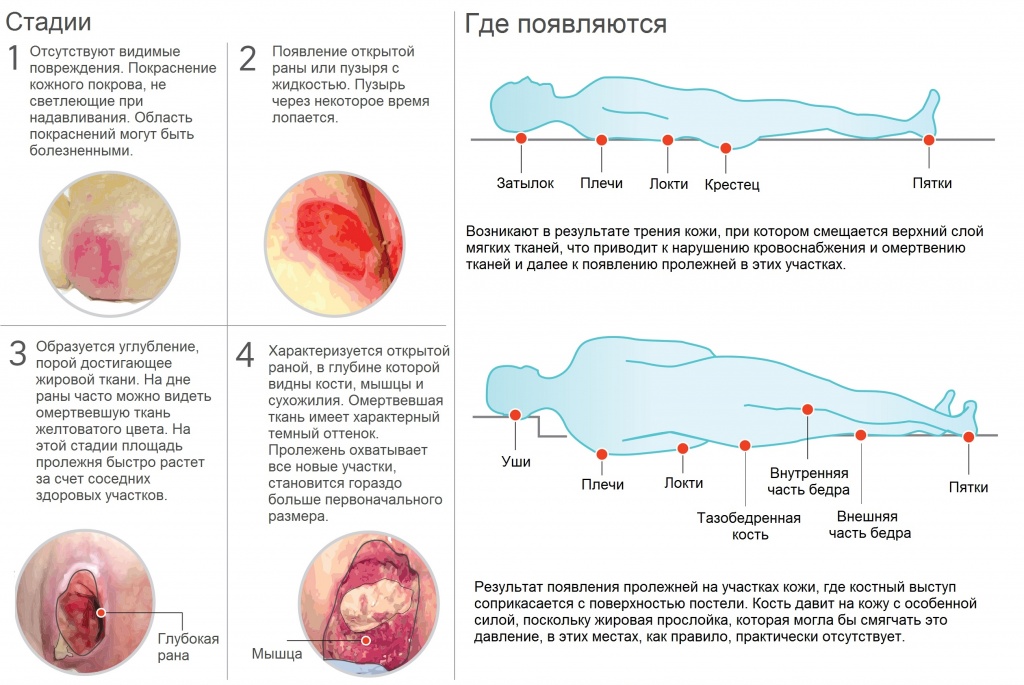
Процесс формирования пролежней осуществляется в 4 этапа. По мере развития патологии область поражения расширяется, затрагивая не только эпидермис, но и подкожный жир, мягкие ткани и кости. Способ лечения подбирается непосредственно с учетом стадии недуга. Чем раньше обнаружена проблема, тем выше шансы на успешное выздоровление. Пролежни образуются следующим образом:
- На первой стадии отмечается появление отечности в местах, на которые оказывается повышенное давление. По мере развития заболевания цвет кожных покровов может становиться более насыщенным. Так как кожная структура в этом случае не повреждается, существенного дискомфорта не наблюдается. На этой стадии существует возможность предотвратить патологический процесс. Медикаментозное лечение не понадобится. Достаточно обеспечить больному качественный уход. При переходе пролежней в следующую стадию возникнет онемение, вызванное давлением на нервные окончания.
- На следующем этапе наблюдается нарушение целостности кожного покрова. Внешне это проявляется в возникновении эрозий. В некоторых случаях появляется фибринозный налет или струпья. Патология начинает затрагивать не только верхний слой кожи, но и дерму. В области вокруг очагов поражения кожа начинает шелушиться.
- Третья стадия требует особого внимания. Она характеризуется некрозом кожного покрова. Повреждаются все слои кожи. В ране начинает виднеться мышечная ткань. В некоторых случаях образуется гнойный экссудат. Существует вероятность формирования свищевых ходов. В этом случае осуществляется комбинированная терапия, но может потребоваться и помощь хирургов.
- Четвертая стадия требует хирургического лечения. Она сопровождается поражением сухожилий и костной ткани. Рана причиняет существенный дискомфорт, так как является очень глубокой. Очаг повреждения покрывается некротизируется и приобретает черный цвет. Кровообращение в этой области полностью нарушается. Практически во всех случаях внутри нее находится гнойное содержимое. Четвертая стадия очень опасна для жизни, поскольку она может привести к общей интоксикации или сепсису. В результате поражения костей развивается остеомиелит.

Причины патологического процесса
Специалисты разделяют пролежни на две большие группы – эндогенные и экзогенные. К патологическим процессам экзогенного вида относят пролежни, возникшие при регулярно оказываемом давлении на мягкие ткани. К основным причинам их образования относят:
- длительный контакт с катетером, дренажной трубкой или тампоном;
- сдавливание областей, на которых отсутствуют мышцы (трение матрасом, гипсом или другой твердой поверхностью).
Экзогенные пролежни разделяют на наружные и внутренние. В первом случае речь идет о повреждении выпирающих участков тела (пятки, лопатки, крестец). К такому типу патологии также относят повреждения, вызванные трение гипсовых повязок и неправильно подобранных протезов. Внутренние пролежни формируются в результате использования катетера для отвода мочи. Они характерны для больных с затрудненным кровообращением и нарушением обмена веществ. Смешанный тип пролежней характерен для больных онкологией. В этом случае присутствуют, как внешние, так и внутренние провоцирующие факторы. Образование пролежней обусловлено нарушением питания тканей, что снижает сопротивляемость кожных покровов при оказываемом давлении.
Пролежни эндогенной природы происхождения образуются на фоне пониженной трофики тканей. Как правило, проблеме предшествуют другие нарушения (сахарный диабет, травмирование спинного или головного мозга). Из-за чрезмерного ослабления организма появлению пролежней способствует даже легкое давление. В пожилом возрасте процесс их формирования осуществляется быстрее. Длительное нахождение в горизонтальном положении только усугубляет проблему. В особой зоне риска находятся люди с лишним весом и те, кто не может самостоятельно посещать туалет. Испражнения и пот повышают вероятность образования пролежней. Влажность усиливает трение между кожной поверхностью и матрасом.
Способы лечения, в зависимости от стадии пролежней
Метод лечения подбирается, исходя из степени запущенности проблемы. Поэтому перед началом терапевтических действий важно проконсультироваться со специалистом. Он определит стадию болезни и даст необходимые рекомендации. Чтобы классифицировать недуг, достаточно визуального осмотра раны
Лечение первой стадии болезни
На начальных этапах болезни на коже образуются красные или синюшные отметины. Если прикоснуться к поврежденным зонам, кожа белеть не будет. Это говорит о нарушенном процессе кровообращения. Может ощущаться незначительная боль при надавливании. Медикаментозного лечения в данном случае не требуется. Чтобы предотвратить переход болезни на следующую стадию, следует выполнять следующие рекомендации:
- Необходимо делать ежедневный массаж с помощью варежки с ворсистой поверхностью. Следует осуществлять круговые массирующие движения. При этом, нельзя сильно давить на кожу.
- Важно переворачивать больного каждые 2-3 часа. Это позволит избежать оказания длительного давления на определенные зоны эпидермиса.
- При появлении темных участков на теле следует обеспечить их защиту от повреждений.
- Не менее 2 раз в день следует проводить воздушные ванны.
- В целях предотвращения роста бактерий необходимо проводить кварцевание прибором «Солнышко». Периодичность процедур устанавливается врачом в индивидуальном порядке.
- При чрезмерном потоотделении показано обтирание больного раствором уксуса. Его готовят из расчета: 1 ст. л. уксуса на 1 стакан воды.
- В случае недержания мочи и кала требуется приобрести мочеприемник или памперсы для взрослых. Не менее важно подмывать больного после каждого опорожнения кишечника или мочевого пузыря.

Необходимо уделить особое внимание выбору очищающих средств и губок для мытья больного. Антибактериальное мыло желательно не использовать, поскольку оно убивает не только болезнетворные, но и полезные микробы. Губка должна состоять из натуральных материалов. Можно заменить ее на хлопчатобумажную салфетку.
Основная цель ухода – следить за влажность кожных покровов. При чрезмерном потоотделении следует своевременно сушить кожу, а при интенсивной сухости – увлажнять ее. Сухость стимулирует ускоренное ороговение эпидермиса, а повышенная влажность приводит инфицированию проблемной зоны. Нарушенное кровообращение только усугубляет ситуацию. Чем лучше обрабатывать пролежни у пожилых людей, если на поврежденных зонах стали появляются сухие участки:
- цинковая мазь;
- камфорное масло;
- настойка японской софоры;
- лимонный сок.
Не рекомендуется проводить обработку с помощью зеленки и йода. Это способствует иссушению кожной поверхности, что ус Процедуру нанесения смягчающих средств желательно проводить каждые 2 часа, вплоть до исчезновения сухих участков.
Эффективность лечения повысит специальная диета и повышение физической активности в возможных пределах. В рацион следует включить пищу с высоким содержанием белка, железа, сульфата цинка и витаминов групп C и A. Если проблема возникает на фоне повышенной влажности, она может отяготиться грибковым заболеванием. В этом случае используют мази с противогрибковым эффектом – Клотримазол и Миконазол.
Меры по устранению пролежней второй стадии
Вторая стадия заболевания сопровождается появлением эрозийных образований и волдырей с геморрагическим экссудатом. Их лечение требует комплексного подхода. Оно включает в себя следующие мероприятия:
- Поврежденная область обрабатывается с помощью антисептических средств (перекиси водорода или хлоргексидина).
- Необходимо накладывать на рану многослойные аппликации с ранозаживляющим эффектом. Среди наиболее действенных выделяют «Протеокс-ТМ» и «Мультиферм». В качестве замены можно использовать гидрогелевые аппликации «Гидросорб Комфорт».
- Периодически следует делать повязки с применением мазей «Солкосерил», «Левосин», «Левомеколь» и «Актовегин».
- Некоторые специалисты приветствуют использование очищающих повязок TenderWetactivecavity и Hydrosorbgel.
- Для защиты от влаги рекомендуется применять пленку «Тегадерм» или аппликацию «Космопор». Такие меры способствуют улучшению газообмена в поврежденных тканях.
- Среди антибактериальных средств спросом пользуются: Хлорамфеникол, Сульфадиазин натрия, Клиндамицин и Сульфадиазин серебра.
В некоторых случаях лечение сопровождается использованием гемодеза. Он представляет собой средством с противотоксичным и плазмозамещающим эффектами. Иногда дополнительно назначают переливание крови. Для поддержания иммунитета проводят витаминную и иммуностимулирующую терапию.
Лечение запущенных пролежней

На третьей стадии недуга нарушается целость мышц и кожного покрова. На последнем этапе пролежни затрагивают сухожилия и кости. В том случае, если гнойный процесс не успел затронуть кости, актуальна медикаментозная терапия. При повреждении структуры костей необходимо хирургическое вмешательство. Лекарственная терапия подразумевает применение препаратов следующих групп:
- средства, стимулирующие кровообращение;
- антибиотики;
- некролитики, способствующие удалению мертвых тканей;
- препараты, ускоряющие регенеративные процессы.
Чем опасны пролежни для пожилого человека
Главная опасность пролежней третьей и четвертой стадии заключается в высоком риске заражения крови. Из-за большого скопления гноя, раны представляют серьезную опасность здоровью и жизни больного. Увеличивается риск образования гангрены и флегмоны.
Первостепенно поврежденные кожные покровы очищают с помощью ферментов. В этих целях необходимо задействовать повязки «Протеокс-ТМ» или «ПАМ-Е». Первых вариант подходит для устранения незначительного количества гнойного содержимого, а второй –обильных гнойных выделений. Процедуры проводят на протяжении 7-10 дней. Когда количество гноя достигнет минимума, кожа в пораженных местах станет красной.
Следующим шагом осуществляется стимуляция процесса формирования новой соединительной ткани. В этом помогают лечебные средства с ранозаживляющим эффектом. Врачи рекомендуют накладывать повязки с «Биатеном». Далее принимаются защитные меры. Использование гидроколлоидного покрытия «Комфил Плюс» позволяет предотвратить проникновение в рану инфекции и ускорить регенеративные процессы. Х главная особенность заключается в возможности менять повязки 1 раз в 3-5 суток.
В запущенных случаях единственно верным решением является хирургическое вмешательство. Чаще всего проводят процедуру под названием некрэктомия. При сложных и обширных разрушениях костной ткани осуществляют электростимуляцию магнитами или лазером. Больного помещают в стационар. Общий срок лечебных манипуляций в среднем составляет 46 дней. Вероятность благоприятного исхода при своевременном обращении к медикам составляет 79%. Перед проведением операции следует взвесить возможные риски. У лиц пожилого возраста хирургическое вмешательство может спровоцировать осложнения со здоровьем.
Народные средства лечения
Средства народной медицины могут применяться для обработки пролежней в домашних условиях и помогают дополнить и усилить эффективность медикаментозной терапии. Но при подборе лечебных средств важно соблюдать аккуратность, поскольку некоторые из них способны спровоцировать аллергическую реакцию. Перед применением любого из перечисленных ниже средств следует проконсультироваться с лечащим врачом.

- При образовании пролежней на поверхности головы рекомендуется использовать шампунь, разбавленный спиртом или водкой в соотношении 1:1. Полученную смесь необходимо распределить по проблемной зоне и оставить на некоторое время.
- Мокнущие раны необходимо посыпать крахмалом. Такая процедура выполняется не чаще 1 раза в день.
- Для приготовления компрессов рекомендуют использовать медвежий или рыбий жир. Компрессы накладывают на ночь, а утром – снимают.
- На начальных этапах развития пролежней неплохо помогает прикладывание к проблемным местам капустных листов. Такая мера помогает избавиться от заболевания через 2 недели.
- Не менее выраженным эффект оказывают примочки из травяных отваров. Одним из самых действенных считается отвар из черной бузины, коры дуба и листьев белой березы. 2 ст.л. измельченного сырья следует засыпать в емкость и залить 600 мл горячей воды. В течение 3 часов отвар доходит до готовности под крышкой. После процеживания в лекарственное средство нужно добавить еще немного воды и отставить в сторону. Через 6 часов готовое средство можно использовать для примочек.
- На ночь сторонники средств народной медицины рекомендуют прикладывать к ране каланхоэ. Его предварительное разрезают вдоль на 2 части. Обе половинки нужно приложить к проблемной зоне и зафиксировать с помощью пластыря. Желательно делать такие процедуры на ночь.
- Снять отечность и ускорить заживление помогает тертый картофель. Его смешивают с медом в соотношении 1:1. Картофель можно измельчить, как с помощью терки, так и с помощью мясорубки. Полученное средство распределяют по салфетке или марле и прикладывают к пролежню.
- В течение дня очаги поражения необходимо смазывать соком медуницы. Он повышает местный иммунитет и ускоряет процесс заживления тканей. Сок можно получить путем измельчения свежих растений в блендере.
- Остановить процесс перехода заболевания из одной стадии на другую поможет мазь из вазелина и календулы. На 50 г вазелина потребуется 1 ст. л. измельченных цветков растения. Полученную кашицу следует распределить по проблемной области. Процедуру выполняют дважды в день – утром и вечером.
- В целях предотвращения размножения бактерий следует обрабатывать пролежни слабым раствором марганцовки.
