Эозинофильная пневмония диагностика и лечение

Эозинофильная пневмония – это аллерго-воспалительное поражение легочной ткани, сопровождающееся образованием неустойчивых мигрирующих инфильтратов эозинофильной природы и развитием гиперэозинофилии. Заболевание обычно протекает с недомоганием, субфебрилитетом, небольшим сухим кашлем, иногда со скудной мокротой; при острой форме – с болью в груди, миалгией, развитием острой дыхательной недостаточности. Установить эозинофильную пневмонию позволяют данные рентгенографии и КТ легких, общего анализа крови, бронхоальвеолярного лаважа, аллергопроб, серодиагностики. Основу лечения составляют специфическая гипосенсибилизация и гормональная терапия.
Общие сведения
Эозинофильная пневмония (эозинофильный «летучий» инфильтрат легкого) – респираторное заболевание, связанное с патологическим накоплением эозинофилов в альвеолах и повышением их уровня в крови и мокроте. Эозинофильная пневмония чаще диагностируется у населения и туристов в странах с тропическим климатом (Индонезии, Индии, Малайзии, тропической Африке, Ю. Америке).
Эозинофильная пневмония протекает по типу долевой пневмонии или бронхопневмонии, затрагивает обычно верхние отделы легких. Отмечается очаговое или диффузное воспаление альвеол, интерстициальной ткани, сосудов, бронхиол с их обильной инфильтрацией эозинофилами. Типичен преходящий характер инфильтратов с полным регрессом без вторичных рубцовых и склеротических изменений тканей.
Выделяют 3 формы легочной эозинофилии – простую (пневмония Лёффлера), острую и хроническую (синдром Лера-Киндберга). На хронизацию процесса указывают длительное (>4 недель) сохранение и рецидивирование эозинофильных инфильтратов. Эозинофильной пневмонией одинаково часто болеют лица обоего пола, преимущественно в 16-40-летнем возрасте; хроническая форма чаще развивается у женщин, страдающих бронхиальной астмой.
Эозинофильная пневмония
Причины
Эозинофильное поражение легочной ткани инициируют патогены инфекционно-аллергической и аллергической природы, вызывающие сенсибилизацию организма пациента. В качестве них могут выступать:
- Паразитарная (глистная) инвазия. В 1932 г Лёффлер впервые определил роль гельминтов в этиологии эозинофильной пневмонии, возникающей при транзиторном повреждении легочной ткани в процессе миграции личинок паразитов через легкие. К появлению пневмонии Лёффлера может привести практически любой гельминтоз – аскаридоз, стронгилоидоз, шистосомоз, анкилостоматоз, парагонимоз, токсокароз, трихинеллез и др. Довольно часто при легочной эозинофилии выявляются нематоды Toxocara cati и T. canis, аскариды собак и кошек. Личинки и яйца глистов могут попадать в ткань легких с током крови, взрослые паразиты (Paragonimus westermani) – через кишечную стенку, диафрагму и плевру, вызывая эозинофильное воспаление с образованием инфильтратов.
- Ингаляционные и лекарственные аллергены. Эозинофильная пневмония может быть результатом аллергической реакции на прием медикаментов (пенициллина, ацетилсалициловой кислоты, сульфаниламидов, нитрофуранов, изониазида, гормональных и рентгенконтрастных препаратов, соединений золота), на контакт с химическими агентами на производстве (солями никеля), цветочной пыльцой (ландыша, лилии, липы). Пневмония Леффлера может быть проявлением сывороточной болезни, иметь связь с аллергией на туберкулин.
- Грибковая инфекция. Атопическая сенсибилизация дыхательного тракта к спорам грибов (особенно, рода Aspergillus) также способствует развитию эозинофильных легочных инфильтратов.
Патогенез
Развитие эозинофильной пневмонии опосредовано реакциями гиперчувствительности немедленного типа. Помимо гиперэозинофилии в крови пациентов часто выявляется повышенный уровень IgE (гипериммуноглобулинемия). За образование аллерго-воспалительных очагов в легочной ткани ответственны тучные клетки, активированные иммунными (IgE) и неиммунными (гистамином, системой комплемента) механизмами и продуцирующие медиаторы аллергии (главным образом, эозинофильный хемотаксический фактор анафилаксии). В ряде случаев эозинофильная пневмония развивается за счет выработки преципитирующих антител к антигенам (реакции по типу феномена Артюса).
Симптомы эозинофильной пневмонии
Клиническая картина бывает весьма вариабельной. Аллергическое воспаление легких может иметь бессимптомное течение с отсутствием или очень скудной выраженностью жалоб и определяться только рентгенологическим и клинико-лабораторным методом. Часто пневмония Лёффлера протекает с минимальными проявлениями, манифестируя симптомами катарального ринофарингита. Больные ощущают легкое недомогание, слабость, повышение температуры до субфебрильной, небольшой кашель, чаще сухой, иногда с незначительной вязкой или кровянистой мокротой, болезненность в области трахеи.
При массивном гематогенном распространении яиц и личинок глистов в организме присоединяется сыпь на коже, зуд, одышка с астматическим компонентом. Эозинофильная инфильтрация других органов сопровождается легкими, быстро исчезающими признаками их поражения – гепатомегалией, симптомами гастрита, панкреатита, энцефалита, моно- и полиневропатией.
Острая эозинофильная пневмония протекает тяжело, с интоксикацией, фебрилитетом, болью в груди, миалгией, быстрым (в течение 1-5 суток) развитием острой дыхательной недостаточности, респираторного дистресc-синдрома. Для хронической формы типично подострое течение с потливостью, потерей массы тела, нарастанием одышки, развитием плеврального выпота.
Эозинофильная пневмония обычно длится от нескольких дней до 2-4 недель. Выздоровление может наступать спонтанно. При хронической форме продолжительное существование инфильтратов и рецидивы способствуют постепенному прогрессированию заболевания, развитию легочного фиброза и дыхательной недостаточности.
Диагностика
Диагностика эозинофильной пневмонии включает проведение рентгенографии и КТ легких, общего анализа крови, анализа кала на яйца глист, бронхоальвеолярного лаважа, аллергопроб, серологических (РП, РСК, ИФА) и клеточных тестов (реакции дегрануляции базофилов и тучных клеток). Пациенты с эозинофильной пневмонией, как правило, имеют предшествующий аллергологический анамнез. Аускультация определяет небольшое количество влажных мелкопузырчатых хрипов или крепитацию. При обширных инфильтратах заметно укорочение легочного звука при перкуссии. Инструментально-лабораторный комплекс:
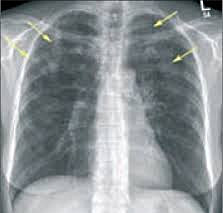
- Рентгенография легких. На снимках видны субплеврально расположенные одиночные (реже множественные, двусторонние) нечеткие затемнения средней интенсивности неправильной формы размером до 3-4 см. В окружении инфильтрата легочный рисунок усилен, тень корня легкого слегка расширена. Характерна быстрая динамика инфильтратов с миграцией по легочным полям и исчезновением не позднее 1-2 недель после обнаружения (чаще через 1-3 дня) без остаточной рубцовой деформации. При длительно поддерживающемся инфильтративном воспалении в ткани легких могут образоваться фиброзные очаги и кистозные полости.
- Лабораторные данные. В периферической крови на начальной стадии заболевания регистрируется лейкоцитоз, гиперэозинофилия (10-25%), при хронизации процесса уровень эозинофилов близок к норме. Часто выявляется высокое содержание в крови IgE (до 1000 МЕ/мл). В анализе лаважной жидкости также появляются эозинофилы (при острой форме – до 40% и более) и кристаллы Шарко-Лейдена. Анализ кала, проводимый с учетом цикла развития паразитов, при некоторых гельминтозах позволяет обнаружить яйца глист. По данным биопсии в альвеолах и интерстиции определяются эозинофилы, лимфоциты и макрофаги, гранулемы, поражение мелких сосудов.
- Аллергопробы. Этиологическая диагностика эозинофильной пневмонии включает провокационные назальные и ингаляционные тесты, кожные пробы с аллергенами пыльцы, гельминтов, спор грибов, серологические анализы. «Никелевая» эозинофильная пневмония обычно сочетается с аллергическим контактным дерматитом и подтверждается положительным компрессным (аппликационным) тестом с никелем.
- ФВД. Бронхиальную проходимость оценивают при проведении спирометрии, бронхомоторных тестов.
Дифференцировать эозинофильную пневмонию необходимо с пневмониями бактериального и вирусного генеза, туберкулезом, синдромом Вайнгартена, альвеолитом, десквамативным интерстициальным фиброзом. При атопической отягощенности показана консультация аллерголога, при респираторном рините – отоларинголога.
Лечение эозинофильной пневмонии
Основным в лечении является устранение действия этиологически значимого фактора: контакта с аллергенами (аэроаллергенами, лекарствами), проведение дегельминтизации. Назначаются антигистаминные препараты, противопаразитарные средства. Имеются случаи спонтанного выздоровления без фармакотерапии. В случае тяжелой глистной инвазии с обезвоживанием организма или невозможности полного изъятия аллергена из окружающей среды лечение проводится стационарно, в отделении пульмонологии.
При острой форме эозинофильной пневмонии применяются глюкокортикоиды, на фоне которых происходит быстрая (в течение 48 часов) регрессия воспаления. Дозу ГК подбирают индивидуально и снижают постепенно во избежание обострения. В тяжелых случаях требуются ИВЛ, длительная гормональная терапия. При бронхообструкции показаны ингаляционные ГК, бета-адреномиметики. Для лучшего отхождения мокроты используются отхаркивающие средства, дыхательная гимнастика. Проводится лечение сопутствующей бронхиальной астмы.
Прогноз и профилактика
Прогноз эозинофильной пневмонии в целом благоприятный, возможно самопроизвольное разрешение инфильтратов. Правильное лечение и наблюдение пульмонолога позволяет избежать хронизации процесса и рецидивов. Профилактика эозинофильной пневмонии сводится к мерам гигиены, предотвращающим заражение организма гельминтами, контролю за приемом медикаментов, ограничению контакта с аэроаллергенами, проведению специфической гипосенсибилизации. При необходимости рекомендуется смена места работы.
Источник
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Хроническая легочная эозинофилия (длительная легочная эозинофилия, синдром Лера-Киндберга) – вариант простой легочной эозинофилии с существованием и рецидивированием эозинофильных инфильтратов в легких более 4 недель. Хроническая эозинофильная пневмония характеризуется хроническим патологическим накоплением эозинофилов в легком.
Распространенность и частота встречаемости хронической эозинофильной пневмонии (ХЭП) неизвестны. Хроническая эозинофильная пневмония, как считается, является аллергическим диатезом. Большинство пациентов – некурящие.
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11]
Чем вызывается хроническая эозинофильная пневмония?
Причины этой формы легочных эозинофилий та же, что синдрома Леффлера, однако, кроме того, причиной заболевания могут быть опухоли (рак желудка, щитовидной железы, легких), гемобластозы, системные васкулиты и системные заболевания соединительной ткани.
Основные патогенетические факторы те же, что при простой легочной эозинофилий.
Симптомы хронической эозинофильной пневмонии
Хроническая эозинофильная пневмония часто развивается молниеносно: появляются кашель, повышение температуры тела, прогрессирующая одышка, снижение массы тела, хрипы и ночная потливость. Бронхиальная астма сопутствует или предшествует заболеванию более чем в 50 % случаев.
Диагностика хронической эозинофильной пневмонии
Диагноз требует исключения инфекционных причин и основан на анализе клинических проявлений, результатах анализов крови и рентгенографии органов грудной клетки. Часто обнаруживаются эозинофилия периферической крови, очень высокая СОЭ, железодефицитная анемия и тромбоцитоз. На рентгенограмме органов грудной клетки выявляются двусторонние инфильтраты в боковых или субплевральных зонах (приблизительно в 60 % случаев), обычно в средних и верхних отделах легких, описываемые как «негатив» отека легких; данная картина является патогномоничной (хотя встречается у 40 %) является достоверным признаком хронической эозинофильной пневмонии; исследования бронхоальвеолярного лаважа в динамике могут помочь контролировать течение заболевания. При гистологическом исследовании биоптата легкого выявляются интерстициальные и альвеолярные эозинофилы и гистиоциты, включая многоядерные гигантские клетки и облитерирующий бронхиолит с организующейся пневмонией. Фиброз минимален.
[12], [13], [14], [15], [16], [17]
Какие анализы необходимы?
Лечение хронической эозинофильной пневмонии
При хронической эозинофильной пневмонии высока эффективность внутривенных или пероральных глюкокортикоидов; отсутствие ответа свидетельствует в пользу другого диагноза. Начальное лечение хронической эозинофильной пневмонии состоит в назначении преднизолона (в дозе от 40 до 60 мг, 1 раз в сутки). Клиническое выздоровление часто отмечается поразительно быстро, возможно в течение 48 ч. Полное разрешение клинических проявлений и рентгенологических изменений происходит в течение 14 дней у большинства пациентов и 1 мес почти у всех. Поэтому оценка динамики данных показателей является надежным и эффективным средством контроля эффективности терапии. Хотя КТ более чувствительна в выявлении рентгенологических изменений, преимущества ее в оценке динамики процесса не показаны. Количество эозинофилов в периферической крови, СОЭ и концентрации IgE могут также использоваться для контроля клинического течения заболевания на фоне проводимого лечения. Однако не у всех пациентов отмечаются патологические изменения результатов лабораторных исследований.
Клинический или рентгенологический рецидив отмечается в 50-80 % случаев после прекращения терапии или, реже, при снижении дозы глюкокортикоидов. Рецидив может развиваться через месяцы и годы после первичного эпизода заболевания. Таким образом, лечение хронической эозинофильной пневмонии глюкокортикоидами иногда продолжается неопределенно долго. Ингаляционные глюкокортикоиды (например, флутиказон или беклометазон в дозе от 500 до 750 мкг 2 раза в сутки), вероятно, эффективны, особенно при снижении поддерживающей дозы перорального глюкокортикоида.
Хроническая эозинофильная пневмония иногда приводит к физиологически значимому и необратимому фиброзу легких, хотя летальные исходы чрезвычайно редки. Рецидив, вероятно, не указывает на отсутствие эффекта терапии, худший прогноз или более тяжелое течение. Пациенты продолжают также отвечать на глюкокортикоиды, как и при предшествующих эпизодах. Фиксированное ограничение воздушного потока может отмечаться у некоторых выздоровевших пациентов, но эти нарушения имеют обычно ограниченное клиническое значение.
Источник
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 29 декабря 2019; проверки требует 1 правка.
Эозинофильная пневмония — заболевание, при котором происходит накопление эозинофилов (одного из типов лейкоцитов) в лёгочных альвеолах. Различают несколько типов эозинофильной пневмонии, наблюдающихся во всех возрастных группах. В клинической картине эозионфильной пневмонии наиболее часто отмечаются кашель, лихорадка, одышка и ночная потливость. Диагноз эозинофильной пневмонии ставится на основании клинической картины, физикального осмотра, показателей клинического анализа крови и радиологических признаков. Большинство типов эозинофильной пневмонии распознаются и поддаются лечению кортикостероидами, в связи с чем прогноз этого заболевания хороший.
Типы эозинофильной пневмонии[править | править код]
Эозинофильная пневмония разделяется на несколько различных типов с учётом этиологии. В числе известных причин — лекарственные средства и химические агенты из окружающей среды, паразитарные инфекции и злокачественные опухоли. Эозинофильная пневмония также может иметь аутоиммунный характер (синдром Чарга—Стросса). При отсутствии видимой причины, эозионфильная пневмония носит название идиопатической. В зависимости от клинической картины, различают острую и хроническую идиопатические эозинофильные пневмонии[2].
Патогенез[править | править код]
Эозинофильная пневмония может развиваться различными путями в зависимости от фоновой причины заболевания. Считается, что эозинофилы играют ключевую роль в защите организма от паразитарных инфекций. Многие заболевания, в том числе бронхиальная астма и экзема, обусловлены чрезмерной реакцией эозинофилов на окружающие триггеры и высвобождением избытка биологически активных веществ (цитокинов), в частности, гистамина. В целом, любая эозинофильная пневмония обусловлена чрезмерной эозинофильной реакцией или дисфункцией лёгких.
Эозинофильная пневмония вследствие воздействий окружающей среды и медикаментов[править | править код]
Лекарственные средства, токсикомания и воздействия окружающий среды могут нарушать реактивность эозинофилов. Нестероидные противовоспалительные препараты (ибупрофен, нитрофурантоин, фенитоин, L-триптофан, даптомицин[3]), ампициллин и ингаляционные наркотики (героин, кокаин) могут вызывать аллергический ответ, приводящий к эозинофильной пневмонии. Также к провоцирующим химическим факторам относят сульфиты, силицилат алюминия и сигаретный дым. Наблюдался случай эозинофильной пневмонии у нью-йоркского пожарного после вдыхания им пыли при катастрофе 11 сентября 2001 года[4].
Паразитарные инфекции[править | править код]
Различают три механизма развития эозинофильной пневмонии при паразитозах — инвазия паразитов в лёгкие, их временное обитание в лёгких в рамках жизненного цикла или попадание в лёгочную ткань через кровоток. Эозинофилы мигрируют в лёгочную ткань для борьбы с паразитами, что приводит к развитию эозинофильной пневмонии. К паразитам, внедряющимся в лёгкие, относятся лёгочный сосальщик (возбудитель лёгочного парагонимоза), ленточные черви эхинококк (Echinococcus) и свиной цепень (Taenia solium). К паразитам, временно заселящимся в лёгкие в ходе жизненного цикла, относятся человеческие аскариды (Ascaris lumbricoides), кишечные угрицы (Strongyloides stercoralis), анкилостомы (Ancylostoma duodenale) и некаторы (Necator americanus). Эозинофильная пневмония, вызванная паразитами этой группы, часто носит название синдрома Лёффлера. Паразиты из третьей группы попадают в лёгочную ткань посредством заноса массивных скоплений яиц через кровоток. К таким паразитам относятся трихинеллы (Trichinella spiralis), кишечные угрицы (Strongyloides stercoralis), человеческие аскариды (Ascaris lumbricoides), анкилостомы и шистосомы[5].
Острая и хроническая эозинофильные пневмонии[править | править код]
Причины этих типов эозинофильной пневмонии неизвестны. Возможно, по крайней мере острая эозинофильная пневмония развивается в результате воздействия какого-то неустановленного фактора окружающей среды.
Клиническая картина[править | править код]
Большинство типов эозинофильной пневмонии имеют схожую симптоматику. В клинической картине преобладают кашель, лихорадка, одышка и ночная потливость. Острая эозинофильная пневмония обычно развивается быстро. Через одну-две недели после начала кашля и повышения температуры развивается тяжёлая дыхательная недостаточность, требующая искусственной вентиляции лёгких. Хроническая эозинофильная пневмония развивается более медленно, в течение нескольких месяцев, проявляясь лихорадкой, кашлем, одышкой, хрипами и снижением массы тела. Часто у пациентов с хронической эозинофильной пневмонией до постановки верного диагноза ошибочно диагностируется бронхиальная астма.
Медикаментозная эозинофильная пневмония и пневмония, спровоцированная факторами окружающей среды, имеет схожую клиническую картину и возникает на фоне воздействия известного провоцирующего фактора. Эозинофильная пневмония, обусловленная паразитарной инфекцией, имеет схожий продром, дополняющий различную симптоматику паразитарных инвазий. Эозинофильная пневмония, сопровождающая рак, часто развивается на фоне уже известного диагноза рака лёгкого, шейки матки и т. д.
Диагностика[править | править код]
Эозионфильная пневмония диагностируется при выявлении эозинофилии в клиническом анализе крови и патологических изменений при рентгенографии и КТ; при обнаружении эозинофилии лёгочной ткани в лёгочном биоптате; при обнаружении повышенного содержания эозинофилов в жидкости, полученной при бронхоскопии (бронхоальвеолярном лаваже). Взаимосвязь заболевания с приёмом лекарственных препаратов или неопластическим процессом обычно выявляется при анализе истории болезни пациента. Специфические паразитарные инфекции выявляются в результате выяснения возможных контактов пациента с паразитами и лабораторных исследований. Если причина не выявляется, выставляется диагноз острой или хронической идиопатической эозинофильной пневмонии.
Острая эозинофильная пневмония сопровождается дыхательной недостаточностью, обычно развивающейся менее чем через неделю после повышения температуры тела; мультифокальным поражением лёгких и гидротораксом по данным рентгенографии; превышением 25 % эозинофилов при бронхоальвеолярном лаваже. Помимо этого, типично обнаружение лейкоцитоза в общем анализе крови, повышение СОЭ, увеличение уровня иммуноглобулина E. Спирометрия обычно обнаруживает рестриктивный процесс с уменьшением диффузионной способности окиси углерода.
Для хронической эозинофильной пневмонии характерно длительное, более одного месяца, течение. При лабораторных исследованиях выявляется эозинофилия крови, высокая СОЭ, железодефицитная анемия и тромбоцитоз. При рентгенографии фокусы затемнения могут обнаруживаться в различных отделах лёгочных полей, однако наиболее типична их периферическая локализация.
Лечение[править | править код]
При связи эозинофильной пневмонии с другим заболеванием (опухолью или паразитарной инфекцией), лечение основного заболевания способствует регрессии эозинофильного поражения лёгких.
При идиопатических эозинофильных пневмониях терапия кортикостероидами позволяет достичь быстрой, в течение одного-двух дней, регрессии симптомов. Используются как внутривенные (метилпреднизолон), так и оральные (преднизон) кортикостероиды. При острой эозинофильной пневмонии, лечение обычно продолжается в течение месяца после исчезновения симптомов и нормализации рентгенографической картины. При хронической эозинофильной пневмонии, лечение обычно продолжается на протяжении трех месяцев после клинико-рентгенологической регрессии симптомов (обычно — в пределах четырёх месяцев в целом). Ингаляционные стероиды (флутиказон) эффективны в случае рецидива заболевания после отмены орального преднизона[6]. При обширном поражении лёгочной ткани и выраженной дыхательной недостаточности может потребоваться искусственная вентиляция лёгких.
Прогноз[править | править код]
Прогноз эозинофильной пневмонии, обусловленной паразитозом или опухолью, сопряжён с прогнозом этих заболеваний. Смертность от идиопатических эозинофильных пневмоний при адекватном лечении минимальна. Хроническая эозинофильная пневмония часто рецидивирует на фоне отмены преднизона, в связи с чем многим пациентам может быть показана пожизненная терапия. Длительный приём преднизона вместе с тем вызывает множество побочных эффектов, в том числе склонность к инфекциям, остеопороз, язвенное поражение желудка и изменения внешности.
Эпидемиология[править | править код]
Эозинофильная пневмония — редкое заболевание. Паразитарные эозинофильные пневмонии распространены в регионах, эндемичных для определённых паразитов. Острые эозинофильные пневмонии развиваются в любом возрасте, даже у ранее здоровых детей, хотя наиболее часто заболевание наблюдается у пациентов в возрасте 20 — 40 лет. Мужчины страдают приблизительно вдвое чаще, чем женщины. Острая эозинофильная пневмония ассоциирована с курением. Хроническая эозинофильная пневмония развивается чаще у женщин, чем у мужчин, и не связана с курением. Описывается взаимосвязь заболевания с лучевой терапией по поводу рака молочной железы[7].
История[править | править код]
Хроническая эозинофильная пневмония впервые описана Каррингтоном[8] в 1969 году, и также известна под названием «синдром Каррингтона». До этого эозинофильная пневмония была подробно описанным заболеванием, которое обычно ассоциировалось с паразитозами и приёмом лекарственных средств. Острая эозинофильная пневмония впервые описана в 1989 году[9][10].
Примечания[править | править код]
- ↑ база данных Disease ontology (англ.) — 2016.
- ↑ Bain G.A., Flower C.D. Pulmonary eosinophilia (неопр.) // Eur J Radiol. — 1996. — Т. 23, № 1. — С. 3—8. — doi:10.1016/0720-048X(96)01029-7. — PMID 8872069.
- ↑ FDA Drug Safety Communication: Eosinophilic pneumonia associated with the use of Cubicin (daptomycin)
- ↑ Rom W.N., Weiden M., Garcia R., et al. Acute eosinophilic pneumonia in a New York City firefighter exposed to World Trade Center dust (англ.) // Am. J. Respir. Crit. Care Med. : journal. — 2002. — Vol. 166, no. 6. — P. 797—800. — doi:10.1164/rccm.2002,madhu sude06-576OC. — PMID 12231487.
- ↑ Weller P. F. Parasitic pneumonias // Respiratory infections: diagnosis and management (англ.) / Pennington, James. — 3rd. — New York: Raven Press (англ.)русск., 1994. — P. 695. — ISBN 0-7817-0173-2.
- ↑ Jantz M.A., Sahn S.A. Corticosteroids in acute respiratory failure (неопр.) // Am. J. Respir. Crit. Care Med.. — 1999. — Т. 160, № 4. — С. 1079—1100. — PMID 10508792.
- ↑ Cottin V., Frognier R., Monnot H., Levy A., DeVuyst P., Cordier J.F. Chronic eosinophilic pneumonia after radiation therapy for breast cancer (англ.) // Eur. Respir. J. : journal. — 2004. — Vol. 23, no. 1. — P. 9—13. — doi:10.1183/09031936.03.00071303. — PMID 14738224.
- ↑ Carrington C.B., Addington W.W., Goff A.M., et al. Chronic eosinophilic pneumonia (неопр.) // N. Engl. J. Med.. — 1969. — Т. 280, № 15. — С. 787—798. — doi:10.1056/NEJM196904102801501. — PMID 5773637.
- ↑ Badesch D.B., King T.E., Schwarz M.I. Acute eosinophilic pneumonia: a hypersensitivity phenomenon? (англ.) // Am. Rev. Respir. Dis. : journal. — 1989. — Vol. 139, no. 1. — P. 249—252. — PMID 2912347.
- ↑ Allen J.N., Pacht E.R., Gadek J.E., Davis W.B. Acute eosinophilic pneumonia as a reversible cause of noninfectious respiratory failure (англ.) // N. Engl. J. Med. : journal. — 1989. — Vol. 321, no. 9. — P. 569—574. — doi:10.1056/NEJM198908313210903. — PMID 2761601.
Источник
