Энцефалит как осложнение от пневмонии

Энцефалит – это воспаление головного мозга. Чаще всего заболевание возникает вследствие одного из вирусов, например, вируса герпеса, кори, а также вирусов, которые передают комары или клещи (через укусы).
- Признаки и симптомы энцефалита. Факторы риска
- Причины вирусного энцефалита, виды вирусов
- Диагностика вирусного энцефалита
- Возможные осложнения энцефалита
- Профилактика и лечение энцефалита
Существует два типа энцефалита – первичный и вторичный. При первичном энцефалите вирус атакует непосредственно головной и спинной мозг.
Вторичная форма энцефалита (постинфекционная) проявляется в том случае, когда вирус поражает какую-либо другую часть тела или орган, кроме мозга, а во вторую очередь – мозг.
Вирус обычно приводит к воспалению нервных клеток (непосредственно энцефалит) или оболочки мозга (менингит). Энцефалит отличается от менингита, однако эти две инфекции часто могут сопровождать друг друга.
В большинстве случаев энцефалит летален, больные с острой формой заболевания не живут долго. Однако при своевременном лечении возможны также случаи выздоровления.
В США ежегодно фиксируется от 10 до 20 тысяч случаев энцефалита.
Признаки и симптомы энцефалита. Факторы риска
Большинство людей с вирусным энцефалитом имеют либо бессимптомное течение болезни, либо умеренные гриппоподобные симптомы, например:
- головную боль;
- температуру, лихорадку;
- мышечные и суставные боли;
- слабость, усталость, вялость.
Острые случаи заболевания требуют неотложной медицинской помощи. Их признаками являются:
- спутанность сознания, возбуждение или галлюцинации;
- судороги;
- потеря чувствительности или паралич некоторых участков лица или тела;
- мышечная слабость;
- раздвоение изображения;
- иллюзия неприятных запахов, например, горелого мяса или тухлых яиц;
- проблемы с речью или слухом;
- потеря сознания.
У маленьких детей и новорожденных симптомы энцефалита могут проявляться в другом:
- выпячивание родничка у младенцев;
- тошнота и рвота;
- жесткость мышцы, тонус;
- безутешный плач;
- отказ от груди или отказ от ночных кормлений;
- раздражительность по мелким причинам.
Девяносто процентов людей с энцефалитом имеют гриппоподобные симптомы, такие как лихорадка, боль в горле, кашель и общее недомогание. Если у больного есть и менингит, и энцефалит, он может страдать от сильной головной боли, ригидности затылочных мышц, иметь рвоту и светобоязнь.
При тяжелой форме заболевания изменения в поведении бывают разной интенсивности: начиная от легкой растерянности до состояния комы. Возможна дезориентация в пространстве, бредовое состояние, галлюцинации и даже раздвоение личности. Больным в таком состоянии нельзя оставаться дома и находиться на домашнем лечении, поскольку они могут причинить вред себе и окружающим. Своевременное определение в стационар и начало лечения гарантируют максимальную вероятность выздоровления и минимум последствий для головного мозга и организма пациента в целом.
Прочие симптомы
Зависят от того, какая из областей мозга пострадала от вируса больше всего. В число этих симптомов входят:
- неправильное использование слов;
- непонимание слов;
- непроизвольные движения (тремор);
- односторонний паралич;
- резкие скачки температуры тела (произвольные, неконтролируемые).
Факторы риска заражения вирусным энцефалитом
Следующие факторы могут увеличить риск заражения вирусным энцефалитом: пожилой или весьма юный возраст (новорожденный страдают больше всего), укусы комаров или клещей, ослабленная иммунная система (ВИЧ-инфекция, последствия химиотерапии, долгосрочный прием сильных антибиотиков, параллельное заболевание, аутоиммунные заболевания); отсутствие прививки против кори, эпидемического паротита и краснухи. Еще один фактор риска, пожалуй, не менее весомый, чем остальные – путешествие в эндемичные по вирусному энцефалиту страны.
Причины вирусного энцефалита, виды вирусов
Арбовирусы или вирусы, переносимые насекомыми, являются одними из самых распространенных причин вирусного энцефалита. Некоторые из арбовирусов, переносимых комарами:
- Восточный конский энцефалит. Встречается очень редко, ежегодно этой формой вирусного энцефалита заражается несколько человек. Однако половина из них, к сожалению, умирают или получают необратимые повреждения головного мозга;
- Ла-Кросс энцефалит. Чаще всего им болеют дети до 16 лет, проживающие в западной части США. Редко заканчивается смертельным исходом;
- Сент-Луис энцефалит. Характерен для юга и среднего запада США, преимущественно болеет население сельской местности. Симптомы могут быть очень серьезными, особенно у пожилых людей старше 60 лет. Около 30% людей преклонного возраста умирают от этой формы вирусного энцефалита;
- Энцефалит западного Нила. В первую очередь заболевание поражает население Африки и Ближнего Востока, однако незначительные вспышки были зарегистрированы и в США. Болезнь крайне опасна для стариков и детей, летальность заболевания очень высокая;
- Западный конский энцефалит. Население западной части Соединенных Штатов и Канады подвергается наибольшему риску этого вируса. Течение болезни, как правило, проявляется лишь в форме легкой вирусной инфекции, за исключением детей в возрасте до 1 года, для которых болезнь опасна необратимыми повреждениями головного мозга, и, как следствие, слабоумием и когнитивными проблемами.
Другие формы вирусов, попадающие в категорию «вирусный энцефалит»:
- вирус простого герпеса типа 1 (HSV-1);
- HSV-2, или генитальный герпес;
- вирус ветряной оспы, вызывающий непосредственно оспу и опоясывающий лишай;
- вирус Эпштейна-Барра (мононуклеоз).
Детские вирусы, которые могут вызвать энцефалит:
- корь;
- краснуха;
- паротит (свинка).
Не все случаи энцефалита вызваны вирусами. Некоторыми другими причинами энцефалита могут являться бактерии, грибки, паразиты.
Неинфекционные причины – это аллергические реакции и воздействие на организм тяжелых токсинов.
Диагностика вирусного энцефалита
Энцефалит является серьезным заболеванием, поэтому срочное обращение к врачу необходимо уже при наличии схожих симптомов. Особенно тщательно следует провести тесты и сдать анализы, если взрослого или ребенка укусил клещ или комар, например, во время пребывания за границей или в экзотических странах. Болезнь диагностируется и лечится только стационарно.
Самолечение в домашних условиях при вирусном энцефалите строго противопоказано!
Необходимые анализы:
- анализ крови;
- люмбальная пункция (распространена в США);
- МРТ или КТ;
- электроэнцефалограмма (позволяет обнаружить аномальную активность мозга).
Возможные осложнения энцефалита
Полное восстановление от заболевания может занять недели или даже месяцы. Больные, преодолевающие последствия серьезных случаев энцефалита, могут иметь различные осложнения, например, чувство усталости, проблемы с концентрацией внимания, изменения в поведении и рассеянность.
Наиболее серьезные проблемы вызваны разрушением нервных клеток головного мозга (нейронов). Насколько серьезны эти осложнения, зависит от иммунной системы человека – был ли он здоров до болезни или имел слабый иммунитет. Также важно и то, какой именно вирус вызвал энцефалит. Например, многие из инфицированных Восточным конским энцефалитом и энцефалитом Сент-Луис подвергаются необратимым повреждениям головного мозга, а также испытывают трудности, связанные с памятью, речью, зрением, слухом, мышечным контролем и ощущениями. У таких пациентов низкий процент выживаемости после перенесенного заболевания. А вот люди, перенесшие ветряную оспу и вирус Эпштейна-Барр, редко страдают от каких-либо серьезных осложнений.
В большинстве случаев энцефалит протекает в мягкой форме, и больные полностью восстанавливаются, возвращаясь к нормальной жизни.
Профилактика и лечение энцефалита
Лучший способ предотвратить энцефалит – это избегать вирусов, которые его вызывают.
Прежде всего, необходимо защищаться от комаров. Можно использовать репелленты или любые другие средства, которые помогают отгонять паразитов. Для прогулки в лесу или горной местности лучше надевать одежду с рукавами и брюки, а от шорт необходимо отказаться. Поверхности тела должна быть закрыта максимально полно, желательно, чтобы одежда была не слишком тонкой.
Следующий способ профилактики – наличие прививок. Особенно это важно для детей. Следует убедиться, что все дети в семье привиты от кори, паротита (свинки) и краснухи.
Крепкая иммунная система – хороший помощник в борьбе с любыми вирусами и энцефалит не исключение. Витаминные комплексы, закаливание, здоровая пища и чистая вода, отсутствие вредных привычек пойдут на пользу каждому, кто хочет избежать опасных заболеваний.
Методы лечения и лекарства от энцефалита
Несмотря на отсутствие строго рекомендованных препаратов для лечения энцефалита, врачи часто выписывают Ацикловир (Зовиракс, Zovirax). Он эффективен против герпеса и вируса ветряной оспы.
Существует целый ряд дополнительных методов лечения вирусного энцефалита, например, иглоукалывание, фитотерапия. Эти средства не принадлежат к традиционной медицине, однако комплексное их воздействие хорошо отражается на состоянии здоровья больных.
Лекарственные препараты, используемые для лечения вирусного энцефалита:
- Ацикловир (Зовиракс);
- Ганцикловир (Цитовен);
- противосудорожные препараты – необходимы для профилактики и лечения судорог, которые сопровождают инфекцию.
Пищевые добавки, снижающие интенсивность симптомов энцефалита и пищевые рекомендации:
- омега 3 жирные кислоты;
- отсутствие рафинированных продуктов в рационе;
- отказ от красного мяса, макарон, сахара;
- употребление натуральных масел (оливковое, тыквенное, льняное);
- витамин С в количестве 500-1000 мг в сутки;
- пробиотики (например, ацидофилин, содержащий лактобактерии);
- травы (подбирает фитотерапевт). Рекомендованный список трав: зеленый чай, чеснок, экстракт «кошачьего когтя», астрагал, ягоды бузины черной.
Источники статьи:
https://umm.edu
https://www.mayoclinic.org
https://www.betterhealth.vic.gov.au
По материалам:
University of Maryland Medical Center,
Francisco de Assis Aquino Gondim, MD, MSc, PhD, FAAN,
Florian P Thomas, MD, MA, PhD, Drmed, Gisele Oliveira, MD,
Mayo Foundation for Medical Education and Research,
Смотрите также:
У нас также читают:
Источник
Причины и симптомы энцефалита
Что такое энцефалит?

Энцефалит – поражение головного мозга, ведущее к его воспалению. Энцефалит вызывают инфекционные, инфекционно-аллергические, аллергические и токсические факторы. Существует первичный (самостоятельный) и вторичный энцефалит. Второй тип возникает на фоне различных заболеваний (гриппа, токсоплазмоза, кори, остеомиелита и проч.); первый тип включает в себя эпидемический, комариный, клещевой, энтеровирусный и герпетический энцефалиты.
Когда энцефалит поражает серое вещество головного мозга, его называют полиоэнцефалитом; в случае поражения белого вещества – лейкоэнцефалитом; панэнцефалит – поражение белого и серого веществ.
В зависимости от течения болезни энцефалит разделяют на острый, подострый и хронический.
Причины энцефалита
Чаще всего причиной энцефалитов становятся вирусы – нейроинфекции, иногда энцефалиты возникают также в качестве осложнений различных инфекционных заболеваний.
Этиология энцефалита зависит от его вида и формы.
Причиной первичного вирусного энцефалита могут становиться зараженные насекомые (клещи, комары), вирусы Коксаки, герпеса, гриппа или бешенства. Микробные энцефалиты вызывает сифилис и сыпной тиф. Вторичные энцефалиты могут развиваться вследствие кори, оспы, краснухи, малярии, токсоплазмоза или как осложнение после вакцинации (АКДС, оспенной, антирабической вакцинной).
Вирус попадает в организм человека различными путями. При укусе комара или клеща он через кровеносные сосуды проникает в органы и мозг. Также вирус передается контактным, алиментарным и воздушно-капельным путем.
Симптомы энцефалита

Симптомы энцефалита зависят от многих факторов: возбудителя заболевания, его патологии, течения и локализации. Тем не менее, существуют общие для всех типов энцефалита симптомы.
Как и большинство инфекционных заболеваний, энцефалит сопровождается повышением температуры, нарушением работы желудочно-кишечного тракта и верхних дыхательных путей. Больного беспокоят головные боли, рвота, характерны эпилептические припадки и боязнь света. При энцефалите происходят нарушения сознания: начиная с вялости и сонливости, и заканчивая комой. Иногда болезнь вызывает психомоторное возбуждение (двигательное беспокойство, суетливость, разрушительные действия) и психосенсорные расстройства (нарушение восприятия размеров, формы, расположения предметов).
Иногда энцефалит проходит в бессимптомных, абортивных или молниеносных формах. Бессимптомные формы протекают с умеренной головной болью, лихорадкой и головокружениями. Абортивная форма проявляется симптомами, характерными для ОРЗ или желудочной инфекции. Самой опасной является молниеносная форма энцефалита. Она протекает в срок от нескольких часов до пары дней и заканчивается смертью. У больных наблюдается высокая температура, сильная головная боль, и они впадают в кому. Смерть обычно наступает от острой сердечной недостаточности.
Виды энцефалита

Эпидемический энцефалит Экономо (летаргический энцефалит А) возникает из-за вируса, передающегося воздушно-капельным и контактным путем. Этот тип энцефалита характерен для всех возрастов. Температура тела быстро повышается до 39–40 °С, больной чувствует сильную головную боль, вялость, боль в суставах, сознание нарушается. Также симптомами являются длительное расстройство сна (гиперсомния, бессонница), тахикардия, нарушение ритма дыхания, потливость. Вследствие глазодвигательного расстройства развивается косоглазие, паралич взора, диплопия. Часто наблюдаются психические расстройства, больной бредит или пребывает в состоянии эйфории.
Клещевой энцефалит относится к первичным вирусным энцефалитам весенне-летнего сезона. Переносчиком вируса является зараженный клещ, встречающийся в тайге и лесах. Вирус попадает в организм человека с укусом клеща. Заболевание начинается с сильной головной боли, рвоты, повышения температуры и светобоязни. Могут наблюдаться судорожные припадки, эпилепсия, паралич шеи.
Японский энцефалит (энцефалит В) переносится зараженными вирусом комарами. Носителями вируса также могут быть люди и птицы. Инкубационный период длится от 3 до 27 дней. Заболевание начинается сильной лихорадкой (выше 40 °С), ознобом, тошнотой и рвотой, мышечной слабостью и болью. Сознание нарушается, возможны судорожные припадки, подергивания конечностей, поражение черепных нервов (бульбарный паралич). Летальный исход возможен в 50% случаев заболевания, чаще всего смерть наступает в течение одной недели.
Гриппозный (токсико-геморрагический) энцефалит возникает на фоне гриппа. Симптомы проявляются сильной головной болью, тошнотой, головокружениями, мышечной болью, потерей веса, расстройствами сна. Это воспалительное заболевания мозга может привести к эпилептическим припадкам, параличу или коме.
Коревой энцефалит (энцефаломиелит) может появиться через 3–5 дней после коревого высыпания. Общее состояние больного ухудшается, повышается температура, слабость и сонливость могут перейти в спячку (сопорозное состояние) или кому. Иногда, напротив, больные излишне возбуждены, бредят, у них случаются эпилептические припадки. Болезнь поражает черепные нервы, особенно зрительный и лицевой, могут возникнуть паралич, хорея, атаксия, поперечный миелит.
Энцефалит при ветрянке и краснухе проявляется на второй-восьмой день болезни. Поражается нервная система, человек становится вялым, сонливым, наблюдаются эпилептические припадки, паралич конечностей, координация движений нарушена.
Герпетический энцефалит вызывается вирусом герпеса. Он поражает кору головного мозга и белое вещество. Такой вирус может сохраняться в организме длительное время, поэтому герпетический энцефалит является «медленной» инфекцией. Острая форма заболевания характеризируется повышением температуры, головной болью, рвотой, нарушением сознания, эпилептическими припадками. Из-за поражения нервной системы человек теряет ориентацию в пространстве и времени, движения его хаотичны, наблюдаются афазия и апраксия.
Полисезонный энцефалит представляет собой сборную группу энцефалитов, этиология которых не выяснена. Заболевание проявляется поражениями лицевого, глазодвигательного и отводящего нервов; возможны эпилептические припадки, параличи, гиперкинез, нарушение сознания ведет к сопору или коме.
Токсоплазмозный энцефалит в остром состоянии встречается довольно редко и характеризуется повышением температуры. На фоне этого вида энцефалита развиваются пневмония, миокардит, фарингит, конъюнктивит и моноцитоз.
Лечение энцефалита
Если у больного диагностировали энцефалит, его немедленно следует госпитализировать. Человека помещают в инфекционное или специализированное неврологическое отделение и назначают строжайший постельный режим и постоянное наблюдение.
Клещевой и японский комариный энцефалит на начальной стадии лечат донорским гамма-глобулином, вводят интерферон и другие противовирусные препараты. Антибиотики используют при гнойных менингоэнцефалитах. Больным проводят дезинтоксикационную и дегидратационную терапии, назначают аскорбиновую кислоту, трентал, препараты кальция. При отеках мозга применяются кортикостероиды. Иногда энцефалит приводит к дыхательной недостаточности и больных переводят на искусственную вентиляцию легких. Также при энцефалитах показаны средства против судорог, анальгетики; рекомендованы массаж и лечебная физкультура.
Автор статьи: Мочалов Павел Александрович | д. м. н. терапевт
Образование:
Московский медицинский институт им. И. М. Сеченова, специальность – “Лечебное дело” в 1991 году, в 1993 году “Профессиональные болезни”, в 1996 году “Терапия”.
Наши авторы
Источник

До недавнего времени вопрос о том, поражает ли вирус SARS-CoV-2 структуры нервной системы, оставался открытым. С момента начала пандемии COVID-19 у заболевших отмечались отдельные неврологические симптомы, а с начала апреля в зарубежных источниках начали появляться отчеты о первых подтвержденных случаях поражения центральной нервной системы и периферических нервов. В данном материале мы приводим описания этих случаев. Отдельная благодарность за помощь в переводе описаний клинических случаев — Артуру Арсеньеву.
Некоторые специалисты предполагают, что SARS-CoV-2 не только воздействует на респираторный тракт, но и проникает в центральную нервную систему, вызывая неврологические расстройства. Механизмы возможного вовлечения центральной нервной системы различны, и авторы выделяют три наиболее вероятных варианта.
Во-первых, не исключается, что развитие дыхательной недостаточности, сопровождающей новую коронавирусную инфекцию, связано с вовлечением в патологический процесс не только нижних дыхательных путей, но и дыхательного центра в стволе головного мозга. Эпидемиологические исследования показывают, что при развитии коронавирусной инфекции среднее время от появления первых симптомов до развития дыхательной недостаточности составляет 5 дней. За это время вирус может проникнуть через гематоэнцефалический барьер через кровь или транссинаптическим путем и воздействовать на нейроны ствола головного мозга, нарушив тем самым работу дыхательного центра.
Во-вторых, нейроинвазивный потенциал COVID-19 исследуется на примере близких к нему по строению коронавирусов. SARS-CoV-1 обнаруживался в головном мозге пациентов и экспериментальных животных — значит, не исключено, что проникновение в ЦНС возможно и для SARS-CoV-2. Для инвазии в клетки COVID-19 использует ангиотензинпревращающий фермент 2 типа (АПФ2) в качестве рецептора, который обнаруживается на поверхности нейронов и глиальных клеток в головном мозге. Взаимодействие коронавируса с этими рецепторами может приводить к прямому повреждению нейронов без развития воспаления. Аналогичная картина была продемонстрирована в серии клинических случаев заражения SARS-CoV-1.
Рассматриваются и другие механизмы поражения нервной системы при новой коронавирусной инфекции. Особое внимание уделяется иммунным механизмам, не исключается вероятность аутоиммунных воздействий. Развитие цитокинового шторма при коронавирусной инфекции повышает проницаемость гематоэнцефалического барьера, делая возможным бесконтрольное проникновение вирусов, бактерий, иммунных клеток, токсичных метаболитов и воспалительных агентов в структуры ЦНС. Воздействие этих факторов на ткань головного мозга и его оболочки может привести к развитию неврологических симптомов без непосредственного проникновения SARS-CoV2, однако данные состояния все равно можно считать ассоциированными с этой инфекцией.
Источники:
- The neuroinvasive potential of SARS-CoV2 may play a role in the respiratory failure of COVID-19 patients
- Evidence of the COVID-19 Virus Targeting the CNS: Tissue Distribution, Host–Virus Interaction, and Proposed Neurotropic Mechanisms
В актуальных исследованиях показано, что около 8 % пациентов с подтвержденной инфекцией COVID-19 жаловались на головную боль, 1 % — на тошноту и рвоту. Исследование 214 пациентов подтверждает, что 88 % больных в тяжелом состоянии (78 из 88 в исследуемой группе) демонстрируют такие неврологические симптомы, как острые цереброваскулярные состояния и нарушения сознания. По данным этого же исследования, у некоторых пациентов характерные симптомы коронавирусной инфекции появляются лишь спустя некоторое время после развития первых неврологических проявлений. По данным патологоанатомических исследований, у пациентов, умерших от последствий инфекции COVID-19, были выявлены признаки отека мозга.
Таким образом, специалисты сферы здравоохранения, работающие с COVID-19, должны быть насторожены в отношении возможного нейроинвазивного потенциала вируса. Далее будет описано несколько случаев поражения нервной системы у больных с COVID-19.
Источники:
- The neuroinvasive potential of SARS‐CoV2 may play a role in the respiratory failure of COVID‐19 patients
- Nervous system involvement after infection with COVID-19 and other coronaviruses
31 марта в журнале Radiology был описан случай COVID-19-ассоциированной острой некротизирующей геморрагической энцефалопатии. Данное состояние встречается редко и может быть ассоциировано с вирусными инфекциями, однако его связь с COVID-19 была установлена впервые. Первой пациенткой, демонстрирующей развитие энцефалопатии, стала женщина около шестидесяти лет с жалобами на кашель, лихорадку и помутнение сознания в течение трех дней. Диагноз новой коронавирусной инфекции был подтвержден методом ПЦР при исследовании мазка из полости носа. В цереброспинальной жидкости не было обнаружено ни бактериального роста, ни наличия вирусов простого герпеса 1 и 2 типов, вируса ветряной оспы и возбудителя лихорадки Западного Нила. Провести исследование цереброспинальной жидкости на предмет наличия SARS-CoV-2 не удалось. Компьютерная томография головы без введения контраста показала наличие симметричных участков просветления в медиальных отделах таламуса, а также нормальные данные ангиографии и венографии. На МРТ головного мозга были заметны участки усиления сигнала в таламусе, медиальных отделах височных долей и субинсулярных областях, свидетельствующие о геморрагии.
.

Рисунок 1
А. Изображение КТ головы без контраста показывает симметричные участки гипоаттенуации в медиальном таламусе (стрелки). В. Аксиальная венограмма демонстрирует нормальную проходимость венозной сосудистой сети, включая внутренние церебральные вены (стрелки). С. Ангиограмма в корональной плоскости показывает нормальное расположение базилярных артерий и проксимальных участков задних церебральных артерий.
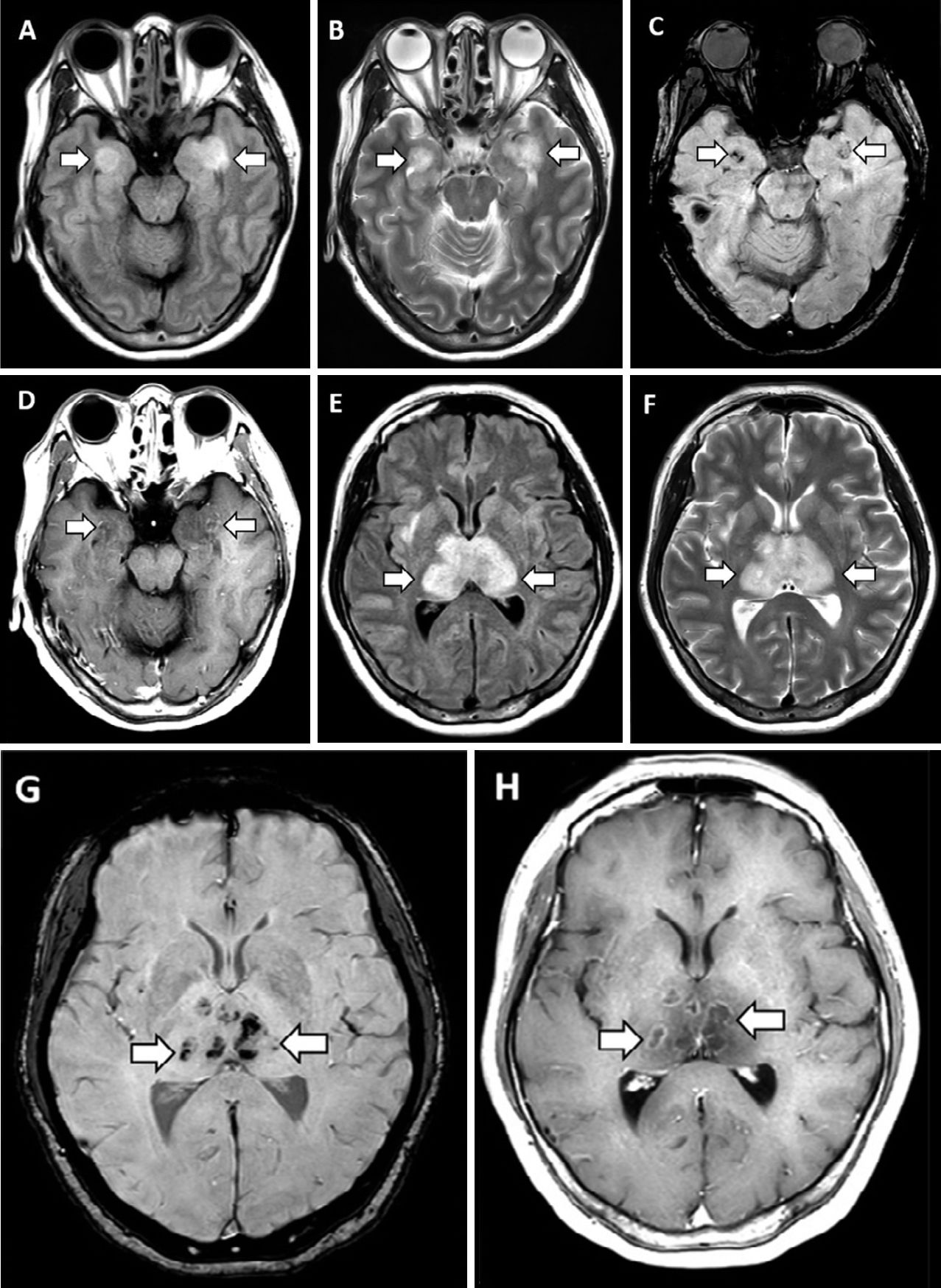
Рисунок 2
МРТ демонстрирует гиперинтенсивный сигнал в режиме T2-FLAIR в медиальных участках височных долей и в таламусе (А, В, E, F) с признаками кровоизлияния, проявляющимися снижением интенсивности сигнала на изображениях, взвешенных по магнитной восприимчивости (C, G), и усилением контуров на постконтрастных изображениях (D, H).
Полученные данные инструментальных исследований свидетельствуют о наличии острой некротизирующей энцефалопатии. Это редкое осложнение вирусных инфекций связано с развитием цитокинового шторма, который приводит к нарушению целостности гематоэнцефалического барьера. При этом не наблюдается инвазии вируса в головной мозг или демиелинизации. Данное состояние чаще описывают в педиатрической практике, но не исключено его развитие и у взрослых.
Источники:
- COVID-19–associated Acute Hemorrhagic Necrotizing Encephalopathy: CT and MRI Features
Позже в International Journal of Infectious Diseases был описан первый случай менингита и энцефалита, ассоциированных с COVID-19. Пациент 24 лет в конце февраля обратился к врачу с жалобами на слабость, головную боль и лихорадку. Врач предположил развитие гриппа и назначил ланинамивир и антипиретики. На пятый день заболевания пациент обратился в другую клинику в связи с ухудшением состояния, прошел рентгеновское исследование грудной клетки и анализ крови на наличие коронавирусной инфекции, анализ крови оказался отрицательным. На девятый день заболевания мужчина был найден в собственном доме в бессознательном состоянии, лежащим в собственных рвотных массах. По пути в стационар у пациента развились генерализованные судороги, продолжавшиеся одну минуту. Была заметна отечность в области шеи. По прибытию в стационар нарушение сознания пациента было оценено в 6 баллов по шкале комы Глазго (E4 V1 M1) с гемодинамической стабильностью. Анализ крови показал нейтрофильный лейкоцитоз с лимфопенией, высокий уровень С-реактивного белка. В бесцветной, прозрачной цереброспинальной жидкости были обнаружены мононуклеары и полиморфонуклеарные клетки, а методом ПЦР было выявлено наличие РНК SARS-CoV-2, анализ мазка из носоглотки при этом был отрицательным. В сыворотке крови не были обнаружены антитела типа IgM против вируса простого герпеса 1 типа и вируса ветряной оспы. Системная КТ не выявила отека мозга. КТ органов грудной клетки показала участки «матового стекла» в правой верхней доле и в обеих нижних долях. МРТ головного мозга показала гиперинтенсивные участки по стенке правого бокового желудочка и изменения сигнала в правой медиальной височной доле и гиппокампе, что предполагает возможность развития COVID-19-ассоциированного менингита и энцефалита.
.
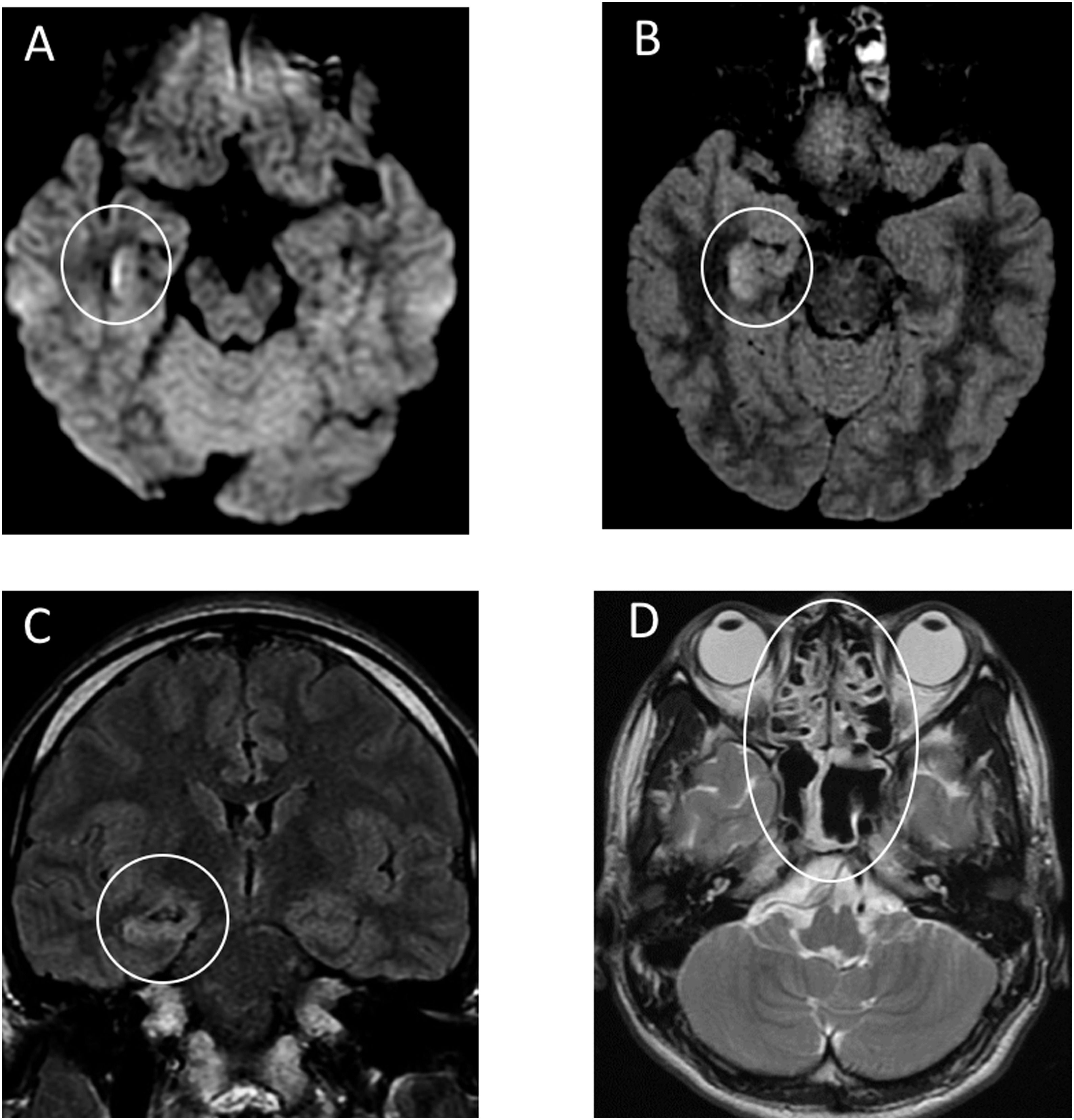
Рисунок 3 | МРТ головного мозга, проведенная спустя 20 часов после поступления пациента в стационар
А. Диффузионно-взвешенные изображения демонстрируют гиперинтенсивность по стенке нижнего рога правого бокового желудочка. В, С. Изображения в режиме FLAIR показывают изменения гиперинтенсивного сигнала в правой височной доле и гиппокампе с легкой гиппокампальной атрофией. Эти находки указывают на правый боковой вентрикулит и энцефалит в основном в правом мезиальном отделе височной доли и в гиппокампе. D. Т2-взвешенные изображения показывают пан-параназальный синусит.
В связи с обнаружением COVID-19 в цереброспинальной жидкости в данном случае можно говорить как о повышении проницаемости гематоэнцефалического барьера, так и о нейроинвазивном потенциале возбудителя коронавирусной инфекции.
Источники:
- A first case of meningitis/encephalitis associated with SARS-Coronavirus-2
Одним из характерных клинических симптомов новой коронавирусной инфекции является аносмия, иногда — в сочетании с гипогевзией. Причиной развития аносмии в случае вирусной инфекции принято считать застойные явления в слизистой оболочке полости носа, ведущие к обструкции носовых ходов и временной потере чувствительности. Однако у некоторых пациентов аносмия становится перманентной, что может быть связано с необратимым вирусным повреждением нейронов. Важно отметить, что АПФ2 — рецепторы, необходимые для инвазии SARS-CoV-2, — экспрессируются в обонятельном эпителии.
Особенности строения обонятельных областей исследуют методом МРТ. Основные находки на МРТ при аносмии, вторичной по отношению к инфекциям верхних дыхательных путей, — это снижение уровня сигнала, что говорит об уменьшении плотности нейронов, которая коррелирует с обонятельной функцией.
13 апреля в журнале Academic Radiology был представлен случай изолированной аносмии у пациента с новой коронавирусной инфекцией, подтвержденной методом ПЦР. Сообщается, что на МРТ обонятельных областей данного пациента интенсивность сигнала была нормальной, отсутствовали признаки застоя. Это говорит об отсутствии анатомических изменений, которые мог бы вызывать вирус SARS-CoV-2, а значит, нарушения обоняния обусловлены скорее функциональными изменениями, связанными с действием вируса.
.
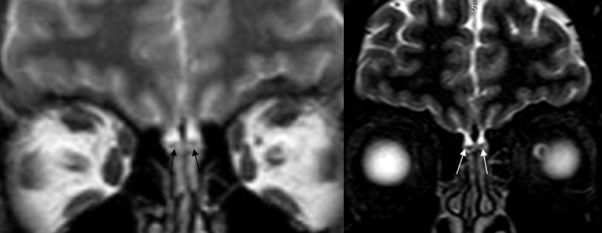
Рисунок 4
Нативные Т2-взвешенные изображения в коронарной плоскости МРТ 27-летнего мужчины с изолированной внезапно начавшейся аносмией и положительным ПЦР-исследованием на SARS-CoV-2 в острой фазе заболевания демонстрируют нормальные уровень и интенсивность сигнала от обонятельных луковиц без признаков заложенности носа (стрелки).
Для получения более подробных данных об этих изменениях авторами было предложено проводить комбинированные исследования, например, сочетание однофотонной эмиссионной компьютерной томографии с МРТ.
Источники:
- Olfactory Bulb Magnetic Resonance Imaging in SARS-CoV-2-Induced Anosmia: The First Report
1 апреля в журнале Lancet был описан первый случай синдрома Гийена-Барре, ассоциированного с COVID-19. В конце февраля 61-летняя женщина обратилась к врачу с жалобами на остро возникшую слабость в обеих ногах. Она вернулась из Уханя в конце января, но отрицала развитие у нее таких симптомов, как лихорадка, кашель, боль в груди и диарея. Функциональные показатели работы ее дыхательной системы были в норме, аускультация легких не выявила признаков патологии. Неврологическое исследование показало симметричную слабость (4/5 по шкале оценки мышечной силы MRC) и арефлексию в нижних конечностях. Симптомы прогрессировали: через три дня сила мышц составляла 4/5 для рук и 3/5 для ног. В дистальных отделах конечностей начала снижаться чувствительность к прикосновениям и уколам иглой. Исследование цереброспинальной жидкости на четвертый день после обращения показало нормальное количество клеточных элементов и высокий уровень белка. Проведенная на пятый день ЭНМГ показала задержку проводимости в дистальных отделах верхних и нижних конечностей и отсутствие F-волн, что свидетельствовало о наличии демиелинизирующей нейропатии. Женщине был поставлен диагноз: синдром Гийена-Барре.
На восьмой день у пациентки развились сухой кашель и лихорадка. КТ органов грудной клетки показала участки «матового стекла» в обоих легких. В мазках слизи из полости носа методом ПЦР была обнаружена РНК SARS-CoV-2. После проведенного курса лечения лопинавиром и ритонавиром состояние пациентки улучшилось. На 30 день с момента обращения восстановилась нормальная мышечная сила в руках и ногах, появились сухожильные рефлексы. У родственников, контактировавших с больной новой коронавирусной инфекцией, неврологических симптомов отмечено не было.
Авторы предполагают, что за развитие синдрома Гийена-Барре у данной пациентки ответственен именно COVID-19. Это вносит в перечень возможных механизмов поражений нервной системы еще один — аутоиммунные воздействия при инфицировании новым коронавирусом.
Таким образом, на данный момент в литературе уже были представлены случаи поражения структур нервной системы при инфицировании COVID-19 по трем основным механизмам: цитокиновый шторм, прямое повреждающее действие и аутоиммунное воздействие. Публикации новых клинических случаев позволят пролить свет на особенности этих механизмов. Уже сейчас становится ясно, что каждый специалист, работающий с COVID-19, должен быть насторожен в отношении возможного развития неврологических симптомов и вовремя их диагностировать.
Источники:
- Guillain-Barré syndrome associated with SARS-CoV-2 infection: causality or coincidence?
Развитие эпилепсии в этом случае не совсем верно считать ассоциированным с COVID-19 — пациентка имела постэнцефалитическую эпилепсию после другого вирусного заболевания и успешно контролировала возникновение эпилептических припадков в течение двух лет. Однако изменение течения заболевания после инфицирования коронавирусом заставляет задуматься о возможном влиянии новой вирусной инфекции на течение контролируемой эпилепсии.
78-летняя женщина поступила в отделение неотложной помощи с продолжающимися миоклоническими судорогами правой половины лица и тела. В анамнезе — артериальная гипертензия и постэнцефалитическая эпилепсия. В возрасте 76 лет женщина перенесла герпесвирусный энцефалит, который манифестировал с повторяющихся оральных автоматизмов и афазии в течение 6 часов. На ЭЭГ наблюдались перемежающиеся эпилептиформные разряды над левой височной долей, формирующие бессудорожный эпилептический статус. Эпистатус был успешно купирован, после чего сохранялась слабо выраженная афазия и небольшая слабость конечностей. С целью профилактики приступов пациентка принимала вальпроевую кислоту и леветирацетам, ввиду чего эпилептические приступы не проявляли себя в течение двух лет.
Утром 12 марта 2020 года у пациентки развился фокальный эпилептический статус без продромальных симптомов. Температура на момент госпитализации составляла 36,1 °C. Неврологический осмотр выявил легкую афазию, паралич правой половины лица, пронацию правой руки и спастическое отведение правой ноги. Пациентка демонстрировала продолжающиеся миоклонические судороги век правого глаза и верхней губы в течение двух часов. Терапия проводилась при помощи вальпроевой кислоты и мидазолама внутривенно. На ЭЭГ фиксировалась нерегулярная, высокоамплитудная дельта-активность, в основном локализованная в лобно-центрально-височной области слева.
.
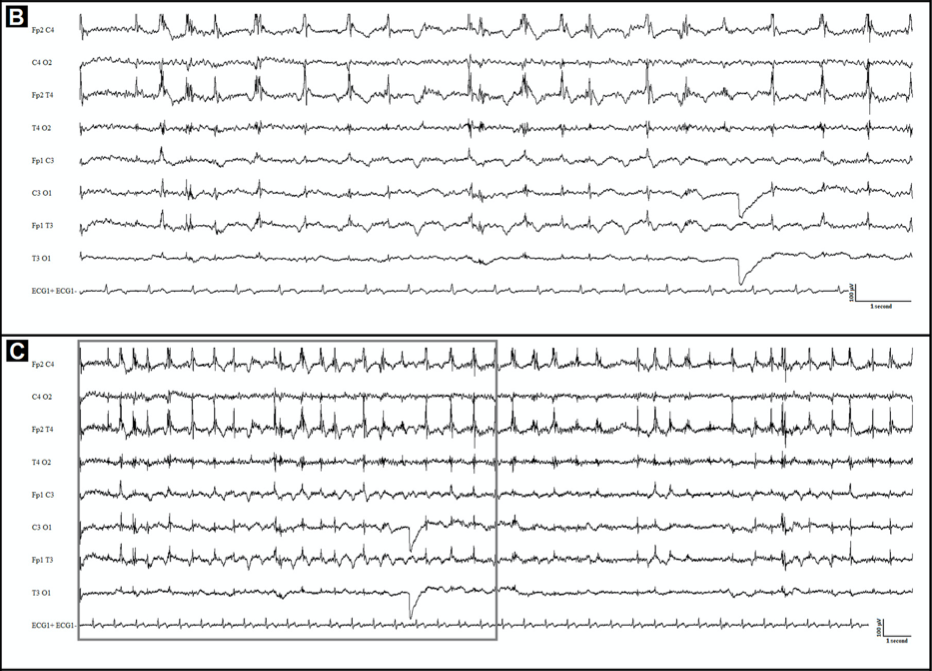
Рисунок 5
15 секунд (В) и 30 секунд (С) иктальной ЭЭГ (исследование проведено во время приступа). Отмечаются полуритмичные нерегулярные высокоамплитудные дельта-волны, в основном локализованные над левыми лобно-центрально-височными участками, сочетающиеся с ритмичными артефактами от мышечных сокращений, более заметными в правой лобно-височной проекции.
Противоэпилептическая терапия привела к регрессу эпистатуса. КТ головного мозга не выявила острой патологии, на МРТ головного мозга описывались очаги глиоза и атрофии височной и теменной долей слева, отсутствие новых патологич?
