Экссудативный отит катетеризация слуховой трубы
Экссудативный отит — патология среднего уха, при которой в барабанной полости постепенно накапливается выпот (экссудативная жидкость). Поскольку экссудат содержит в своем составе белки, его вязкость со временем значительно увеличивается, что приводит к тугоухости. Заболевание нередко протекает без выраженного болевого синдрома, а нарушения слуха развиваются медленно, что не позволяет своевременно заподозрить проблему. Другие названия болезни — «клейкое ухо», секреторный или экссудативный средний отит.
Неослабевающий интерес к данной патологии объясняется многообразием клинических проявлений заболевания, длительностью течения, низкой чувствительностью к стандартной терапии среднего отита, частыми рецидивами, неуклонно приводящими к облитерирующему процессу в среднем ухе и, как следствие, к стойкому снижению слуха у пациентов.
Что это такое
Площадь барабанной полости — около 1 см³. В воздушной среде полости располагаются три слуховых косточки (наковальня, молоточек, стремечко), передающие звуковые колебания на внутреннее ухо. С одной стороны полость ограничена барабанной перепонкой, с другой закрыта основанием стремечка. При экссудативном среднем отите у выпотной жидкости есть только один путь эвакуации — через евстахиеву трубу в носоглотку.
Но диаметр слуховой трубы исчисляется миллиметрами, а ее перешеек составляет 0,8 мм. Вязкая, густая жидкость не может пройти через столь узкое пространство. Накопление этой жидкости и вызывает снижение слуха — из-за нее страдает проводимость звука, возникает эффект аутофонии.
Причины у взрослых
За вентиляцию и дренирование среднего уха отвечает евстахиева труба. В норме она открывается 3-4 раза в минуту, при глотательных движениях. Поступающий кислород абсорбируется сосудами слизистой барабанной полости. Однако при непроходимости евстахиевой трубы внутри полости возникает отрицательное давление, приводящее к постепенному накоплению выпотной жидкости и развитию заболевания. Выпот обычно стерилен, но также может содержать болезнетворные микроорганизмы.
Важным фактором развития как экссудативного среднего отита, так и острого среднего отита (ОСО) является острая респираторная вирусная инфекция. Различие в дальнейшем течении этих заболеваний во многом обусловлено особыми этиологическими и патогенетическими факторами, свойственными ЭСО.
Основные причины обструкции слуховой трубы:
- Аллергические реакции;
- Воспаление слизистой ЛОР-органов (риниты, фарингиты, тонзиллиты, синуситы);
- Гипертрофированные аденоиды;
- Опухоли, лимфоидные скопления;
- Пороки развития (искривление носовой перегородки, расщепление верхнего неба, крупные носовые раковины);
- Слабый иммунитет;
- Генетическая предрасположенность.
В качестве предрасполагающих факторов выступают загрязненный воздух, вредные привычки (курение), беременность.
Симптомы
Протекает преимущественно бессимптомно. При длительном течении пациенты отмечают снижение слуха. Боль в ушах встречается в основном при острой форме, носит эпизодический характер.
Симптомы:
- ощущение щелканья в ушах при глотании;
- давление и чувство заложенности;
- дискомфорт при разговоре от собственного голоса;
- ощущение, что внутри уха переливается жидкость.
Внешне экссудативный отит у взрослых проявляется изменением цвета барабанной перепонки на сероватый или желтоватый. На осмотре у лор-врача обнаруживаются усиленные опознавательные знаки, смещение светового рефлекса, ретракция легкой или умеренной степени выраженности. Через перепонку могут быть видны воздушные пузырьки или газо-жидкостной уровень.
В течение заболевания выделяют 4 стадии:
Катаральная – (экссудат отсутствует, в полости барабанной перепонки определяется транссудат), продолжительность течения – до 1 мес.;
Секреторная – (серозного экссудата определяется в барабанной полости), продолжительность течения – от 1 до 12 мес.;
Мукозная – (наличие мукозного экссудата), продолжительность течения – от 12 до 14 мес.;
Фиброзная – (в слизистой барабанной полости преобладают дегенеративные процессы), продолжительность течения – более 14 месяцев.
Диагноз выставляется на основе клиники со слов больного, отоскопии, осмотра носоглотки. При необходимости оториноларинголог выполняет тимпанометрию (исследование эластичности перепонки и давления внутри полости среднего уха) для подтверждения наличия экссудата. При подозрении на опухоль рекомендовано КТ пораженной зоны.
Средний отит
Острый отит
Виды
По локализации выделяют:
- левосторонний;
- правосторонний;
- двусторонний экссудативный отит (поражение с двух сторон лечится сложнее, имеет неблагоприятный прогноз, нередко заканчивается тугоухостью).
По клинической форме существует:
- Острый экссудативный средний отит. В начале заболевания пациент может ощущать стреляющую боль, которая быстро переходит в чувство распирания. Эффективно лечится при своевременном обращении в больницу. Основная причина: осложнение ОРВИ, гриппа. Отличается непродолжительным течением, до 3 недель.
- Подострый. Развивается при запущенном среднем отите, когда больной занимается самолечением, а также при неправильно подобранной терапии. Длительность заболевания превышает 3 недели (вплоть до 8 недель). Эта форма склонна к хронизации, с трудом поддается лечению.
- Хронический экссудативный отит. Спустя 8 недель заболевание переходит в стадию хронического. Выпот становится очень густым, из-за высокой вязкости экссудата происходит снижение слуха. Обострение может сменяться ремиссией. Обычно за 1 год наблюдается 2-4 рецидива. Часто затяжное воспаление приводит к появлению спаек и рубцов.
Гнойный отит
Оталгия
Лечение
Суть терапии заключается в воздействии на причину. Врач убирает очаг инфекции или устраняет порок, провоцирующий отек.
Консервативная терапия
Если патология вызвана сторонним воспалением (обычно в носоглотке), назначаются противовоспалительные и антибактериальные средства. Необходимо также проводить терапию основного респираторного заболевания: сосудосуживающие капли, назальные спреи с кортикостероидами наподобие мометазона. При остром аллергическом экссудативном среднем отите нос промывают солевыми растворами, закапывают гидрохлорид азеластина. Внутрь при всех состояниях рекомендуют антигистаминные, для снятия отека (особенно при сопутствующей аллергии).
Для ускорения реабилитации при остром экссудативном отите в качестве лечения назначают:
- пневмомассаж;
- специальную гимнастику для массажа устья слуховой трубы;
- физиотерапевтические процедуры, в частности, внутриушной электрофорез;
- продувание по Политцеру (для выравнивания давления).
Из современных методов — лазерное облучение. Лазер активизирует процессы регенерации, хорошо снимает воспаление.
Хирургические методы
Если не лечить болезнь, в среднем ухе образуется опухолевидное образование — холестеатома. Другим осложнением является гнойный отит с перфорацией перепонки. Поэтому при отсутствии результатов от консервативных мер при экссудативном отите лечение меняют на радикальные методы.
Катетеризация евстахиевой трубы через носоглотку. В трубу вводят катетер — трубку с воронкообразным расширением. С ее помощью осуществляют введение лекарственных средств для разжижения выпота.
Миринготомия. В барабанной перепонке делают отверстие для выхода скопившейся жидкости. Для поддержки дренажа на 2-3 недели, иногда дольше, устанавливают трубку. Метод используется разово, для освобождения полости от выпота. Он позволяет быстро выровнять тимпанальное давление. Однако слишком густой экссудат таким образом удалить невозможно.
Тимпанопункция. Установка шунта, позволяющего непрерывно дренировать полость, вливать муколитики, стероидные препараты и откачивать жидкость.
После лечения экссудативного отита пациент должен продолжительное время наблюдаться у сурдолога и оториноларинголога, поскольку болезнь склонна рецидивировать. Для профилактики следует своевременно лечить ЛОР-патологии. При наличии предрасполагающих факторов рекомендуется избегать скачков давления в окружающей среде — мероприятий, связанных с воздушными путешествиями, подводным плаванием и пр.
Запишитесь на прием по телефону
+7 (495) 021-12-26 или заполнив форму online
Администратор свяжется с Вами для подтверждения записи.
Конфиденциальность Вашего обращения гарантирована.
Источник
Экссудативный средний отит – это заболевание среднего уха, характеризующееся скоп экссудата и снижением слуха в отсутствие болевого синдрома, при сохранной барабанной перепонке.
КЛАССИФИКАЦИЯ
В настоящее время экссудативный средний отит по длительности заболевания подразделяют на три формы:
• острый (до 3 нед);
• подострый (3-8 нед);
• хронический (более 8 нед).
В соответствии с патогенезом заболевания приняты различные классификации его стадий. М. Tos (1976) выделяет три периода развития экссудативного среднего отита:
• первичный, или стадию начальных метапластических изменений слизистой оболочки (на фоне функциональной окклюзии слуховой трубы);
• секреторный (усиление активности бокаловидных клеток и метаплазия эпителия);
• дегенеративный (уменьшение секреции и развитие адгезивного процесса в барабанной полости).
О.В. Стратиева и соавт. (1998) выделяют четыре стадии экссудативного среднего отита.
• Начальная экссудативная (начального катарального воспаления).
• Выраженную секреторную; по характеру секрета ее подразделяют на:
– серозную;
– мукозную (мукоидную);
– серозно-мукозную (серозно-мукоидную);
• Продуктивную секреторную (с преобладанием секреторного процесса).
• Дегенеративно-секреторную (с преобладанием фиброзносклеротического процесса); по форме выделяют:
– фиброзно-мукоидную;
– фиброзно-кистозную;
– фиброзно-адгезивную (склеротическую).
Н.С. Дмитриевым и соавт. (1996) предложен вариант, в основу которого положены аналогичные принципы (характер содержимого барабанной полости по физическим параметрам: вязкости, прозрачности, цвету, плотности), а различие заключается в выборе тактики лечения в зависимости от стадии заболевания. Патогенетически выделяют четыре стадии течения:
• катаральную (до 1 мес);
• секреторную (1-12 мес);
• мукозную (12-24 мес);
• фиброзную (более 24 мес).
Этиология
Наиболее распространенные теории развития экссудативного среднего отита:
• «hydrops ex vacuo», предложенная A. Politzer (1878), согласно которой в основе заболевания лежат причины, способствующие развитию отрицательного давления в полостях среднего уха;
• экссудативная, объясняющая образование секрета в барабанной полости воспалительными изменениями слизистой оболочки среднего уха;
• секреторная, основанная на результатах изучения факторов, которое способствуют гиперсекреции слизистой оболочки среднего уха.
Патогенез
Экссудативный средний отит начинается с образования вакуума в барабанной полости (hydrops ex vacuo). В результате дисфункции слуховой трубы кислород всасывается, давление в барабанной полости падает и, как следствие, появляется транссудат. Впоследствии количество бокаловидных клеток увеличивается, в слизистой оболочке барабанной полости формируются слизистые железы, в результате чего увеличивается объем секрета, который легко удалить из всех отделов через тимпаностому. Большая плотность бокаловидных клеток и слизистых желез способствует большей вязкости и плотности секрета, превращению его в экссудат, который уже труднее или вообще невозможно эвакуировать через тимпаностому. В фиброзной стадии в слизистой оболочке барабанной полости преобладают дегенеративные процессы: бокаловидные клетки и секреторные железы подвергаются дегенерации; продукция слизи уменьшается, затем прекращается полностью, наступает фиброзная трансформация слизистой оболочки с вовлечением в процесс слуховых косточек. Преобладание в экссудате форменных элементов обусловливает развитие адгезивного процесса, а увеличение бесформенных – развитие тимпаносклероза.
Пусковой механизм, как было упомянуто выше, – дисфункция слуховой трубы, нередко обусловленная механической обструкцией ее глоточного устья. Чаще это происходит при гипертрофии глоточной миндалины, юношеской ангиофиброме. Обструкция нозникает и при воспалении слизистой оболочки слуховой трубы, которое провоцируется бактериальной и вирусной инфекцией верхних дыхательных путей и сопровождается вторичным отеком.
сИМПТОМЫ
- снижение слуха;
- ощущение заложенности ушей;
- аутофония;
- заложенность носа;
- ощущение переливания жидкости в ушной полости.
Диагностика
Объективный осмотр
При осмотре цвет барабанной перепонки вариабелен – от белесоватого, розового до цианотичного на фоне повышенной васкуляризации. Можно обнаружить пузырьки воздуха или уровень экссудата за барабанной перепонкой. Последняя, как правило, втянута, световой конус деформирован, короткий отросток молоточка резко выступает в просвет наружного слухового прохода. Подвижность втянутой барабанной перепонки при экссудативном среднем отите резко ограничена, что довольно легко определить с помощью пневматической воронки Зигле. Физикальные данные варьируют в зависимости от стадии процесса.
При отоскопии в катаральной стадии выявляют втяжение и ограничение подвижности барабанной перепонки, изменение ее цвета (от мутного до розового), укорочение светового конуса. Экссудат за барабанной перепонкой не виден, однако длительное отрицательное давление из-за нарушения аэрации полости создает условия для появления содержимого в виде транссудата из сосудов слизистой оболочки.
При отоскопии в секреторной стадии выявляют утолщение барабанной перепонки, изменение ее цвета (до синюшного), втяжение в верхних и выбухание в нижних отделах, что считают косвенным признаком наличия экссудата в барабанной полости. В слизистой оболочке появляются и нарастают метапластические изменения в виде большего количества секреторных желез и бокаловидных клеток, что приводит к образованию и накоплению слизистого экссудата в барабанной полости.
Для мукозной стадии характерно стойкое снижение слуха. При отоскопии выявляют резкое втяжение барабанной перепонки в ненатянутой части, ее полную неподвижность, утолщение, цианоз и выбухание в нижних квадрантах. Содержимое барабанной полости становится густым и вязким, при этом ограничивается подвижность цепи слуховых косточек.
При отоскопии в фиброзной стадии барабанная перепонка истончена, атрофична, бледного цвета. Вследствие длительного течения экссудативного среднего отита формируются рубцы и ателектазы, очаги мирингосклероза.
Инструментальные исследования
– Тимпанометрия. Тимпанограмма представлена ровной либо горизонтально восходящей в сторону отрицательного давления линией и соответствует типу
– Аудиограмма. При диагностике экссудативного среднего отита учитывают данные тональной пороговой аудиометрии. Снижение слуховой функции у больных развивается по кондуктивному типу, пороги восприятия звука лежат в пределах 15-40 дБ.
– КТ височных костей – высокоинформативный метод диагностики; ее необходимо проводить при рецидиве экссудативного среднего отита, а также в III и IV стадии заболевания (по классификации Н.С. Дмитриева и соавт.). КТ височных костей позволяет получить достоверную информацию о воздушности всех полостей среднего уха, состоянии слизистой оболочки, окон лабиринта, цепи слуховых косточек, костного отдела слуховой трубы, при наличии патологического содержимого в полостях среднего уха – его локализацию и плотность.
Лечение экссудативного среднего отита
Немедикаментозное лечение
Продувание слуховой трубы:
• катетеризация слуховой трубы;
• продувание по Политцеру;
• опыт Вальсальвы.
При лечении больных экссудативным средним отитом широко применяют физиотерапию – внутриушной электрофорез с протеолитическими ферментами, стероидными гормонами.
Медикаментозное лечение
• Антибактериальная терапия
• Антигистаминные препараты
• Муколитическая терапия
Хирургическое лечение
При неэффективности консервативной терапии проводят хирургическое лечение, цель которого – удаление экссудата, восстановление слуховой функции и предотвращение рецидива заболевания.
Шунтирование барабанной полости.
.Шунтирование (рассечение) барабанной перепонки и установка специального шунта получило широкое распространение. Через установленный шунт вводятся специальные лекарственные препараты, которые способствуют разжижению экссудата.
Источник
Статьи
Опубликовано в журнале:
« Практика педиатра » № 1, 2020, стр. 3-6
А.С. Пискунова, врач сурдолог-оториноларинголог ГБУЗ «Детская городская поликлиника № 125»
Департамента здравоохранения г. Москвы
Резюме. Экссудативный средний отит остается актуальной проблемой детской оториноларингологии и является одной из самых частых причин снижения слуха у детей в возрасте от 2 до 7 лет. В данной статье описаны особенности этиологии и течения экссудативного среднего отита, рассмотрены современные возможности диагностики и тактика лечения данного заболевания.
Ключевые слова: экссудативный средний отит, снижение слуха, лечение, дети
Summary. Exudative otitis remains one of the most pressing problems of pediatric otorhinolaryngology and is one of the most common causes of hearing loss in children aged 2 to 7 years. This article describes the features of the etiology and course of exudative otitis , considers modern diagnostic capabilities and treatment tactics for this disease.
Key words: kids, intestinal infection, probiotic, Hilak forte
Экссудативный средний отит (ЭСО) – негнойный средний отит, характеризующийся присутствием экссудата в полостях среднего уха, медленно нарастающей тугоухостью (звукопроводящего или смешанного типа), отсутствием болевого синдрома и дефекта барабанной перепонки [1, 2, 3].
Распространенность ЭСО составляет у детей первого года жизни – до 35%, 3-5 лет – 10-30, 6-7 лет -3-10, 9-10 лет – 1-3%. ЭСО является наиболее частой причиной снижения слуха в возрасте от 2 до 7 лет, которое при массовых осмотрах обнаруживается у 30,2% детей [4]. Исследования зарубежных авторов подтверждают самостоятельное разрешение большинства случаев ЭСО, остальные пациенты нуждаются в лечении [5]. С учетом клинической картины течения данного заболевания основной жалобой является снижение слуха, что отражается на качестве жизни пациентов.
Принято считать, что данная патология наиболее характерна для детей [6]. В детском возрасте этот процесс чаще двусторонний (86%), а у взрослых – односторонний (70%) [7].
Проблема ЭСО на сегодня остается одной из самых актуальных в детской оториноларингологии и занимает важное место в структуре причин тугоухости [8].
Пусковой механизм развития ЭСО – дисфункция слуховой трубы, развивающаяся на фоне механической обструкции, зияния глоточного устья слуховой трубы или рефлюкса из полости носоглотки.
Причины возникновения ЭСО в детском возрасте целесообразно разделить на общие и местные. Общие причины включают уменьшение общей иммунной реактивности, аллергизацию, специфические заболевания, снижающие иммунитет, системные заболевания, сопровождающиеся нарушением мукоцилиарного клиренса, экологические факторы, инфекционные заболевания. К местным причинам относятся нарушение вентиляционной функции слуховой трубы вследствие гипертрофии аденоидных вегетаций или течения воспалительного процесса в носоглотке, ротоглотке, полости носа и околоносовых пазухах; врожденная узость слуховой трубы, гипертрофия трубных миндалин, вялость тубарных мышц, образования в носоглотке, рубцы после ранее перенесенных оперативных вмешательств, расщелина мягкого нёба, зияние глоточного устья слуховой трубы, рефлюкс слизи из носоглотки и т.д.
В настоящее время в детском возрасте принято выделять острый (до 3 недель), подострый (3-8 недель) и хронический ЭСО (длительность заболевания более 8 недель) [1]. Острый ЭСО у детей чаще встречается на фоне вирусных или бактериальных инфекций верхних дыхательных путей. Нередко после купирования катаральных явлений, вызвавших дисфункцию слуховых труб из-за отека близлежащих к глоточному устью евстахиевой трубы тканей (например, лимфоидной ткани носоглотки), ЭСО разрешается самостоятельно через короткий временной период. Однако течение ЭСО может затянуться и перейти в подострую форму.
Существуют три наиболее распространенные теории этиологии и патогенеза ЭСО: 1) «hydrops ex vacuo», согласно которой в результате развития отрицательного давления в полостях среднего уха образуется транссудат; 2) экссудативная теория, объясняющая образование экссудата в барабанной полости в результате воспалительных изменений слизистой оболочки среднего уха; 3) секреторная, указывающая на возникновение факторов, которые способствуют гиперсекреции слизистой оболочки среднего уха. Фактически указанные теории могут рассматриваться как звенья единого процесса, отражающего различные стадии течения хронического воспаления [1].
Наиболее существенным в классификации ЭСО является выделение стадий болезни, формирующихся в соответствии с патогенезом.
Патогенетически выделяют четыре стадии течения ЭСО:
- катаральную (до 1 мес.);
- секреторную (1-12 мес.);
- мукозную (12-24 мес.);
- фиброзную (более 24 мес.) [9].
В детском возрасте ЭСО нередко имеет бессимптомное течение, в связи с чем родители несвоевременно обращаются за квалифицированной медицинской помощью, что приводит к развитию осложнений в виде образования спаечных процессов в среднем ухе и стойкого снижения слуха. Последнее часто становится единственным симптомом ЭСО в детском возрасте, причем замечают его родители, так как ребенок 2-5 лет обычно на снижение слуха не жалуется. Таким образом, ЭСО нередко становится случайной находкой, особенно при одностороннем процессе.
Родители часто объясняют необычное поведение ребенка индивидуальными чертами характера, невнимательностью, непослушанием, слабым развитием, в то время как в действительности у него нарушен акустический контакт с окружающим миром. У школьников младших классов снижение слуха может проявляться неправильными ответами на уроках. Старшие дети, как правило, сами замечают, что плохо слышат. Они жалуются также на периодическое покалывание в ушах, ощущение давления в них или указывают, что хорошо слышат собственный голос (аутофония). Ухудшение слуха у них может быть связано с положением головы [10].
Комплексное обследование детей с ЭСО включает стандартный осмотр ЛОР-органов, эндоскопическое исследование полости носа и носоглотки, отоскопию, акустическую импедансометрию, отоакустическую эмиссию (ОАЭ), тональную пороговую аудиометрию (если позволяет возраст ребенка), компьютерную томографию височных костей по показаниям.
При отоскопии у пациентов с катаральной стадией ЭСО чаще всего отмечается втяжение барабанной перепонки, при пневмоотоскопии – ограничение ее подвижности, изменение цвета от мутного до розового, укорочение светового конуса. Экссудат за барабанной перепонкой не определяется. При тональной пороговой аудиометрии пороги воздушного звукопроведения не превышают 20 дБ, костное звуковосприятие в норме. На тимпанограмме, как правило, определяется тип «С» с отклонением пика в сторону отрицательного давления до 200 мм вод. ст. (рис. 1).
Рис. 1. Вариант тимпанограммы тип С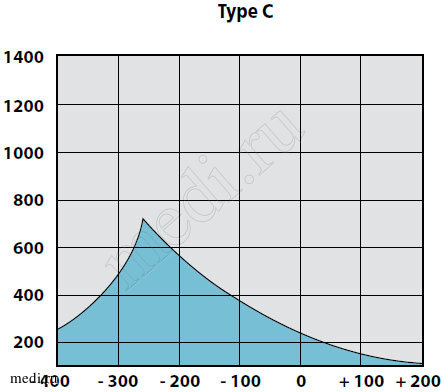
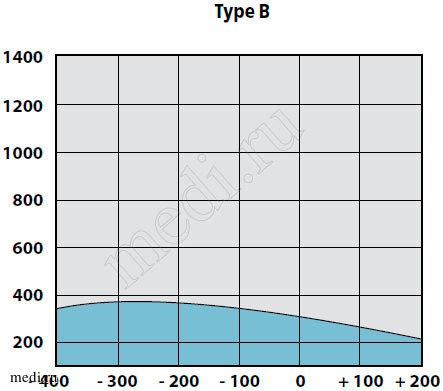
У детей с секреторной стадией ЭСО при отоскопии определяются утолщение барабанной перепонки, ее втяжение в верхних отделах, иногда с цианотичным оттенком, выбухание в нижних квадрантах. На аудио-грамме выявляется повышение порогов воздушного звукопроведения до 20-40 дБ. При акустической импедансометрии всегда определяли тип «В» и отсутствие акустических рефлексов (рис. 2).
Рис. 2. Вариант тимпанограммы тип В
При эндоскопии носоглотки у детей с ЭСО наблюдается гипертрофия аденоидных вегетаций II—III ст., нередко блокирующих устья слуховых труб, пролабирующих в хоаны.
В лечении ЭСО применяют консервативные и хирургические методы. Хирургическое лечение в большинстве случаев рекомендуется при неэффективности консервативной терапии и при сроках заболевания 24 недели и более [11, 12].
К консервативным методам лечения относятся: активное наблюдение, оральное или топическое применение стероидных препаратов, антибиотиков, деконгестантов, продувание слуховых труб; к хирургическим: парацентез, шунтирование (установка вентиляционной трубки) с одновременной аденотомией или без нее, миринготомия, хирургия среднего уха.
Активное наблюдение (active observation) – это метод регулярного осмотра пациента, включающий оценку слуха и лингвального развития. При использовании этого метода лечение не назначают, но пациент постоянно находится под контролем лечащего врача. Несмотря на то что пациент получает регулярные консультации, право выбора и ответственность за принятые решения в отношении лечения остаются за пациентом или родителями (если пациент несовершеннолетний). Ранее данный метод носил название «динамическое наблюдение» или «выжидательная тактика».
Продувание слуховых труб представляет собой метод, при котором евстахиеву трубу (соединяющую среднее ухо и носоглотку) открывают за счет повышения давления в полости носа. Техника данного метода заключается в проведении воздуха под давлением в среднее ухо посредством евстахиевой трубы для выравнивания давления и эвакуации секрета из барабанной полости [13]. Это может быть достигнуто путем форсированного выдоха с закрытым ртом и носом, продувания слуховых труб по Политцеру, катетеризации слуховых труб. Последний метод применяют у детей редко в связи с техническими сложностями у данной возрастной категории.
Антибиотики, антигистаминные препараты, деконгестанты назначают в каждом случае индивидуально. Стероидные препараты (системные или топические) используются для скорейшей эвакуации секрета и восстановления нормального функционирования составляющей цепи воздушной проводимости [14].
Кроме того, при ЭСО у детей оправданы применение препаратов, обладающих мукорегулирующим действием и улучшающих мукоцилиарный клиренс; эндоуральный электрофорез с йодистым калием; пневмомассаж барабанных перепонок; кинезитерапия для восстановления функции слуховой трубы.
Миринготомия (парацентез, тимпанотомия) – это хирургическое вмешательство, при котором производят разрез барабанной перепонки с лечебно-диагностической целью. Разрез длиной несколько миллиметров выполняют специальной иглой (имеющей копьевидное лезвие) на задне-нижней части барабанной перепонки. Таким образом, возможно введение лекарственных препаратов в среднее ухо [5].
Шунтирование барабанной полости (тимпаностомия, установка вентиляционных трубок) является хирургическим вариантом лечения ЭСО и, как правило, применяется при повторном наполнении барабанной полости экссудатом при отсутствии эффекта после неоднократной тимпанотомии. Метод заключается в установке вентиляционных трубок в барабанную перепонку для восстановления давления и улучшения оттока экссудата и позволяет осуществить транстимпанальное введение различных лекарственных препаратов. В последующем вентиляционные трубки удаляются самопроизвольно в течении 6 месяцев – 1 года или их удаляют хирургическим путем в те же сроки. Контроль осуществляется путем повторной аудиометрии и тимпанометрии через 2 недели – 1 месяц после удаления вентиляционных трубок.
Во многих странах у детей при выявлении ЭСО в протокол обследования входит эндоскопия носоглотки для определения степени гипертрофии лимфоидной ткани (аденоидов). При наличии закупорки лимфоидной тканью устья слуховых труб показана аденотомия. В ряде случаев этой операции бывает достаточно для полного восстановления слуха и нормального функционирования структур барабанной полости. Дополнительно пациентам с гипертрофией трубных миндалин показано проведение их эндоскопической коррекции с помощью электрохирургического аппарата. В некоторых случаях, чаще у взрослых, проводят более радикальные оперативные вмешательства на среднем ухе в целях санации барабанной полости [15].
Таким образом, ЭСО – это полиэтиологическое заболевание среднего уха, в этиопатогенезе которого ключевую роль играет дисфункция слуховой трубы. Выбор тактики диагностического обследования и лечения зависит от возраста пациента и длительности заболевания. Ведение больных с ЭСО в зависимости от стадии процесса показывает высокую эффективность лечения детей с указанной патологией. В случае неэффективности консервативного ЭСО одномоментно с хирургической санацией (или коррекцией структур) носоглотки под эндоскопическим контролем показано проведение миринготомии. Шунт при этом устанавливается в случае получения вязкого экссудата и при отсутствии возможности его полностью эвакуировать.
ЛИТЕРАТУРА
- Детская оториноларингология: Руководство для врачей / Под ред. М.Р. Богомильского, В.Р. Чистяковой. Т. 1. М.: Медицина, 2005.
- Дмитриев Н.С. Экссудативный средний отит // Оториноларингология: Национальное руководство / Под ред. В.Т. Пальчуна. М.: ГЭОТАР-Медиа, 2008. С. 553-565.
- Савенко И.В., Бобошко М.Ю., Лопотко А.И., Цвылева И.Д. Экссудативный средний отит. СПб., 2010.
- Коваленко С.Л. Исследование слуха у детей дошкольного возраста на современном этапе // Российская оториноларингология. 2009. № 4. С. 69-74.
- Surgical management of otitis with effusion in children // Clinical Guideline. 2008. No. 2. P. 10-11.
- Милешина Н.А. Возрастные особенности экссудативного среднего отита (диагностика, лечение, отдаленные результаты): Автореф. дисс. … канд. мед. наук. М., 1994.
- Тарасов Д.И., Федорова О.К., Быкова В.П. Заболевания среднего уха: Руководство для врачей. М.: Медицина, 1988.
- Тарасова Г.Д. Кондуктивная тугоухость у детей (системный подход к патогенезу, диагностике, лечению и профилактике): Автореф. дисс. … д-ра мед. наук. М., 1999.
- Дмитриев Н.С., Милешина Н.А., Колесова Л.И. Экссудативный средний отит у детей: Методические рекомендации. М., 1996. № 96/2.
- Преображенский Н.А., Гольдман И.И. Экссудативный средний отит. М.: Медицина, 1987.
- Berkman N.D., Wallace I.F., Steiner M.J. et al. Otitis with effusion: Comparative effectiveness of treatments // Comparative Effectiveness. 2013. Vol. 101. P. 10-14.
- Hesham A., Hussien A., Hussein A. Topical mitomycin C application before myringotomy and ventilation tube insertion: Does it affect the final outcome? // Ear, Nose and Throat Journal. 2012. Vol. 91. No. 8. P. 45-49.
- Perera R., Glasziou P., Heneghan C. et al. Autoinflation for hearing loss associated with otitis with effusion // Cochrane database of systematic reviews, 2013. DOI: 10.1002/14651858. CD006285.pub2.
- Simpson S.A., Lewis R., van der Voort J., Butler C.C. Oral or topical nasal steroids for hearing loss associated with otitis with effusion in children // Cochrane database of systematic reviews, 2011. Iss. 5. DOI: 10.1002/14651858.CD001935. pub2.
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
Источник
