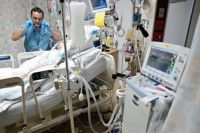
Искусственная вентиляция легких при пневмонии выздоровление


Редактор
Дарья Тютюнник
Врач, судебно-медицинский эксперт
ИВЛ или искусственная вентиляция легких – это процедура искусственного поддержания дыхательной деятельности и легочного газообмена, которая проводится в экстренных случаях.
Применяют ИВЛ в том числе при тяжелых формах пневмонии, когда нарушение дыхательных функций достигает пика, пациент страдает гипоксией. Бывает и наоборот – пневмония развивается как вторичное заболевания на фоне использования ИВЛ, например, после операции.
Воспаление из-за искусственной вентиляции легких
Несмотря на то, что искусственная вентиляция легких применяется для облегчения состояния больного и даже спасает жизни, существует довольно высокая вероятность того, что именно ИВЛ станет причиной развития воспаления легких. Разумеется, речь идет о тех случаях, когда человек не болен пневмонией, а ИВЛ применяется для поддержания жизнедеятельности, например, после операции, инсульта или тяжелых травм грудной клетки.

В подобных случаях воспаление считают нозокомиальным и относят к разряду больничных инфекций. Согласно данным статистики, ИВЛ-ассоциированные пневмонии составляют порядка одной пятой всех случаев развития данного заболевания. Стоит также отметить, что из всех болезней, относящихся к разряду больничных (возникших после 48 часов пребывания пациента в условиях стационара), ИВЛ-ассоциированная пневмония занимает лидирующую позицию по вероятности летального исхода.
Объясняется столь неблагоприятная статистика основополагающими факторами:
- При заражении пневмонией, больной уже находится в критическом состоянии, его организм ослаблен, ведь ИВЛ проводится именно в таких случаях.
- Пневмонии внутрибольничного типа считаются тяжелыми, так как в большинстве случаев их возбудители являются заведомо устойчивыми к антибиотикам, иначе они бы не выживали в больничной среде.
Важно! ИВЛ-ассоциированная пневмония может развиться не только во время использования аппарата ИВЛ, но и впоследствии. Прогноз на выздоровление во втором случае значительно выше, нежели в первом. Особенно тяжело переносится данный тип воспаления легких пожилыми людьми, чей возраст выше 65 лет.
Причины развития
Прежде всего стоит отметить, что несмотря на очевидную пользу искусственной вентиляции легких относительно спасения жизни пациента, риск развития пневмонии в данном случае увеличивается пропорционально тому, как долго пациент подключен к аппарату ИВЛ. Что касается причин развития ИВЛ-ассоциированной пневмонии, их существует масса, рассмотрим наиболее вероятные и распространенные:
- Нарушения функций дыхательного эпителия, вызванные влажностью дыхательной смеси при ее воздействии на дыхательный тракт.
- Неправильно настроенный аппарат ИВЛ – в частности речь идет о чрезмерно высокой подаче дыхательной смеси, что может привести к структурным повреждениям легких, вплоть до разрыва альвеол или бронхов.
- Чрезмерно высокая степень подачи кислорода, что приводит к травмированию легочной мембраны.
- Преклонный возраст пациента – подверженность развития пневмонии объясняется возрастными изменениями, ослабленным иммунитетом и прочими факторами, свойственными пожилым людям.
- Одним из основных предрасполагающих факторов к развитию пневмонии является подключение к аппарату ИВЛ свыше 72 часов.
- В зону риска попадают заядлые курильщики, при этом сложно прогнозировать вероятность развития ИВЛ-ассоциированной пневмонии, опираясь на стаж курения, каждый случай индивидуален.
- Наличие хронических заболеваний органов дыхательной системы или врожденные пороки строения органов дыхания, дыхательных путей.
- Очаги инфекции иной локализации, то есть не относящиеся к легким – в этом случае речь идет о развитии пневмонии вследствие проникновения в легочные ткани патогенных агентов через кровоток.
Помимо перечисленных существует масса предрасполагающих факторов, в числе которых сепсис, установленная ранее трахеостома и даже применение антибиотиков во время лечения основной болезни, при которой понадобилось проведение ИВЛ.

Пульмонолог, врач высшей категории
Задать вопрос
В первые трое суток вероятность развития ИВЛ-ассоциированной пневмонии минимальная, но риск повышается ежедневно. Так, уже на четвертые сутки, вероятность инфицирования составляет 50%.
Возбудители
 В большинстве случаев патология развивается под воздействием грамотрицательных бактерий.
В большинстве случаев патология развивается под воздействием грамотрицательных бактерий.
К таким микроорганизмам относят палочку Фридлендера и кишечную палочку, легионеллу, синегнойную палочку и другие возбудители.
Вероятность развития пневмонии при поражении грамотрицательными бактериями составляет порядка 60%. В остальных случаях возбудителем становятся грамположительные бактерии, преимущественно это стафилококки и пневмококки.
В редчайших случаях ИВЛ-ассоциированная пневмония может развиваться в организме больного под воздействием грибковых агентов рода кандида и аспергилл, при вирусных поражениях или ввиду заражения бактериями группы микоплазмы.
Симптоматика и диагностика
Диагностика ИВЛ-ассоциированной пневмонии основывается на жалобах пациента и его состоянии во время обхода врача. Если говорить о клинической картине, заболеванию соответствуют следующие симптомы:
- Сильный кашель.
- Обильное скопление мокроты.
- Боли в грудной клетке.
- Одышка.
- Повышение температуры.
- Общая интоксикация организма, ее признаки.
Однако, для постановки диагноза врач также проводит аускультацию легких. Признаком пневмонии в таком случае являются шумы в процессе дыхания (хрипы могут быть влажными или сухими).
Для уточнения диагноза, а также в целях проведения лечения делают общий и биохимический анализ крови, берут мокроту для бактериологического анализа. Последний метод диагностики особенно важен, так как позволяет установить возбудителя пневмонии и определить его уязвимость к определенным видам антибиотиков для максимально действенной терапии.

Также обязательным диагностическим мероприятием, которое позволяет определить степень прогрессирования воспаления легких и масштабы поражения легочной ткани, является рентген. Снимок позволяет не только определить очаги поражения, но также обнаружить плевральный выпот и присутствие инфильтратов.
Лечение
Методы терапии при ИВЛ-ассоциированной пневмонии мало отличаются от принципов лечения других проявлений воспаления легких. По этой причине заостряться внимание на них не будем, а вкратце разберем лишь основные препараты, применяемые для борьбы с патологией:
- Антибиотики широкого спектра в первые дни болезни, пока не придут результаты анализов бактериологического посева мокроты.
- Как только возбудитель будет выявлен, назначают антибиотики узкого спектра действия, направленные на подавление жизнедеятельности конкретного типа бактерий.
- Проводится дезинтоксикационная терапия.
- Назначаются отхаркивающие и бронхорасширяющие препараты для улучшения отхождения мокроты.
- Также больному показаны иммуномодуляторы и витаминные комплексы, для повышения сопротивляемости организма.
- При высокой температуре необходимы жаропонижающие.
Важно! Внутрибольничная пневмония, в том числе возникшая после ИВЛ, способна адаптироваться к определенным видам антибактериальных средств.
По этой причине спустя 1-2 недели врач может заменить антибиотик, чтобы добиться повышения эффективности лечения. Если же в ходе анализов возбудитель не был выявлен, больному могут назначить одновременно несколько видов антибиотиков.
Профилактика
Чтобы снизить вероятность развития пневмонии при подключении пациента к аппарату ИВЛ, необходимо соблюдение определенных правил со стороны медперсонала:
- Аппарат ИВЛ обязательно должен подвергаться тщательной дезинфекции после его использования другим пациентом.
- Смена и санация интубационных трубок должна проводится минимум раз в 48 часов;
- Обязательной мерой предотвращения воспаления легких является санация бронхов при каждой смене трубок для интубации.
- В ходе лечения должны применяться медикаменты, снижающие секреторные функции, в частности, речь идет о снижении выработки желудочного сока.
- На время применения искусственной вентиляции легких больному устанавливается назогастральный зонд.
- Также важно чередование или сочетание энтерального и парентерального типов питания.
Описанные меры предосторожности значительно снижают вероятность инфицирования в период применения искусственной вентиляции легких. Разумеется, при этом нельзя забывать о сроках применения аппарата ИВЛ и связанных с этим рисков развития пневмонии.
Справочные материалы (скачать)
Кликните по нужному документу для скачивания:
Заключение
ИВЛ-ассоциированная пневмония – опасное и тяжелое заболевание, способное нанести серьезный вред организму. Но в тех случаях, когда приходится прибегать к использованию аппарата ИВЛ, не стоит забывать, что его применение может спасти жизнь. Воспаление легких при этом должно расцениваться лишь как неблагоприятный исход, ведь в конечном итоге болезнь поддается лечению и прогноз на выздоровления высок.
Источник
Одно из последствий коронавирусной инфекции — пневмония. Она может быть разной степени тяжести. По каким критериям реаниматологи решают, что пациента необходимо подключить к аппарату искусственной вентиляции легких (ИВЛ)? Болезненная ли это манипуляция? Порталу «Здоровые люди» (24health.by)
рассказала об этом Ольга Светлицкая, врач-анестезиолог-реаниматолог, к.м.н., доцент кафедры анестезиологии и реаниматологии БелМАПО.
Фото: upulmanologa.ru
Вирусная пневмония
Вирусы — уникальная форма жизни. Чтобы размножаться, им необходимо вставить свой генетический материал в клетку хозяина. Респираторные вирусы, соответственно, поражают клетки, которые выстилают поверхность верхних и нижних дыхательных путей, постепенно их разрушая. Это выражается в виде всем знакомых насморка, трахеита, ларингита.
Все намного сложнее, если вирусы поражают нижние дыхательные пути. В этом случае развивается вирусная пневмония. Чем больше объем поражения и ниже сопротивляемость организма, тем она тяжелее. У части пациентов может развиться наиболее тяжелая форма острой дыхательной недостаточности — острый респираторный дистресс-синдром. Это состояние еще называется некардиогенный отек легких.
Лечение пневмонии
Главное проявление респираторного дистресс-синдрома — падение уровня кислорода в артериальной крови в результате нарушения его транспорта из просвета альвеол в легочные капилляры. Чаще всего такое осложнение вызывают вирусы гриппа А, респираторный синцитиальный вирус (РС-вирус), вирусы парагриппа, риновирус и коронавирусы, включая COVID-19.
Лечение в этом случае поддерживающее и обычно включает в себя кислородную терапию. У пациентов с пневмониями уровень кислорода в крови мы контролируем с помощью специального прибора — пульсоксиметра. Это процедура простая и безболезненная. Медсестра или доктор надевают пациенту на палец специальный датчик — и через несколько секунд на дисплее появляется процентное содержание кислорода в крови. Если уровень кислорода более 95% — все хорошо. Если ниже, врач будет разбираться, в чем причина. Если уровень кислорода менее 92%, требуется так называемая оксигенотерапия (кислородотерапия) — дополнительная подача кислорода.
Какие показания к ИВЛ?
Существует несколько уровней респираторной поддержки.
При средней тяжести пневмонии, когда еще нет существенного снижения уровня кислорода, многим пациентам достаточно носовых кислородных катетеров (канюль). Это небольшие пластиковые трубочки, которые вставляются в нос. Через них подается увлажненная воздушно-кислородная смесь. Такой метод позволяет увеличить концентрацию кислорода во вдыхаемом воздухе от 24% до 40% (в атмосферном воздухе — 21%). Это не доставляет практически никакого дискомфорта. Многим пациентам этого вполне хватает, они поправляются и без ИВЛ.
Иногда пациента переворачивают на живот, в так называемую прон-позицию. Это простая манипуляция позволяет улучшить вентиляцию тех зон легких, которые остаются плохо вентилируемыми в положении на спине. Это действенная мера. Сейчас она наряду с кислородотерапией широко применяется у пациентов с COVID-19.
Может использоваться кислородная маска, что позволяет обеспечить еще большую концентрацию кислорода во вдыхаемой воздушной смеси — до 60%.
Если проводимая кислородотерапия с помощью носовых катетеров или маски не помогает, уровень кислорода в крови не увеличивается (менее 90%), пациент утомлен, в дыхании участвует вспомогательная дыхательная мускулатура, принимается решение о переводе на искусственную вентиляцию легких.
Как делается ИВЛ?
В горло (трахею) под контролем ларингоскопа вводится пластиковая эндотрахеальная трубка, размер которой зависит от физических параметров пациента. На ее конце расположена манжетка, которая после введения раздувается и герметизирует дыхательные пути, чтобы не было затекания слюны и другой жидкости. После этого к эндотрахеальной трубке подключают респираторный контур, через который аппарат подает увлажненную воздушно-кислородную смесь. Это позволяет значительно увеличить концентрацию кислорода и снять нагрузку с пациента в осуществлении процесса дыхания.
Процедура некомфортная, поэтому пациент вводится в медикаментозный сон при помощи седативных лекарственных средств. Это не наркоз и не кома, больше похоже на сон.
Человек может находиться в таком состоянии от нескольких дней до нескольких недель в зависимости от тяжести пневмонии и общего состояния здоровья. В этот период еда поступает пациенту через зонд. Можно вводить питание и внутривенно, однако доказано, что при пневмонии лучше кормить через естественные пути — желудочно-кишечный тракт. Используется специализированное сбалансированное питание, разработанное для реанимационных отделений. Но если родные принесут бульон и другую домашнюю еду, ее также введут через зонд.
Глаза пациента закрыты стерильными салфетками. Так мы защищаем их от пересыхания. Иногда руки пациента фиксируются к кровати мягкими манжетами, чтобы в случае неожиданного пробуждения он не выдернул трубки и не навредил себе.
Каждые два часа пациента поворачивают на правый, левый бок, спину, чтобы не образовались пролежни, а также на живот — для лучшего газообмена в легких.
Врачи постоянно видят содержание кислорода в крови на мониторе и могут корректировать работу аппарата ИВЛ. Вначале он полностью замещает дыхание пациента, а затем помогает дышать. Когда мы видим, что наступает улучшение, начинаем будить пациента и учить его дышать самостоятельно. К критериям улучшения относятся исчезновение симптомов заболевания, которое вызвало необходимость в ИВЛ. В случае с тяжелыми пневмониями это снижение температуры, признаков общего воспаления, улучшение лабораторных показателей, данных рентгенографии легких (хотя при вирусных пневмониях улучшение картины на рентген-снимках может сразу не наступать).
Время, когда пациент начинает приходить в себя, самое важное для контакта. Многие люди не помнят, что с ними произошло. Просыпаясь в реанимации, не понимают, где они находятся, что с ними происходит. Вокруг чужие лица. Сейчас эти лица еще и скрыты под масками и очками. И медицинскому персоналу надо мягко все объяснить, поговорить с человеком. Некоторые пациенты в дальнейшем могут испытывать ПИТ-синдром (последствия интенсивной терапии): тревожность, депрессию.
Научить заново дышать пациента, который перенес острый респираторный дистресс-синдром, непросто. На это уходят дни, недели. Особенно трудно перевести на самостоятельное дыхание пожилых людей и пациентов с сопутствующей тяжелой хронической патологией. Это сложная командная работа с обязательным участием реабилитолога.
Источник
Подключение к аппарату ИВЛ (искусственной вентиляции легких) многие воспринимают как единственный способ спасти жизнь пациенту с коронавирусом. Однако большая часть пациентов, подключенных к аппарату ИВЛ, все равно умирают. В России выживают только 13% больных, отлученных от ИВЛ. На Западе — 25%. Почему?
Зачем нужны аппараты ИВЛ?
При тяжелой пневмонии может развиться состояние, когда человек уже не способен дышать самостоятельно, а его легкие не могут обеспечить организм нужным количеством кислорода. Это считается показанием для подключения пациента к аппарату искусственной вентиляции легких.
Принцип, по которому работают аппараты ИВЛ, называется вентиляцией с положительным давлением. Они раздувают легкие, заставляя их сжиматься и разжиматься, и вдувают в них кислород.
В критический момент аппараты ИВЛ действительно служат единственным шансом спасти человеку жизнь. В Италии, например, из-за того, что «вентиляторов» катастрофически не хватало, врачам приходилось выбирать, кого из пациентов спасать (то есть подключать к аппаратуре). В России состоятельные граждане накануне эпидемии скупали аппараты ИВЛ «для домашнего пользования» — на случай развития тяжелой пневмонии. В российских компаниях, занимающихся продажей аппаратов ИВЛ, появились даже «листы ожидания» на покупку дорогостоящей аппаратуры.
Отложенные проблемы
При этом аппарат не является средством лечения или восстановления поврежденных легких. Он лишь дает передышку, чтобы они могли восстановиться самостоятельно.
Первые аппараты искусственной вентиляции легких появились в 1928 году, а долгосрочные последствия их применения для здоровья врачи продолжают изучать до сих пор.
Искусственная вентиляция легких — метод довольно травматичный. Чтобы подключить человека к ИВЛ, необходимо произвести интубацию (вставить трубку в трахею через нос или рот). Некоторым пациентам проводят операцию — делают на шее надрез и формируют искусственное отверстие (трахеостому). Поскольку инвазивная вентиляция легких еще и болезненна, пациентов обычно вводят в искусственную кому при помощи анестезии. Пациент на ИВЛ не может передвигаться, говорить, есть и пить. Он требует кормления через трубку и постоянного ухода. Рану на шее нужно чистить и обрабатывать. Из-за трубки в легких образуется мокрота, которую нужно периодически удалять.

По данным главного врача ГКБ № 71 Александра Мясникова, каждый второй больной на ИВЛ получает внутрибольничную инфекцию, что утяжеляет его и без того критичное состояние и ухудшает прогноз на выздоровление.
Если больной выживет после отлучения от аппарата, как минимум еще год у него будет повышен риск смерти (чем больше времени он провел на ИВЛ — тем хуже прогноз). Тем, кто поправляется, приходится заново учиться ходить, говорить и есть самостоятельно. У многих пациентов страдают когнитивные функции (память, умственные способности, внимание, речь и т. д.).

13% или 25%
При этом и выживают далеко не все. По данным главного врача больницы в Коммунарке Дениса Проценко (клиники № 1 для лечения пациентов с коронавирусной инфекций) из 125 человек, которые находились на аппаратах искусственной вентиляции легких, выжили только 17 (13,6%). На Западе после отлучение от ИВЛ выживают 25%. Чем объясняется такая разница?
«Перевод пациента на искусственную вентиляцию легких не случайно называют „терапией отчаяния“, так как это последняя попытка спасти безнадежного больного, когда резервы дыхания истощены (пересадка легких в ситуации с коронавирусом не всегда применима, да и не может выполняться в таких масштабах), — поясняет заслуженный врач РФ, профессор кафедры госпитальной терапии РНИМУ им. Пирогова Александр Карабиненко. — В условиях эпидемии достоверная статистика невозможна. Точные данные по выживаемости пациентов, переведенных на ИВЛ (как в России, так и на Западе), будут известны после ее окончания, и они будут разниться незначительно. Более высокую выживаемость на Западе можно объяснить тем, что там на ИВЛ берут более легких больных, а в России более жесткие критерии перевода на „вентилятор“ (что оправданно, поскольку эта терапия сама по себе часто дает осложнения). Вторая возможная причина — в западных странах применяется более совершенная аппаратура. К отечественной технике существует много нареканий».
Временные госпитали для больных COVID-19 в Москве

Временный госпиталь для пациентов с COVID-19 в павильоне №75 на ВДНХ. Также здесь будет функционировать временная лаборатория, где можно будет в сутки изучать полторы тысячи проб.
© РИА Новости


Временный госпиталь для пациентов с COVID-19 в павильоне №75 на ВДНХ. При максимальной загрузке в госпитале будут работать 160 врачей, 350 сотрудников среднего и 322 сотрудника младшего медицинского персонала.
© РИА Новости
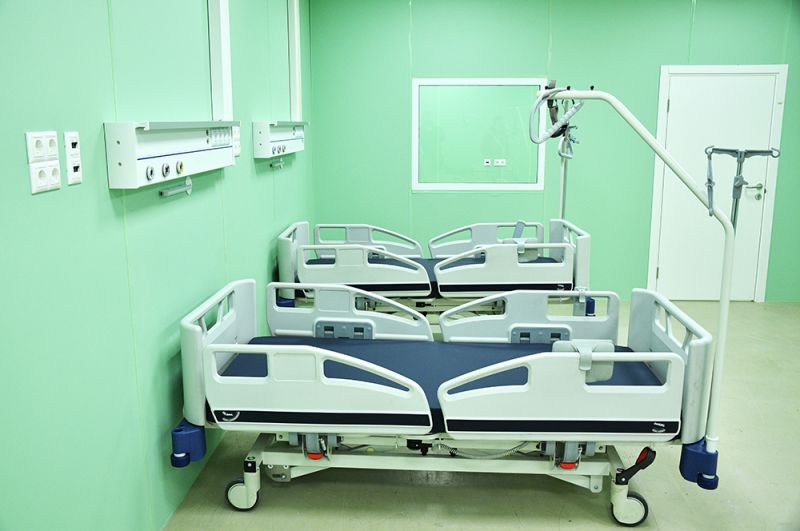
Палата во временном госпитале для пациентов с COVID-19 в павильоне №75 на ВДНХ.
© РИА Новости

Временный госпиталь для пациентов с COVID-19 в ледовом дворце «Крылатское».
© РИА Новости

Здание выставочного центра «Сокольники» в Москве, где идет строительство временного госпиталя для пациентов с COVID-19.
© РИА Новости

Временный госпиталь для пациентов с COVID-19 на территории выставочного центра «Сокольники».
© РИА Новости
Временные госпитали для больных COVID-19 в Москве

Временный госпиталь для пациентов с COVID-19 в павильоне №75 на ВДНХ. Также здесь будет функционировать временная лаборатория, где можно будет в сутки изучать полторы тысячи проб.
© РИА Новости


Временный госпиталь для пациентов с COVID-19 в павильоне №75 на ВДНХ. При максимальной загрузке в госпитале будут работать 160 врачей, 350 сотрудников среднего и 322 сотрудника младшего медицинского персонала.
© РИА Новости

Палата во временном госпитале для пациентов с COVID-19 в павильоне №75 на ВДНХ.
© РИА Новости

Временный госпиталь для пациентов с COVID-19 в ледовом дворце «Крылатское».
© РИА Новости

Здание выставочного центра «Сокольники» в Москве, где идет строительство временного госпиталя для пациентов с COVID-19.
© РИА Новости

Временный госпиталь для пациентов с COVID-19 на территории выставочного центра «Сокольники».
© РИА Новости
Источник