Хронический гнойный средний отит детей
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Воспалительный процесс в среднем ухе называют отитом. Маленькие дети переносят его очень болезненно, тем более, что они не могут рассказать родителям, где у них болит. Существует катаральная и гнойная форма заболевания, последняя является весьма опасной для здоровья малышей из-за большей вероятности рецидивов. Попробуем разобраться, чем же опасен гнойный отит у детей?
Код по МКБ-10
H66 Гнойный и неуточненнй средний отит
Эпидемиология
По оценкам, заболеваемость средним отитом во всем мире составляет 11% (709 миллионов случаев в год), и половина случаев приходится на детей в возрасте до 5 лет. [1] После введения гептавалентной пневмококковой конъюгатной вакцины в Соединенных Штатах в 2000 году национальные показатели распространенности госпитализации среди детей младше 21 года с острым средним отитом и его осложнениями снизились с 3,9 до 2,6 на 100 000 человек (р 2]
Причины гнойного отита у ребенка
Отит может развиться по ряду причин, среди которых самыми частыми бывают:
- переохлаждение, попадание холодной воды во время купания;
- заболевания придаточных пазух, носоглотки, приводящие к отеку слизистой оболочки среднего уха;
- осложнения тяжелых инфекционных заболеваний (гриппа, кори);
- аллергические реакции (гнойный встречается редко);
- травмы, повреждающие барабанную перепонку и способствующие попаданию инфекции.
Факторы риска
К факторам риска, способствующим развитию отита, относят снижение иммунитета, анатомические особенности, в том числе искривление перегородки носа, переутомление, недостаток витаминов, пасивное курение, высокий уровень колонизации носоглотки потенциально патогенными бактериями и недостаточная и недоступная медицинская помощь. [3]
Патогенез
Отит редко бывает первичным. Наиболее распространенным патогеном является Pseudomonas aeruginosa. [4], [5] Обычно кокки (стафилококки, пневмококки) и другие патогенные бактерии (Streptococcus pneumoniae, нетипируемые Haemophilus influenzae и Moraxella catarrhalis) [6], [7] проникают в среднее ухо из слизистой носа при вирусном или бактериальном ее воспалении (фарингиты, ларингиты, тонзиллиты, корь, скарлатина, грипп), реже в результате травмирования барабанной перепонки. Попадание инфекции происходит по слуховой трубе, соединяющей органы слуха с носоглоткой, при чихании, сморкании, кашле. Маленькие дети восприимчивы к гнойному среднему отиту из-за их более коротких и более горизонтальных евстахиевых труб, через которые патогенные микроорганизмы поднимаются от носоглотки до среднего уха. [8], [9]
Симптомы гнойного отита у ребенка
В раннем возрасте ребенка симптомы отита не всегда очевидны. Малыши обычно проявляют беспокойство, капризничают, плачут, но возле груди немного успокаиваются. Подозрение на отит возрастает, если при нажатии на хрящик возле слухового прохода ребенок начинает плакать сильнее, т.к. боль усиливается.
У детей, способных описать свое состояние, первые признаки выражаются в прострелах в уши, приступообразной боли, накатывающей волнами и отдающей в зубы, глаза, шею, головной боли. Также может снижаться слух, кружиться голова, тошнить, что связано с нарушениями вестибулярного аппарата, ухудшаться аппетит, появляться слабость, сонливость.
При гнойном отите у ребенка может подниматься температура, иногда она доходит до 40º, но случается, что заболевание среднего уха проходит и без температуры.
Распространенным явлением у ребенка является гнойный отит с перфорацией барабанной перепонки. Нагноение в ухе распространяется и на ее ткани, в конечном итоге они истончаются, нарушается их целостность. Перфорация бывает частичной или полной. Проявляется болью в ухе, ухудшением слуха. [10]
Стадии
В своем развитии гнойный отит проходит несколько стадий:
- доперфоративную, с характерной для нее болью, шумом в ушах, повышенной температурой, ознобом. При осмотре врач наблюдает покраснение барабанной перепонки;
- перфоративная – появляется отверстие в перепонке, из уха идут гнойные выделения, симптомы ослабевают, снижается температура, утихает болезненность;
- репаративная – гноя становится меньше, рубцуется отверстие, восстанавливается слух.
Формы
В зависимости от локализации воспаления, длительности течения заболевания у детей гнойный средний отит подразделяется на виды:
- острый гнойный отит – проявление инфекционного заболевания организма в среднем ухе с образованием гноя, длительность которого в среднем составляет 3 недели;
- хронический гнойный отит – чаще всего происходит после невылеченного острого и длится до трех месяцев, или же связан с гастроэзофагеальным рефлюксом – перманентным попаданием агрессивного содержания желудка в носоглотку; ВОЗ определяет хронический гнойный средний отит как «оторею через перфорированную барабанную перепонку, присутствующую не менее двух недель». [11]
- односторонний, затрагивающий одно ухо;
- двухсторонний – распространению инфекции на оба уха более всего подвержены грудные дети, а также маленькие до года. Это обусловлено строением слухового органа в этом возрасте: евстахиевая труба – канал, соединяющий среднее ухо с глоткой, широкая и короткая, располагается горизонтально относительно их. По ней инфекции легче проникать в среднее ухо, слизистая ткань которой к тому же очень рыхлая и восприимчива к патогенным микроорганизмам. К двум годам жизни слуховой аппарат развивается, а случаи двусторонних гнойных отитов сокращаются в 2 раза.
Осложнения и последствия
Последствия гнойного отита возможны при неправильном лечении или поздно начавшейся терапии. Эти факторы приводят к повреждению слухового нерва, косточек, что опасно тугоухостью или полной потерей слуха, кондуктивной или нейросенсорной тугоухости. [12] Это может повлиять на развитие языка и успеваемость ребенка. К более угрожающим осложнениям относятся менингит, мастоидит.
Диагностика гнойного отита у ребенка
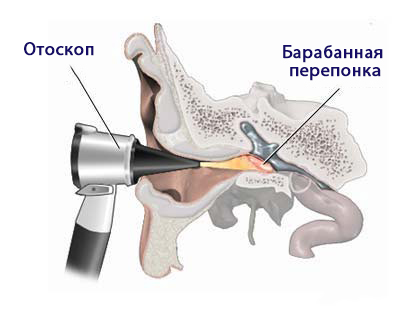
Кроме характерной для гнойного отита клинической картины его диагностика основывается на осмотре отоларингологом наружного слухового прохода, барабанной перепонки с помощью специальных инструментов (отоскопия). К другим инструментальным методам относится тимпанометрия, определяющая проходимость слуховой трубы, подвижность перепонки путем подачи разного давления воздуха на слуховой канал. [13]
Определение распространенности процесса и степень костной деструкции проводится с помощью рентгенографии, томографии височных костей. [14]
Общее состояние организма и влияние на него очага инфекции оценивается по результатам клинического анализа мочи и крови. Гнойные выделения их уха исследуются на бактериологическую флору для определения чувствительности к антибиотикам.
Дифференциальная диагностика
Гнойный отит, особенно хронический, дифференцируется с рядом патологий, при которых также образуется гной в ухе:
- бактериальный, грибковый мирингит;
- холеастеатома наружного слухового прохода;
- туберкулезный перфоративный средний отит;
- хемодектома.
Лечение гнойного отита у ребенка
Главная цель лечения гнойного отита у ребенка состоит в ликвидации очага инфекции, устранении боли, предупреждении осложнений, коррекции тугоухости, если такая возникла. Параллельно проводится терапия заболеваний носоглотки.
Медикаментозное лечение состоит в применении антибиотиков, местном лечении с помощью ушных капель.
Антимикробное лечение рекомендуется для всех детей младше двух лет, а также для детей старше двух лет, у которых температура выше 39 ° С; присутствуют признаки интоксикации, оталгии больше 48 часов; двустороннего среднего отита или отореи, имеют черепно-лицевые нарушения, с ослабленным иммунитетом. [15]
Назначить их прием при гнойном отите у детей может только врач после осмотра маленького пациента. Это могут быть таблетки внутрь или другая фармакологическая форма, а также капли в ухо. Показан длительный курс (минимально 7-10 дней) для накопления лекарства в проблемной области.
Лекарства
Из антибиотиков назначают цефалоспорины (цефиксим, цефтибутен), ампициллин, амоксициллин.
Цефиксим – порошок для приготовления суспензии. Флакон заливают кипяченой водой в объеме половины его содержания (30-35мл), закрывают крышкой и взбалтывают. Детям от полугода и до 12 лет (вес до 50кг) рекомендуемая доза составляет 8мл на кг массы тела. Принимать можно либо раз в сутки, либо делить на 2 раза с интервалом в 12 часов. После этого возраста объем лекарства составляет 400мг одноразово или по 200мг дважды в сутки.
Препарат способен вызывать такие побочные явления, как сухость во рту, спазмы кишечника, диарею, боль в животе, кожные реакции, головокружение. Противопоказан при повышенной чувствительности к антибиотикам этого ряда.
Амоксициллин – из группы пенициллинов, антибиотик широкого спектра действия в форме гранул, из которых готовится суспензия. Амоксициллин является препаратом выбора. Во флакон добавляется вода до отметки на нем и получается объем 100мл. Детям до 2 лет дают 125мл, что соответствует половине мерной ложки, от 2 до 5 лет – по 125-250мл, 5-10 лет – 250-500мл, старше 10 лет – 500мл трижды в день. Курс лечения длится до двух недель. Противопоказан при инфекционном мононуклеозе, лимфолейкозе, аллергии на компоненты лекарства. Из побочных эффектов возможна крапивница, зуд, тошнота, рвота, диарея, головная боль, бессонница.
Наряду с антибиотиками в составе комплексного лечения используются ушные капли, иногда врач ограничивается только ими. Это может быть отинум отипакс, сонопакс.
Отипакс – комбинированный препарат, оказывающий болеутоляющее и противовоспалительное действие. Капли применяются к детям, старше 1 месяца. Капают по 4 капли 2-3 раза в сутки. Максимальный курс лечения – 10 дней. При перфорации барабанной перепонки противопоказаны.
Диоксидин – ушные капли, эффективное антибактериальное средство для взрослых в форме жидкости в ампулах, но к детям оно не применяется ввиду его повышенной токсичности.
При высокой температуре тела принимают ибупрофен, парацетамол, ставят цефеконовые свечи.
Цефекон Д – суппозитории, жаропонижающее средство, имеет небольшое противовоспалительное свойство. Показано детям от 3 месяцев до 12 лет. Дозировка зависит от массы тела. Так, детям с весом 5-10кг (3-12 месяцев) рекомендуют 1 суппозиторий по 100мг, 11-16 кг (1-3 года) – 1-2 свечи по 100мг, 17-30кг (3-10 лет) – 1 шт. по 250мг, 31-35кг (10-12 лет) – 2 шт. по 250мг.
Побочные реакции возникают редко в виде высыпаний на теле, отека, боли в эпигастрии, тошноты, одышки, бронхоспазма.
Обеспокоенность по поводу ототоксичности при использовании аминогликозидов побудила Американскую академию отоларингологии не рекомендовать аминогликозиды для местного лечение воспаления среднего уха, когда доступны другие варианты с по крайней мере эквивалентной эффективностью. [16] Хинолоны имеют лучший профиль безопасности, чем другие препараты. [17], [18]
Витамины
Насыщение организма витаминами поможет быстро справиться с инфекцией. Кормящим мамам нужно позаботиться о полноценном питании, полезные вещества которого попадут с молоком к ребенку. Детям постарше включают в рацион много овощей и фруктов, содержащих витамин С, а также дают витаминно-минеральные комплексы (Мульти-Табс малыш, ВитаМишки immune плюс Облепиха, Супрадин Кидс Мишки и др.), повышающие иммунитет.
Физиотерапевтическое лечение
Физиотерапевтическое лечение также имеет место в терапии гнойного отита. Это может быть УВЧ, низкочастотное магнитное поле, [19] лекарственный электрофорез, ультрафиолетовое облучение.
Народное лечение
При гнойном отите полагаться на народные методы опасно, их применение обязательно нужно согласовывать с врачом. Для промывания уха используют отвары трав, обладающих противовоспалительным, антисептическим действием. Это может быть ромашка лекарственная, [20] шалфей, [21] календула.[22]
Для закапывания уха используют сок медвежьего лука, алоэ. В больное ухо ставят тампоны, смоченные в настойке прополиса. Согревающие компрессы при гнойном отите не применяются.
Фитотерапия в лечении среднего отита подверглась резкой критике со стороны многих врачей, поскольку предполагаемые противовоспалительные свойства не могли быть проверены или подтверждены in vitro. [23], [24]
Гомеопатия
Изучение эффектов гомеопатического лечения среднего отита скудно, а его качество ограничено. [25] Гомеопатия в данном случае не заменит антибактериальную, но поспособствует быстрейшему выздоровлению. Среди таких гомеопатических препаратов «Хамомилла, «Магнезия фосфорика», «Меркуриус», «Гепар сульфур», которые снимут сильную боль, пульсацию, шум в ушах. Дозировка определяется гомеопатом индивидуально, но общие рекомендации содержат такую схему: по 3 гранулы от 12-ой до 30-ой потенции каждые 4 часа до улучшения состояния.
Хирургическое лечение
Прогрессирование гнойного отита иногда приводит к необходимости выполнять прокол барабанной перепонки (парацентезу). Парацентез рекомендуется при диагностике перфорационных воспалений среднего уха у младенцев. [26] Другие хирургические вмешательства в экстренном случае осуществляются с целью удалить гнойные массы и поврежденные ткани. В отсроченном порядке прибегают к устранению возникших осложнений.
Профилактика
К профилактическим мерам относят укрепление защитных сил организма малыша, избегание переохлаждений, сбалансированность питания. Ребенка нужно научить правильно сморкаться, чтобы инфекции носоглотки не попадали в ухо: каждую ноздрю высмаркивать отдельно.
Прогноз
Прогноз заболевания благоприятный при своевременном и грамотном лечении. Иначе можно потерять слух и даже создать опасные ситуации для жизни.
Источник
Автор Предложить Статью На чтение 14 мин. Опубликовано 03.06.2015 11:30Обновлено 21.11.2016 19:40
 Особенности хронического гнойного среднего отита у детей, его диагностика
Особенности хронического гнойного среднего отита у детей, его диагностикаХронический гнойный средний отит может протекать в двух вариантах. В первом случае имеет место сухая перфорация барабанной перепонки и стойкое снижение слуха. И лишь при обострении появляются выделения из уха, сопровождающиеся повышением температуры, болью в ухе, признаками общей интоксикации. При втором варианте у детей при хорошем общем состоянии постоянно имеются гнойные или слизистые выделения из уха, которые при обострении усиливаются и сопровождаются, как и в первом случае, общими симптомами интоксикации.
Жалобы, как правило, не имеют каких-либо существенных особенностей у детей, страдающих различными формами хронического гнойного среднего отита (ХГСО).
По наблюдениям И.П. Енина (2004) при мезотимпаните дети жалуются, как правило, на выделения из уха, снижение слуха и шум в пораженном ухе. Ф.В. Семенов и соавт. (2004) провели анализ 702 историй болезни детей до 14 лет с ХГСО. Авторы отмечают, что дети чаще всего предъявляли жалобы на наличие отделяемого из уха и снижение слуха. Так, 94% больных с эпитимпанитом отмечали выделения из уха, 76% — снижение слуха. При мезотимпаните 84% детей предъявляли жалобы на наличие отореи и 63% — на сниженный слух. Другие жалобы, такие как боль в ухе, головная боль, головокружение, повышение температуры тела встречались значительно реже. Последние могут свидетельствовать о развитии осложнений.
И. Тодоров (1993), наблюдая 110 детей с эпитимпанитом с холестеатомой, отметил наиболее частые симптомы этого заболевания — оторея регистрировалась у 93,6% обследованных, при этом у 53% она была постоянной, несмотря на проводимое лечение. Снижение слуха наблюдалось у детей значительно реже, чем у взрослых (в 62,7% случаев), и отмечалось, прежде всего, у детей старшего возраста. Так, из 69 ребят, предъявлявших жалобы на снижение слуха, только 12 были моложе 10 лет. Оталгия наблюдалась у 31,8%, при этом из 35 обследованных 12 были моложе 10 лет.
Е.А. Якушкин и соавт. (1991) отмечают, что, как правило, эпитимпаниты с холестеатомой у детей развиваются бессимптомно, выделения в начальном периоде заболевания зачастую отсутствуют. Жалобы и клиническая симптоматика возникают лишь при обострении процесса или при возникновении внутричерепных осложнений.
По данным Б.В. Шеврыгина (1996) при хроническом гнойном эпитимпаните дети обычно не отмечают шум в ушах. Головная боль, головокружение тошнота и рвота, как правило, свидетельствуют об уже развившемся осложнении.
У детей младшего возраста анамнез собирается со слов родителей, дети постарше могут самостоятельно отвечать на вопросы, которые связаны с их жалобами или клиническими проявлениями заболевания. При сборе анамнеза важны сведения о предшествующих инфекционных заболеваниях. По данным М.Р. Богомильского (2002) эпитимпанит чаще возникает после скарлатины, дифтерии или кори, а также после гриппа. Имеет значение и факт перенесенного острого гнойного среднего отита. Б.В. Шеврыгин (1996) указывает, что при эпитимпаните не всегда в анамнезе отмечается острый средний отит, и зачастую родственники не подозревают о наличии у ребенка ушной патологии.
Также большое значение имеют длительность заболевания, частота и упорство рецидивов, насколько часто возникают обострения и какими клиническими симптомами они сопровождаются (повышение температуры, головная боль, нарушение статики, боли в ухе, общие симптомы интоксикации, характер и количество отделяемого).
Оториноларинголог должен обратить внимание и на данные предыдущих обследований (аудиограммы, анализ мазков на флору и её чувствительность к антибактериальным препаратам, а также (если имеются) результаты обычного рентгенологического и КТ исследований височной кости). Имеют значение и наличие данных об эффективности предыдущего лечения (какие препараты использовались, длительность ремиссии).
Особенностью хронического среднего отита у детей является взаимосвязь клинической картины заболевания с возрастом — в раннем возрасте обострения проявляются ярким манифестирующим характером с выраженной общей симптоматикой, в старшем — преимущественно локальными симптомами.
Мезотимпанит характеризуется медленным, относительно благоприятным течением с преимущественным поражением слизистой оболочки барабанной полости, ее среднего и нижнего этажей. И.П. Енин и соавт. (2004) отмечают, что мезотимпанит, считающийся долгое время относительно доброкачественным, в настоящее время требует особого внимания, так как все чаще появляются сведения о том, что патологический процесс может распространяться не только на слизистую оболочку, но и в костную ткань, особенно в аттико-антральной области. Перфорация барабанной перепонки располагается в натянутой части барабанной перепонки и носит название ободковой или центральной. Выделения из уха слизистые, чаще довольно обильные, но не имеющие запаха, при этом вне обострения явления, характерные для воспаления, могут и не наблюдаться. Слух понижен по типу нарушения звукопроведения.
Эпитимпаиит характеризуется более тяжелым течением и представляет собой недоброкачественную форму заболевания. Процесс локализуется в верхнем этаже барабанной полости (аттике), хотя нередко захватывает средний и нижний отделы. Поражается не только слизистая оболочка, но и костные стенки барабанной полости, слуховые косточки. Перфорация находится в ненатянутой части барабанной перепонки и, как правило, носит краевой характер, отделяемое в барабанной полости густое, гнойное, с резким неприятным запахом из-за имеющегося при этом остеомиелита. Остеомиелитический процесс при эпитимпаните часто сопровождается развитием грануляций. Грануляции могут выпячиваться через перфорационное отверстие в наружный слуховой проход и приобретать вид полипа. Полипы уха также могут образовываться и при мезотимпаните, но гораздо реже -вследствие раздражения гноем слизистой оболочки барабанной полости.
Одной из наиболее неблагоприятных форм ХГСО является его сочетание с холестеатомой. Она может формироваться как при эиитимпаните, так и при мезотимпаните. Но, если при эпитимпаните она встречается примерно у 30% детей, то при мезотимпаните — достаточно редко (примерно в 3-5% наблюдений).
Характерной чертой холестеатомы является способность разрушать костную ткань. При отсутствии своевременного и адекватного лечения процесс может привести к стойкому снижению слуха (за счет разрушения цепи слуховых косточек), развитию паралича лицевого нерва, лабиринтиту, внутричерепным осложнениям.
Многие авторы указывают, что в большинстве случаев холестеатома у детей протекает быстрее и агрессивнее, чем у взрослых. Это приводит к обширным поражениям на ранних стадиях заболевания. Согласно данным D. Lim, Т. De Maria (1982) и Р. Gormley (1986), эрозивная активность холестеатомы обусловлена многими факторами. Основой костного кариеса является инфекционно-воспалительный процесс. При этом степень деструкции кости при холестеатоме гораздо выше, нежели при обычном ХГСО, что является результатом сложных биохимических процессов взаимодействия периматрикса и матрикса холестеатомы с подлежащей костью.
Упорная оторея, не поддающаяся консервативному лечению, является одним из важных анамнестических признаков, указывающих на наличие холестеатомы.
При отоскопии визуализируется краевая перфорация в расслабленной части барабанной перепонки, из которой выделяется зловонный гной с примесью чешуек эпидермиса необычной консистенции. При этом в отличие от других форм ХГСО, при которых дети обычно указывают на снижение слуха и гноетечение, при холестеатоме пациенты могут отмечать «заложенность» уха, чувство «переливания чего-то» (или «переполнения») в ухе, «мокнутие» в слуховом проходе, тяжесть в голове, головную боль и боль в теменно-височной области.
Интересные данные приводит Д.И. Тарасов (1969). Он обследовал 362 детей с врожденной расщелиной неба. Заболеваемость ХГСО у детей с данной патологией в 8 раз выше, чем у обычных детей. Одной из основных особенностей ХГСО было его вялое течение. У большинства детей отделяемое из уха носило слизистый или слизисто-гнойный характер. Полипов или грануляций, исходящих из слизистой оболочки барабанной полости, ни в одном случае не наблюдалось. Перфорация барабанной перепонки была, как правило, центральной и лишь в одном случае — краевой. Даже в период обострения отсутствовала яркая гиперемия барабанной перепонки и слизистой оболочки.
Все полученные данные в ходе сбора анамнеза вкупе с клинической картиной, данными аудиологического, рентгенологического, микробиологического и отоскопического методов исследования позволяют поставить правильный диагноз, оценить тяжесть заболевания, а также наилучшим образом подобрать вид лечения.
Ценным диагностическим методом является рентгенография височных костей в двух проекциях — по Шюллеру и Майеру.
При холестеатоме на фоне склероза сосцевидного отростка можно определить образование патологической полости в виде четкого просветления с неровными краями. Учитывая возможность развития кариозного процесса, этот метод можно использовать и у больных мезотимпанитом.
При мезотимпаните диагностируется склерозирование височных костей, при эпитимпаните — склерозирование в сочетании с участками разрежения и деструкции в аттикоантральной области.
В.Н. Лазарев и соавт. (2003) обследовали 46 детей с ХГСО в возрасте от 7 до 14,5 лет. У 22 детей был мезотимпанит, у 16 — эпимезотимпанит, у 8 -эпитимпанит. У 19 из 22 детей с хроническим гнойным мезотимпанитом при рентгенографии по Шюллеру и Майеру выявлялись снижение пневматизации периантральных клеток и у 3 — деструктивные костные изменения. При этом у 6 больных с эпитимпанитом и у 10 с эпимезотимпанитом определялось.снижение пневматизации периантральных клеток, тогда как у 2 детей с эпитимпанитом и у 6 с эпимезотимпанитом выявлялись различной степени деструктивные костные изменения.
И. Тодоров (1993) подчеркивает, что рентгенологическое исследование у детей не всегда дает убедительные данные о наличии холестеатомы, поэтому не является решающим в постановке диагноза. В своей работе автор указывает, что рентгенография височных костей по Шюллеру способствует диагностике холестеатомы в 44% наблюдений.
Н.Л. Пинегина и соавт. (1969) обследовали 160 детей в возрасте до 14 лет на предмет соответствия клинических и рентгенологических признаков при холестеатоме. В результате проведенного исследования авторы пришли к выводу, что наиболее точная рентгенологическая, диагностика отмечена при холестеатоме аттика, антрума и сосцевидного отростка, а деструкция кости задней и средней черепной ямок не всегда может быть обнаружена при рентгенологическом исследовании.
Д.И. Тарасов и соавт. (1969) при рентгенологическом исследовании детей с врожденными расщелинами неба и ХГСО обнаружили у большинства из них умеренный склероз с частичным или полным отсутствием клеточной системы сосцевидных отростков. Лишь у одного ребенка регистрировался деструктивный процесс в аттико-антральной области.
Компьютерная томография (КТ) височных костей в последнее время приобретает все большее значение и вытесняет рентгенографию при диагностике различных заболеваний. При ХГСО этот метод позволяет с высокой точностью установить не только объем деструктивных изменений височной кости, но и оценить состояние слуховых косточек, слуховой трубы, выявить распространение процесса в полость черепа.
Однако в связи со значительной стоимостью оборудования для КТ и самого исследования, этот метод, к сожалению, применяется реже, чем традиционная рентгенография височных костей.
При воспалительных процессах в ухе КТ позволяет выявить изменения слуховых косточек; видны даже утолщения складок слизистой оболочки барабанной полости, что существенно для определения сообщаемости верхнего и среднего отделов барабанной полости. Иногда даже при КТ очень трудно определить размеры и распространенность холестеатомы, так как этому могут мешать значительный отек слизистой оболочки барабанной полости и антрума и наличие грануляций.
При количественном определении плотности изображения холестеатомы установлено, что ненагноившаяся холестеатома характеризуется низкой плотностью, что связано с наличием кристалла холестерина в спущенном эпидермисе, а нагноившаяся — более высокой. Не вызывает сомнения возможность диагностики при КТ таких характерных для холестеатомы костных изменений, как деструкция стенок пещеры, наружной стенки надбарабанного пространства, слуховых косточек (и их дислокации), крыши барабанной полости.
Также большое значение КТ имеет для изучения изменений в полостях после хирургического вмешательства. Данный метод открывает новые перспективы в диагностике рецидивов резидуальной и рецидивирующей холестеатомы.
Е.И. Зеликович (2004) методом КТ обследовала 38 пациентов с ХГСО (в группу больных входили как взрослые, так и дети), что позволило автору выделить КТ-признаки хронического гнойного нехолестеатомного среднего отита. К ним относятся склеротические изменения костной ткани сосцевидного отростка (82,7%), нарушение пневматизации полостей среднего уха, в том числе барабанной полости (80,7%) за счет наличия патологического субстрата, деструктивные изменения слуховых косточек (50%), кариозные изменения стенок полостей среднего уха (21%).
В другой своей работе Е.И. Зеликович (2004) выделяет КТ-признаки ХГСО с холестеатомой. К ним относятся: деформация аттика за счет разрушения латеральной стенки мягкотканным образованием, расширение входа в антрум, наличие в антромастоидальной области полости со склерозированными стенками, кариозные изменения слуховых косточек, смещение (дислокация) цепи косточек, кариозные изменения стенок полостей среднего уха, включая крышу и лабиринтную стенку барабанной полости, что позволяет диагностировать фистулу лабиринта и внутричерепные осложнения холестеатомы.
Несомненно, при внутричерепных отогенных осложнениях КТ имеет первостепенную роль, так как позволяет с высокой точностью установить объем деструктивных, изменений височной: кости, определить локализацию процесса в полости черепа, а также вид и объем хирургического вмешательства. В.Ф. Воронкин (1991) в своей работе указывает на огромный вклад компьютерной томографии в диагностику внутричерепных осложнений, так как этот метод позволяет определить не только топику поражения, но и, например, в случае множественных абсцессов головного мозга, определить их количество.
Известно, что снижение слуха является одним из основных симптомов ХГСО, поэтому исследование слуха является обязательным, так как дает возможность оценить степень нарушения слуховой функции, а при планируемом хирургическом вмешательстве выбрать тактику операции.
Исследование функции вестибулярного анализатора выполняется гораздо реже, но, несомненно, имеет большое диагностическое значение, особенно при тимпаногенных лабиринтитах. При этом возбудимость лабиринта может быть как повышенной, так и пониженной, причем гипорефлексия лабиринта сочетается с нейросенсорной тугоухостью.
В литературе встречается крайне мало сведений о проведении обследования для выявления состояния функции вестибулярного аппарата у больных детей с ХГСО. Вероятно, это связано с тем, что выраженные вестибулярные нарушения наблюдаются, как правило, при осложненных формах заболеваниях, и состояние больного при этом зачастую не позволяет применять данные методы обследования.
В.Н. Лазарев и соавт. (2003) при аудиологическом обследовании 22 детей с мезотимпанитом у 19 регистрировали кондуктивную форму тугоухости, у 3 -смешанную. Из 8 больных детей с эпитимпанитом смешанная тугоухость отмечалась у 2, а кондуктивная — у 6. При обследовании 16 детей с эпимезотимпанитом у 10 пациентов регистрировалась кондуктивная тугоухость, а у 6 — смешанная.
И. Тодоров (1993) при аудиологическом- исследовании у 110 детей с холестеатомой в основном-регистрировал кондуктивную-форму тугоухости. У 61% больных снижение слуха составило в среднем 31-50 дБ для частот 500, 1000 и 2000 Гц. Нейросенсорная тугоухость или полная потеря слуха были выявлены у 8,6% обследованных.
Ф.В. Семенов и соавт. (2004) констатировали нейросенсорный компонент тугоухости у 3,8% больных детей с эпитимпанитом и у 2,3% — с мезотимпанитом.
В.П. Гамов и соавт. (1968) проводили исследование слуха у детей с ХГСО с холестеатомой. Легкая степень поражения слуховой функции (костно-воздушный интервал 10-20 дБ) выявлена у 16 из 95 больных детей; средняя степень с равномерным повышением слуховых порогов до 30-40 дБ — у 31 ребенка; у 48 детей была резкая степень тугоухости с костно-воздушный интервалом, равном 50-60 дБ. Приведенные данные показывают, что у большинства детей отмечалась значительная степень тугоухости (у 79 из 95 обследованных). Характер нарушения слуха у большинства был кондуктивным (у 77 из 95), у 18 имелась смешанная форма тугоухости.
Таким образом, при ХГСО у детей в большинстве случаев отмечается кондуктивная форма тугоухости, гораздо реже — смешанная. В основном имеет место значительная степень тугоухости.
При мезотимпаните барабанная перепонка в большей своей части сохранена, но имеет центральную (ободковую) перфорацию, размеры и форма которой могут в значительной степени варьировать. Чаще перфорация располагается в задне-нижнем или в передне-нижнем квадранте. Края ее могут быть омозолелыми. В пределах сохранившейся части барабанная перепонка представляется бледной, с плохо выраженными опознавательными пунктами, или — с инъекцией сосудов той или иной степени в зависимости от стадии процесса.
При обострении в наружном слуховом проходе определяется большое количество гнойного или слизистого отделяемого, как правило, не имеющего запаха. Иногда образуются грануляции и полипы, часто пролабирующие в слуховой проход.
При эпитимпаните отоскопическая картина также весьма разнообразна. В одних случаях барабанная перепонка может казаться практически неизмененной, но при внимательном осмотре обнаруживается незначительная краевая перфорация, из которой просачивается небольшое количество гнойного отделяемого. При скудной экссудации перфорация может быть прикрыта корочкой, что затрудняет диагностику.
В других случаях краевая перфорация представляется в виде отверстия больших размеров. Слизистая оболочка барабанной полости отвечает на остеит развитием грануляций. Они могут в большей или меньшей степени выстоять через отверстие в барабанной перепонке, кровоточить, иметь вид полипов. При эпитимпаните обильного гнойного отделяемого может и не быть, и лишь при обострении можно выявить умеренное количество слизисто-гнойного или геморрагического отделяемого. Как правило, отделяемое имеет неприятный (ихорозный) запах вследствие остеомиелита.
Эпимезотимпанит, как правило, сочетает в себе признаки эпи- и мезотимианитов. При этом тактика лечения в таких случаях ничем не отличается от той, которая применяется при эпитимпаните.
В.Н. Лазарев и соавт. (2003) при обследовании детей с различными формами ХГСО указывают, что при мезотимпаните перфорация локализовалась в натянутой части барабанной перепонки и примерно у половины больных имелось утолщение слизистой оболочки барабанной полости в сочетании с мелкими грануляциями. Определялось периодическое отделение слизи из больного уха, в основном — с примесью гноя. При эпитимпаните и эпимезотимпаните перфорация локализовалась в передне-верхнем или в задне-верхнем квадрантах. Выделения из уха были постоянными с неприятным запахом.
Источник
