Хламидийная пневмония у новорожденных симптомы

Редактор
Дарья Тютюнник
Врач, судебно-медицинский эксперт
Хламидийная пневмония у детей и взрослых является патологией, спровоцированной микроорганизмами Chlamydia, которые считаются внутриклеточными паразитами.
Это заболевание представляет риск для здоровья малыша, так как серьёзно воздействует на важные органы и вызывает тяжёлые осложнения. Лечение осложняется тем, что бактерии локализуются и внутри, и снаружи клеток.
Призываем вас не заниматься самолечением и обращаться к врачу своевременно! Пожалуйста, не используйте описанные схемы лечения без консультации с врачом – это опасно для здоровья!
Что это за болезнь?
Для хламидийной пневмонии характерно медленное развитие. Эта инфекция на первой стадии почти не сопровождается симптомами. Но со временем хламидийная инфекция начинает поражать ткани лёгких, и заболевание принимает серьёзный оборот.
Видов хламидийных паразитов масса и каждый может вызвать хламидийную пневмонию. Но особую опасность, особенно для здоровья детей, представляют только три паразита. К ним относятся:
- Chlamydophila pneumoniae ‒ наличие этих бактерии чаще всего вызывает заболевание.
- Chlamydophila psittaci ‒ присутствие такой разновидности бактерий считается причиной развития орнитоза. Целью поражения являются лёгкие.
- Chlamydophila trachomatis ‒ эти микроорганизмы опасны развитием трахомы и хламидиоза. Бактерии провоцирует развитие пневмонии у новорожденных и во время беременности.

Проникновение бактерии внутрь клетки и размножение
Почти 25% случаев хламидийной пневмонии регистрируется у детей. Но, несмотря на ежегодное диагностирование, цикличность вспышек этого заболевания происходит каждые 4 года.
Хламидия пневмония поражает дыхательные органы, поэтому развивается атипичное воспаление лёгких. Эта болезнь проявляется обычно с 6 месяцев и вероятность заражения присутствует до подросткового возраста.
Причины
Дети очень уязвимы к инфекционным заболеваниям, которые появляются чаще, чем у взрослых. Это объясняется ещё неокрепшим организмом, который не успел выработать антитела к разным болезням.
 К основным факторам развития хламидийной пневмонии относят:
К основным факторам развития хламидийной пневмонии относят:
- Слабый иммунитет. Он часто становится главным фактором проявления этой патологии. Поэтому рацион ребёнка должен быть богат полезными компонентами. Необходимо потреблять продукты с большим содержанием витаминов.
- Контакт с больным человеком. Это провоцирует всплеск инфекции. Заболевание опасно тем, что передаётся воздушно-капельным путём. Общение с инфицированным человеком следует прекратить на весь период лечения, до его полного выздоровления.
- Заражение в больнице. Такая ситуация может произойти, если ребёнок лечится от иной инфекционной болезни. Передвижение малыша в стенах больницы нужно строго ограничить.
- Внутриутробное заражение. Такое возможно, если в период беременности у женщины присутствовали хламидии. Эти бактерии вызывают очень негативные последствия. Иногда ребёнок рождается уже с такой пневмонией. На это влияет срок беременности, а также индивидуальные особенности организма женщины.
В процессе дыхания через носовые ходы бактерии попадают на слизистую, а затем и в легкие и при сниженном иммунитете способны быстро размножаться, что и приводит к развитию пневмонии.
Развитие
Хламидийная пневмония возникает из-за инфицирования разными видами хламидий дыхательных путей, о которых мы написали выше. Является одной из разновидностей пневмонии, но с более серьёзными последствиями. Бактерии внедряются в лёгкие, разрушая их. Из-за слабости иммунной системы, дети очень восприимчивы к этому заболеванию.
Последовательность развития данного вида пневмонии:
- На первом этапе заболевания типичные симптомы почти не выражены. У ребёнка присутствует общее недомогание. Это состояние редко связывают с наличием хламидий.
- Затем скрытое течение проявляется симптомами: возникает интоксикация на фоне размножения бактерий. В этот период воспаляется гортань, а в мокроте появляется гной. Состояние напоминает ангину.
- На протяжении 3 недель проявление симптомов начинает усиливаться. Кашель становится сильным и сухим. Температура превышает 38 градусов. С инфицированием дыхательных путей хронические заболевания (если есть) активизируются.
- Отсутствие лечения приведёт к тяжёлым последствиям. От сильной интоксикации могут пострадать внутренние органы.
Важно! Неадекватное лечение хламидийной инфекции в лёгких нередко заканчивается летальным исходом.
Симптомы
В зависимости от этапа развития у ребенка “хламидии пневмонии”, проявление симптомов меняется. На первой стадии сложно определить, что происходит с ребёнком. Симптомы схожи с бронхитом, ОРЗ и трахеитом. Это нередко является причиной неправильного диагноза.
Но есть и типичные признаки такой пневмонии:
- появление сыпи на кожном покрове;
- болевые ощущения в суставах;
- нарушается нормальное функционирование ЖКТ;
- неврологические проявления.
Эти симптомы могут проявляться не только постепенно, но и ярко выражено.
 Существуют признаки, по которым можно самостоятельно поставить приблизительный диагноз этой патологии:
Существуют признаки, по которым можно самостоятельно поставить приблизительный диагноз этой патологии:
- Ребёнок становится нервным и очень плаксивым. Это объясняется проявлением инфекции. Ребёнок уже чувствует какие-то изменения своего состояния. Но бывает иная ситуация: малыш странно пассивен, ему всё время хочется спать.
- Резко снижается аппетит, хотя этот симптом не определяющий, нередко его могут вызвать и другие заболевания. Кстати, когда прорезываются зубы, велик риск инфицирования. В этот период требуется повышенное внимание к ребёнку.
- Повышается температура до 37,7 градусов, которая может долго держаться. Длительность свидетельствует о негативном воздействии хламидий. Такая температура опасности не представляет и сбивать её лекарствами нет необходимости.
- Иногда возникает озноб, сопровождающийся слабостью. Он сам не пройдёт, придётся прибегать к помощи лекарственных препаратов.
- Возникает интенсивный кашель, постепенно усиливающийся. Особенно сильные приступы наблюдаются вечером.

Педиатр, врач высшей категории
Задать вопрос
Бывают случаи бессимптомного течения заболевания – больной и не подозревает о наличии паразита, который длительное время поражает лёгочную ткань. Заподозрить такой вид пневмонии возможно по сухому приступообразному кашлю с отсутствием иных симптомов.
Проявление симптомов индивидуально для каждого этапа болезни. Если признаки хламидийной пневмонии неоднозначны, то это грозит серьёзными осложнениями. Поэтому следует немедленно показать ребёнка врачу при появлении вышеприведённых симптомов.
Лечение
Терапию начинают препаратами, укрепляющими иммунитет и уничтожающими бактерии в лёгких. Прибегать к средствам, устраняющим кашель, запрещается. Инфекция вызывает скопление мокроты в лёгких, которая обязана выводиться естественным путём. Если кашель блокировать лекарствами, то интоксикация организма значительно возрастёт.
Для терапии хламидийной пневмонии применяют антибиотики, способные подавить размножение хламидий. Нужно предотвратить проникновение бактерий в кровь, иначе могут развиться серьёзные осложнения.
Хламидии обладают способностью проникать в здоровые клетки. Многие средства бессильны против этой инфекции. Выбирать лекарство для лечения детей следует с особой осторожностью. Любой медикамент опасен для ребёнка, так как иммунитет ещё плохо противостоит бактериям.
Обычно рекомендуют следующие группы лекарственных средств:
- Макролиды. Их выбирают чаще всего, так как набор побочных эффектов минимален. Они успешно борются с хламидиями и имеют минимум побочных действий.
- Тетрациклины.
- Фторхинолоны.
Назначать препарат должен только врач, иначе можно ситуацию усугубить. В лечении маленьких пациентов необходимо использовать антибиотик, обладающий широким спектром воздействия.
Важно! Лечение проводится только под контролем врача. Самолечение категорически запрещено без консультации у специалиста.
Терапия хламидийной пневмонии занимает длительное время, примерно около месяца. Даже при исчезновении симптомов лечение продолжают. Это позволяет добиться полного уничтожения инфекций.
При тяжёлой интоксикации требуются срочные меры и помещение больного в стационар. Помогает капельное введение необходимых препаратов в вену. Эти мероприятия быстро снимают жар и нормализуют водный баланс. Применение капельницы улучшает состояние ребёнка уже через час. Таблетками такого эффекта не добиться.
Профилактика
Предотвратить такую патологию у детей можно, если соблюдать простые правила:
- Исключить общение малыша с людьми, у которых диагностирована хламидийная пневмония. Контакты не рекомендуются даже с родным человеком.
- Необходимо приучить ребёнка к соблюдению личной гигиены. Хламидии обычно проникают бытовым путём.
- Следует предпринять максимальные меры по укреплению иммунитета ребёнка. Это обеспечит защиту от всех видов инфекций.
Целью профилактики является снижение риска заражения. Предотвращение болезни позволит сэкономить силы и деньги на лечение.
Справочные материалы (скачать)
Кликните по нужному документу для скачивания:
Заключение
Если внимательно следить за здоровьем малыша, то даже проявившаяся болезнь легко поддаётся лечению, не оставляя негативных последствий.
Источник
Классические простудные симптомы зачастую бывают предвестниками более серьезного заболевания, возбудителем которого выступает хламидия пневмония. Хламидии – грамотрицательные бактерии, паразитируют внутриклеточно. Заражение происходит воздушно-капельным путём или контактно-бытовым — от контакта с носителем инфекции.
В наибольшей степени инфицированию подвержены дети и подростки, так как у детей иммунная система еще не сформирована, а в подростковом возрасте происходит перестройка иммунитета. Хламидии в легких вызывают у взрослых и детей различные заболевания: атипичные формы пневмоний, хронический бронхит, фарингит и другие.
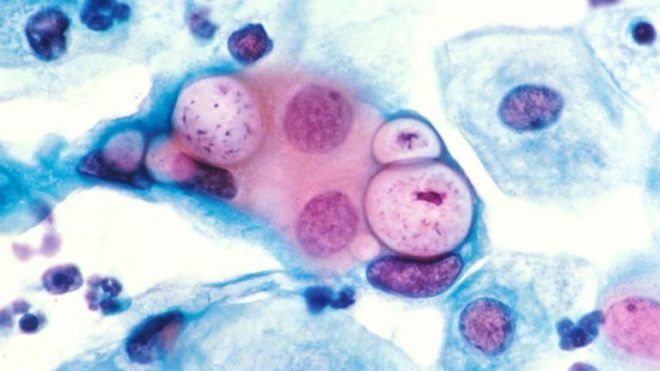
Причины болезни
Из многочисленного семейства Chlamydiaceae практический интерес для пульмонологии в отношении этиологии имеют только три вида хламидий:
- Chlamydophila pneumonia.
- Chlamydophila psittaci.
- Chlamydophila trachomatis.
Наиболее частой причиной легочных хламидиозов у пациентов любого возраста служит хламидия пневмония. Ch. psittaci вызывает пситтакоз (орнитоз), который может протекать в виде тяжелой формы интерстициальной пневмонии. Ch. trachomatis способна протекать как трахома, мочеполовой хламидиоз, венерическая лимфогранулема или пневмохламидиоз у детей до шести месяцев.
В организме человека хламидии могут находиться в одной из двух форм – элементарные или ретикулярные тельца. При попадании в легкие элементарные тельца вызывают клеточный эндоцитоз для проникновения внутрь клетки и преобразуются в следующую форму – ретикулярные тельца. Они обладают метаболической активностью, делятся внутри клетки. Через 48 часов после начала процесса деления ретикулярные тельца снова преобразуются в элементарные тельца, которые вызывают разрыв клеточной стенки и выходят во внеклеточное пространство. После этого цикл повторяется вновь.
Легочной хламидиоз, в отличие от других респираторных заболеваний, не имеет сезонного характера. Болезнь протекает довольно быстро, всего от 2 до 4 недель длится инкубационный период, за это время больной является источником инфицирования.
Симптоматика болезни
Очень трудно вовремя диагностировать пневмохламидиоз, потому что у заболевания нет специфических симптомов. Начинается болезнь в виде обычной простуды – кашель, лихорадка, общая слабость. После появляются основные характерные для данной болезни симптомы:
- сухой кашель переходит во влажный, иногда с выделением гнойной мокроты;
- лихорадка сменяется ознобом и наоборот;
- дыхание затруднено, сильная одышка, появляется осиплость голоса;
- возможны случаи тошноты и рвоты.

Хламидийная пневмония может вызвать лихорадку
Симптомы у взрослых
Наиболее часто у взрослых болезнь начинается с обычного насморка, потому что слизистая оболочка полости носа первой поражается при легочном хламидиозе. Постепенно присоединяются и другие симптомы:
- сухой кашель;
- общая слабость;
- периодическая головная боль.
Через 10–14 дней начинается лихорадка, температура повышается до 38–39 0C, после этого процесс осложняется развитием воспаления легких.
Симптомы у детей
Хламидиоз у детей выражается в виде острой формы, имея свои отличительные признаки. В начале болезни симптомы хламидиоза легких ошибочно принимают за другие заболевания дыхательных путей (трахеит, бронхит, ОРВИ, фарингит, ринит). Но ключевыми симптомами поражения респираторной системы хламидиями пневмония является сильный сухой кашель и субфебрильная температура 37–37,50C, которую трудно сбить. Проявляются другие признаки:
- затрудненное дыхание;
- сыпь на коже;
- боли в суставах;
- озноб;
- общая слабость;
- интоксикация.
Диагностические методы
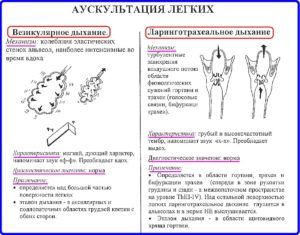 Трудность при установке этиологического диагноза заключается в том, что хламидийная пневмония, в отличие от бактериальной пневмонии, лишена отчетливых диагностических признаков при физикальном или дополнительных методах обследования. Поэтому пульмонологам и терапевтам приходится тщательнее относиться к сбору анамнеза, особенностям клинической картины и подтверждать свои подозрения специальными лабораторными исследованиями (ИФА, МИФ, ПЦР и другие).
Трудность при установке этиологического диагноза заключается в том, что хламидийная пневмония, в отличие от бактериальной пневмонии, лишена отчетливых диагностических признаков при физикальном или дополнительных методах обследования. Поэтому пульмонологам и терапевтам приходится тщательнее относиться к сбору анамнеза, особенностям клинической картины и подтверждать свои подозрения специальными лабораторными исследованиями (ИФА, МИФ, ПЦР и другие).
При аускультации выслушивают различные типы дыхания (жесткое, бронхиальное или ослабленное везикулярное). В разгар болезни хрипы чаще влажные или крепитирующие. При перкуссии — притупление перкуторного звука. Во время пальпации определяют увеличение подмышечных лимфатических узлов.
При рентгенографии легких выявляют типичные для пневмонии поражения, изменения несут различный характер (очаговая, сегментарная или долевая инфильтрация), присутствуют интерстициальные изменения паренхимы легких.
Клинические исследования

ИФА для диагностики пневмонии
Чтобы врач поставил окончательный и достоверный диагноз, необходимо провести специальные лабораторные исследования. Наибольшей чувствительностью для определения возбудителя болезни является культуральный метод с определением чистой культуры, но из-за большой продолжительности его проведения в практической деятельности проводят серологические исследования. Стандартом выявления хламидии служат ИФА и МИФ.
Иммуноферментный анализ крови – наиболее эффективный способ диагностики, который даёт положительный результат еще на начальном этапе заболевания. Он основывается на повышении титра специфических антител IgM, IgG, IgA более чем 1:16, 1:512 и 1:256 соответственно.
Реакция микроиммунофлюоресценции (МИФ) следит за повышением титра антител IgG по отношению к IgA в 4 раза и более.
Полимеразная цепная реакция (ПЦР) позволяет точно определить ДНК возбудителя инфекции, но этот анализ не способен отличить активную инфекцию от скрытой (персистирующей).
Дифференциальную диагностику хламидийной пневмонии нужно проводить с гриппом, пневмонией другой этиологии (вирусная, микоплазменная, легионеллезная, грибковая, атипичная), коклюшем.

Лечение пневмонии
Назначение эффективной терапии при легочном хламидиозе является довольно трудной задачей. Это связано с тем, что хламидия пневмония находится в организме сразу в двух формах: внеклеточной и внутриклеточной. Поэтому воздействовать необходимо одновременно на обе формы. Воспалительный процесс протекает с угнетением иммунной защиты, нужно обеспечить коррекцию иммунного ответа.
Для эрадикации хламидии пневмонии есть признанные антимикробные препараты групп макролидов, тетрациклинов и фторхинолонов. Среди этих препаратов наиболее предпочтительными считают макролиды, потому что их применяют для лечения новорожденных, детей и беременных. Препараты из этой группы, которые рекомендуют использовать:
Среди фторхинолонов с пневмонией успешно справляется Ципрофлоксацин, Офлоксацин, Левофлоксацин. Тетрациклины (Доксициклин, Минолексин) нужно назначать с осторожностью, они противопоказаны при беременности и почечной недостаточности. Длительность курса антибиотиков для лечения хламидийной пневмонии должна составлять не менее 2–3 недель.
Для обеспечения коррекции иммунологической защиты организма, а также профилактики рецидива болезни, назначают иммуномодуляторы, витаминные комплексы и пробиотики, последние — для сохранения нормальной микрофлоры кишечника.
В период выздоровления рекомендуется заниматься дыхательной гимнастикой, прибегать к физиотерапевтическим процедурам.
Только врач-пульмонолог или терапевт способен определить оптимальное лечение пневмонии, основываясь на индивидуальных особенностях каждого пациента.
Профилактика болезни
Для предупреждения пневмонии нужно следовать простым советам:

Избегать стрессовых ситуаций для профилактики пневмонии
- тщательно и часто мыть руки с мылом;
- максимально ограничить контакт с человеком, инфицированным хламидия пневмония;
- заниматься спортом, употреблять свежие фрукты и овощи;
- повышать иммунитет при сезонных эпидемиях;
- избегать стрессовых ситуаций.
Чтобы свести к минимуму риск заражения и развития хламидийной пневмонии, нужно соблюдать правила, которые перечислены выше. В случае выявления у себя симптомов данной болезни или подтвержденных лабораторных исследований необходимо немедленно начать адекватное и эффективное лечение.
Видео по теме: Хламидийная инфекция
Источник
Пневмония у новорожденных — это острое инфекционно-воспалительное поражение респираторных отделов легких. Основные причины: возбудители TORCH-комплекса, стрептококки и стафилококки, хламидии, другие патогены, колонизирующие родовые пути матери. Заболевание проявляется синдромом дыхательных расстройств, инфекционным токсикозом, неврологическими нарушениями. Для диагностики неонатальных пневмоний проводят рентгенографию ОГК, бакпосев мокроты, серологические и общеклинические исследования крови. Лечение включает этиотропную антибиотикотерапию, кислородную поддержку, патогенетические медикаменты (иммуномодуляторы, инфузионные растворы).
Общие сведения
Пневмония — одна из основных проблем практической неонатологии. Заболеваемость составляет около 1% среди доношенных новорожденных и до 10% среди недоношенных. У младенцев, которые сразу после рождения находились на длительной ИВЛ, распространенность нозокомиальной пневмонии составляет до 40-45%. Воспаление легких рассматривается в качестве основной причины или сопутствующего фактора до 25% летальных исходов в период неонатальности. По данным Росстата, младенческая смертность от пневмонии достигает 7,5%.
Пневмония у новорожденных
Причины
У новорожденного собственный иммунитет крайне низкий, а все системы органов находятся в состоянии транзиторных приспособительных реакций и еще не адаптировались к смене условий после рождения. Поэтому младенцы очень чувствительны к любым видам инфекций, от которых преимущественно страдают кожа и респираторный тракт. Этиологическая структура неонатальных пневмоний отличается от таковой у старших детей и взрослых. Конкретные причины зависят от пути заражения:
- Трансплацентарный. В утробе матери ребенок чаще сталкивается с инфекциями TORCH-комплекса, которые имеют тропность к эпителию дыхательных путей, — с краснухой, токсоплазмозом, простым герпесом и цитомегаловирусом. В редких случаях происходит заражение сифилисом и туберкулезом.
- Интранатальный. Во время родов основной путь инфицирования — контактный, который реализуется при прохождении через материнские родовые пути. Если они не санированы, новорожденный может заразиться хламидиями, кишечной палочкой микоплазмой и уреаплазмой. Чаще других встречается хламидийная пневмония (33% случаев).
- Постнатальный. После рождения заражение младенца может произойти в стационаре, особенно, если ему проводят инвазивные манипуляции или кислородную поддержку. Здесь на первый план выходят золотистые стафилококки, синегнойная палочка, вирусы гриппа и парагриппа. Причины постнатальных пневмоний также включают грибы рода Кандида, аденовирусы, микобактерии туберкулеза.
Основной предрасполагающий фактор пневмонии у новорожденных — недоношенность, которая в 10 раз повышает риск заболевания. На втором месте стоят дыхательные нарушения, требующие интубации и применения ИВЛ. Частота пневмоний возрастает у детей с врожденными аномалиями дыхательных путей. Легочному воспалению способствует желудочно-пищеводный рефлюкс, при котором зачастую развивается аспирационный синдром и патогенные бактерии попадают в дыхательные пути.
Патогенез
В большинстве случаев при неонатальных пневмониях наблюдается двустороннее поражение интерстициальной ткани и альвеол, которое вызывает тяжелые гипоксические расстройства и связанный с ними ацидоз. Сочетание гипоксемии и нарушений кислотно-основного равновесия провоцирует полиорганную недостаточность. В первую очередь страдает сердечно-сосудистая система, а при тяжелом течении и другие органы — почки, печень, головной мозг.
Независимо от причины, пневмонии у новорожденных протекают в 3 стадии. Сначала происходит инфильтрация (первая неделя болезни), когда поражаются преимущественно периферические отделы легких. На второй неделе начинается стадия рассасывания, характеризующаяся уменьшением процента затемненных участков и повышением пневматизации. На третьей неделе наступает этап интерстициальных изменений и деформации легочного рисунка.
Классификация
В зависимости от причины, у новорожденных выделяют бактериальную, вирусную, грибковую или протозойную формы заболевания. Если патология возникла при отсутствии других очагов инфекции в организме, ее называют первичной. Вторичное воспаление легких формируется при аспирационном синдроме, сепсисе. В современной неонатологии важна классификация пневмоний по времени развития на 2 группы:
- Врожденные. Инфицирование в этом случае происходит анте- или интранатально, а первые клинические признаки определяются в течение 3 суток после родов. Частые причины врожденного воспаления — внутриутробные инфекции.
- Приобретенные (постнатальные). Заражение патогенными микробами происходит в роддоме (нозокомиальная форма) или после выписки младенца (внебольничная форма). Симптомы выявляются спустя 72 часа после рождения ребенка, но не позже 28 дня жизни.
Симптомы пневмонии у новорожденных
У новорожденных пневмонии преимущественно проявляются неспецифическими дыхательными расстройствами. Наблюдается частое и шумное дыхание, сопровождающееся «хрюкающими звуками». При этом крылья носа раздуваются, межреберные и надключичные промежутки втягиваются. Кожа вокруг рта и на кончиках пальцев синеет, при нарастании дыхательной недостаточности отмечается тотальный цианоз.
Кашель у новорожденного обычно отсутствует. Изо рта периодически выделяется слизь или пена с неприятным запахом. Симптоматика дополняется общими признаками: отказом от сосания груди, повышением температуры тела, патологической возбудимостью или угнетением ЦНС. В неонатальном периоде пневмониям сопутствует инфекционный токсикоз, для которого характерен серый оттенок кожи, геморрагическая сыпь, желтуха и гепатоспленомегалия.
Осложнения
Болезнь может приводить к отеку легких, гнойно-деструктивным процессам (абсцессам, буллам, гангрене), пиопневмотораксу. Продолжительные дыхательные расстройства у новорожденных провоцируют гипоксическую энцефалопатию, кардиопатию, нефропатию. Наиболее тяжело протекают пневмонии у недоношенных детей: они часто заканчиваются генерализацией инфекции и сепсисом, а в 40% вызывают летальный исход.
Диагностика
Неонатолог начинает обследование со сбора анамнеза матери (течение беременности и родов, экстрагенитальные патологии), чтобы предположить причины дыхательных нарушений у новорожденного. Физикальные данные малоинформативны, поскольку у младенцев намного труднее выявить хрипы и крепитацию при аускультации. Расстройства дыхания оценивают по шкале Сильвермана или Даунса. Основными диагностическими методами для верификации возможной пневмонии у новорожденных являются:
- Рентгенография ОГК. Основной метод, который показывает очаговые или тотальные затемнения в легких, состояние плевральных синусов, наличие признаков РДС по типу «матового стекла». На снимках врач может обнаружить врожденные пороки дыхательной системы, ставшие предрасполагающим фактором заболевания.
- Микробиологическое исследование. Для установления инфекционной причины пневмонии проводят бакпосев отделяемого из зева, мокроты или трахеобронхиального аспирата. Полученные микроорганизмы исследуют на чувствительность к антибиотикам. При подозрении на сепсис выполняется посев крови на стерильность.
- Серологические реакции. Определение антител к врожденным инфекциям (цитомегаловирус, краснуха) необходимо для выяснения характера пневмонии, если типичные возбудители исключены. При визуализации на рентгенографии признаков так называемой «белой» пневмонии назначают серологические тесты на сифилис (РСК, РИБТ).
- Анализы крови. Клиническое и биохимическое исследования рекомендованы для выявления маркеров воспалительной реакции, которые соотносятся с тяжестью и прогнозом болезни. Неблагоприятным считается высокий лейкоцитарный индекс интоксикации и возрастание уровня СРБ более 10 мг/л.
Лечение пневмонии у новорожденных
Консервативная терапия
Лечение младенцев с воспалением легких проводится только стационарно: в отделении патологии новорожденных или в блоке реанимации и интенсивной терапии. Основу лечения составляют антибиотики, которые сначала подбираются эмпирически, а затем корректируются после получения результатов бактериологической диагностики. В неонатологии в основном используют бета-лактамные препараты и макролиды. Как патогенетические методы применяются:
- Кислородная поддержка. Обеспечение нормальной сатурации — первостепенная задача врачей, поскольку это снижает риск метаболических и полиорганных нарушений. Рекомендована неинвазивная вентиляция (бифазик, CIPAP), в тяжелых случаях ребенка переводят на ИВЛ.
- Иммунотерапия. Для стимуляции собственных защитных сил организма новорожденного назначают иммуноглобулины II поколения, которые включают комплекс IgG, IgM, IgA (пентаглобин).
- Инфузионная терапия. Для восполнения ОЦК и коррекции электролитных показателей показано внутривенное вливание растворов. Базовым считается 10% раствор глюкозы, который обеспечивает организм энергией. При гипоксических нарушениях эффективно ведение неотона.
Прогноз и профилактика
Вероятность полного выздоровления высокая у доношенных новорожденных без врожденных пороков и иммунодефицитов. Менее благоприятнен прогноз у недоношенных младенцев, особенно когда они требуют кислородной поддержки на ИВЛ. Профилактика неонатальных пневмоний включает антенатальную охрану плода, своевременную диагностику и лечение инфекций у беременной, предотвращение РДС путем введения дексаметазона при высоком риске преждевременных родов.
Источник
