Химический ожог пищевода уксусной кислотой

Ожог пищевода – это травматическое поражение верхнего отдела пищеварительного тракта, являющегося наиболее частой причиной обращения к гастроэнтерологу. Клиническое состояние может иметь различные степени, формы и виды поражения. Так, в медицине различают термический, лучевой и химический ожог пищеводного канала у взрослых и детей. Об особенностях травматизма системного органа пищеварения и лечении ожогов верхнего отдела пищеварительной системы, пойдет речь в данной статье.

Боль в грудине при ожоге пищевода
Причины
Термический ожог пищевода преимущественно происходит у человека случайным образом, после принятия горячей пищи и/или ожога слизистой оболочки кипятком. Однако случайное или преднамеренное употребление агрессивной жидкости при попытке суицида также не редкость.
Химический ожог пищевода у детей и/или взрослых определяется после внутреннего употребления:
- концентрированных кислотных компонентов – уксусная эссенция, соляная кислота или аккумуляторный электролит;
- щелочных гидроксидов – каустическая сода (едкий натрий), нашатырный спирт;
- прочих химически агрессивных компонентов – марганцовка (перманганат калия), пероксид водорода, силикатный клей, этиловый спирт, ацетон и так далее.

Ожог пищевода ацетоном
Помимо слизистого поражения пищевода ожоговый травматизм получает также глоточный путь и желудок.
По статистике до 70% пострадавших от химического ожога пищевода – дети в возрасте от одного года до шести лет.
Объясняется этот факт природным любопытством ребенка и беспечностью родителей. Среди взрослых химический ожог, как правило, выявляется при преднамеренной попытке человека свести счёты с жизнью. Клиницисты свидетельствуют, что среди подобной категории пациентов, большинство женщин. Лучевой ожог пищевода – это достаточно редкий вид травмы верхнего отдела пищеварительного тракта. Причины поражения объясняются воздействием ионизирующего излучения на слизистую поверхность в результате радиации или рентгенологического облучения.
Виды ожогового поражения
Вне зависимости от причины боли в пищеводе, поражение слизистой поверхности при ожоге пищевода определяется тремя степенями тяжести клинического состояния:
- Ожог пищевода 1 степени затрагивает лишь верхний слой эпителия и характеризуется отёчностью и покраснением слизистой оболочки системного органа пищеварения.
- Ожог пищевода 2 степени – это проникновение и частичное разрушение подслизистого слоя вплоть до контакта с мышечными клетками. Характерными признаками термического или химического поражения слизистой поверхности 2 степени являются изъязвленные участки, формирующие так называемый фибринозный эзофагит.

Ожог пищевода уксусной кислотой
- Ожог пищевода 3 степени – это наиболее тяжелая форма поражения, приводящая к некрозу тканей пищевода. Воспалительный процесс осложняется острой интоксикацией соседних органов жизнедеятельности и поражением центральной нервной системы.
Как же своевременно определить и правильно оказать первую помощь при ожоге пищевода после горячей пищи или в случае поражения органа пищеварения химическими веществами?
Признаки термического и/или химического поражения
Ожоги пищевода у детей и взрослых сопровождаются сильной болью, ощущаемой в верхней части брюшной полости, за грудиной и в области шеи. Также следы ожогового травматизма определяются по отёчности на губах и ротовой полости. Кроме того, у человека появляется одышка, отмечается осиплость в голосе, или вовсе пропадает способность произносить вменяемые звуки. Воздействие агрессивной среды на слизистую поверхность разрушает клеточную структуру и приводит к омертвлению тканей, что влечет за собой физиологическое сужение пищевода, и как следствие, человек начинает задыхаться.
При химическом агрессивном поражении может разрушиться стенка пищевода с образованием отверстия, а в особо тяжелых случаях отмечается пищеводно-трахеальный свищ, сопровождающийся удушьем, неудержимым кашлем и выделением мокроты с пищевыми фрагментами. Как правило, пациенты после ожога пищевода химически активными соединениями поступают в лечебное учреждение в шоковом или бессознательном состоянии. Нередко лечение требует реанимационных мероприятий.
Лечение ожога пищевода
Несмотря на проводимую интенсивную терапию, смертность от химического ожога пищевода достаточно велика, и составляет около 10%. В основном такой показатель определяется у группы пациентов, совершивших суицидальные действия, причиной которого является депрессия, психотравмирующие ситуации, параноидные расстройства, алкоголизм или сопутствующие патологии – онкологические заболевания, сахарный диабет, бронхиальная астма и прочие болезни. Летальный исход обусловлен количеством принятого реагента и несвоевременным обращением человека за медицинской помощью. Морфологические изменения в пищеводе и организме в целом требуют экстренной диагностики и особой тактики лечения.

Химический ожог пищевода у детей
После поступления больного в стационарное лечебное заведение назначается зондирование желудка, с целью инактивации повреждающего химического вещества и извлечения его остаточного содержимого. Лечение при ожоге пищевода щелочью предусматривает промывание желудка неконцентрированным раствором уксусной кислоты, а нейтрализацию кислот проводят содовым раствором.
Внимание! Промывание желудка целесообразно проводить в первые 4-6 часов, после чего эта процедура становится бессмысленной.
После устранения реагента пациенту вводится лекарственный антибиотик, с целью профилактики гнойных осложнений. Тяжелая форма химического ожога пищевода требует форсированного диуреза осмотическим диуретиком, например, Маннитолом®. Иногда осложняющим фактором становится почечная недостаточность и гемолиз, требующие внепочечного очищения крови – гемодиализ.

Осложнения после ожога пищевода
После проведения терапевтических мероприятий и улучшения самочувствия пациента, на 7-10 сутки проводится бужирование пищевода, позволяющего расширить просвет органа пищеварения и уменьшить развитие грубых рубцовых стриктур в пищеводном канале. В случае полной ил частичной непроходимости пищеводного канала предусмотрено оперативное лечение – эндоскопическое расширение, стентирование или пластика пищевода.
Первая помощь
В домашних условиях невозможно определить степень повреждения пищеводного канала. После проявления первых симптоматических признаков ожога пищевода необходимо срочно вызывать скорую помощь. Доврачебные мероприятия заключаются в удалении из желудка едких химических компонентов, путём малого промывания желудка. Больному необходимо выпить 2-3 стакана воды, чтобы вызвать рвоту. Прочих мероприятий по оказанию первой помощи проводить не следует. Дальнейший выбор схемы терапевтического лечения подберет врач скорой помощи.

Депрессия – частая причина ожогов пищевода
Народные средства лечения пищеводного ожога
После терапевтического устранения боли в пищеводе при химическом ожоге, восстановить слизистую оболочку можно при помощи народных средств в домашних условиях одобренных лечащим врачом.
Рецепт № 1. В качестве первой помощи при легкой степени повреждения пищеводной трубки народная медицина рекомендует молоко, яичный белок и растительное масло. Необходимо приготовить целебную смесь из 200 мл молока, чайной ложки растительного масла и трёх яичных белков. Такое домашнее лекарство способно нейтрализовать действие агрессивной химической среды.

Народные средства лечения ожога пищевода
Рецепт № 2. Обволакивающим и заживляющим действием для слизистой стенки пищеводной трубки обладает отвар из семян льна. Десять чайных ложек льняных семян заливаются 250 мл воды и провариваются в течение 10 минут на слабом огне. После процеживания и остывания целебная жидкость принимается маленькими глотками.
Рецепт № 3. Профилактикой осложнений и предупреждением воспалительной реакции станет отвар из лекарственной ромашки. Две чайные ложки сухого сырья завариваются в стакане воды как обычный чай. Настаивается лекарственное средство 10-15 минут, принимается 2 раза в день.
Возможные осложнения
В результате умышленного или по неосторожности ожога пищеводного канала, могут развиться следующие клинические состояния, требующие дополнительного терапевтического или хирургического лечения:
- Рубцовое сужение или стеноз пищевода, когда уменьшается диаметр пищеводного канала. Клинические проявления – кровотечение, дисфагия.
- Ахалазия кардии, характеризующаяся недостаточностью расслабления нижнего сфинктера пищевода. Клинические проявления – трудности при глотании, возврат пищевой массы из желудка в ротовую полость.

Бужирование (расширение) пищевода зондом
- Перфорация, или разрыв пищевода. Клинические проявления – эпигастральная боль иррадиирующая в предплечье или поясничную область, затрудненное дыхание.
- Аспирационная пневмония из-за попадания рвотных масс в легкие.
- Рак пищевода – это еще один возможный осложняющий фактор. После неадекватного лечения или запущенного состояния риск развития онкологического заболевания возрастает в несколько раз.
Профилактика ожогов пищевода
Важнейшим профилактическим мероприятием станут беседы с детьми на тему безопасности. Необходимо своевременно объяснить ребенку об опасном воздействии химических соединений на пищеварительный тракт, и о том, что моющие средства и прочая бытовая химия должны использоваться только по своему прямому назначению.
Взрослым необходимо соблюдать правила хранения опасных и вредных предметов бытовой химии. Подобные средства должны быть промаркированы и находиться отдельно от продуктов питания и воды в недоступном для детей месте. Чтобы избежать термического ожога пищевода рекомендуется употреблять пищу с температурным показателем не выше 40 градусов по Цельсию. Частое употребление горячей пищи может привести к спазмам пищевода или вызывать прочие воспалительные реакции. Людям с суицидальными устремлениями рекомендуется помощь психолога или профильного специалиста по виду заболевания. Берегите себя и будьте всегда здоровы!
Источник
Здравствуйте! 22 февраля 2020, примерно в 21:00, я случайно приняла бальзамический уксус 6%. Т.к. бутылка и цвет жидкости похожи на соевый соус, уксус по ошибке налили в соусник, и я окунув ролл в этот соус успела его съесть. Окунула его обильно, предпологаю, что возможно объем уксуса принятого составил около чайной ложки. Боюсь, что могли усугубить ситуацию следующие факторы: до этого я принимала белое игристое вино(примерно 2 фужера), и после тоже, примерно еще 1,5-2 фужера, (т.к. по началу не предала сильного значения случившемуся) так-же продолжала прием пищи. Как только я проглотила ролл, почувствовала вкус уксуса и жжения, которые прошли достаточно быстро. Примерно через 1-1,5 у меня было послевкусие кислое(после вина обычно такое бывает), но я испугалась, что могла обжечь пищевод уксусом. Примерно через 1-1,5 часа я позвонила в скорую, мне сказали, что нужно пить жидкость и принять Альмагель(если есть) или Омепразол. Препаратов в домашней аптечке не оказалось, и испугавшись я стала пить много воды, выпила настолько большой объем, что меня вырвало, очень боюсь, что это второй фактор, который мог усугубить ситуацию. Т.к. прочитала, что в случае химического ожога ни в коем случае нельзя вызывать рвоту. На след. день появились, дискомфорт при приеме пищи(чувство отека), боль в горле, и в загрудинной области, отдающей в спину(между лопаток), так же сухой кашель, словно что-то мешает. При более интенсивном дыхании так-же ощущается дискомфорт, боль в желудке и справа от него. Я снова позвонила в скорую, мне сказали, что ничего делать не нужно. 24 февраля Я обратилась в приемный покой мне назначили Альмагель 4 р/д после еды 14 дней, омепразол по 20 мг, 2 р/д до еды 14 дней, и мезим после еды 7 дней, только на вторые сутки получается мне сказали, что нужно соблюдать диету((( а я не зная этого, после сна принимала жесткую пищу, более того принимала назначенные препараты гинекологом и другими врачами: Изопринозин 2 таб, Витамин Д 10000 МЕ 1 капсула, Детралекс 1000мг, Дигидрокверцетин 1 таб. Тепмература на вторые сутки бвла 37,4. Сегодня 25 февраля (3-и сутки) симтомы сохраняются, более того, ночью в области желудка стали даже сильнее, появились острая пульсирубщая. И справа от желудка тоже. Сегодня минут 40 с родственниками по телефону прговорила, и горлоо снова разболелось и в подгрудинной области боль усилилась и в спину отдает(между лопатками). Когда принимаю пищу, прямо чувствую как она проваоивается в жеоудок, болью резко отдает в желудке сразу(((
У нас совсем небольшой город, как выяснилось нет гастроэнтеролога(( Я напугана и в полной растерянности, подскажите пожалуйста, что мне дальше делать?
Я очень боюсь, что начнется образование рубцов в пищеводе и желудке, стеноз.
1) В самую первую очередь меня интересует, какие меры сейчас нужно предпринять, чтобы предотвратить образование рубцов? Бужирование? Глюкортекостероиды? Физиопрозедуры(дарсонваль, лазер и т.д.)? Эффективны ли эти методы? Что еще можно предпринять?
2) Как правильно можно установить степень ожога?
3) Через сколько дней после хим.ожога можно делать гастроскопию? Сейчас ведь нельзя её делать, пока раздражен пищевод с желудком? Возможно ли повредить во время оследования еще больше пищевод эндоскопом?
4) Информативно ли УЗИ? Ведь это был бы щадящий метод диагностики.
5) Могло ли вино и рвота усугубить ситуацию? И то, что я вдобавок первые сутки принимала твердую пищу и препараты: Изопринозин 2 таб, Витамин Д 10000 МЕ 1 капсула, Детралекс 1000мг, Дигидрокверцетин 1 таб
6) Я сейчас уже соблюдаю диету, но до этого я принимала курс препаратов: Детралекс 1000мг, дигидрокверцетин, Изопринозин 500 мг, по 2 т. 2 р/д, можно ли уже сейчас продолжить прием этих препаратов? Как долго нужно соблюдать диету в такой ситуации?
7) Целесообразен и не навредит ли прем уже назначенных препаратов: Альмагель(желтый сказали), сначала зеленый пила, омепразол ро 20 мг 2 р/д, и мезим 3 р/д после еды?
8) Правда, что рубцы формируются от 1-4 месяцев, до 3 лет?
Извините, что много вопросов! Помогите пожалуйста, очень страшно(((
Источник
Уксусная эссенция – это 70-80% водный раствор уксусной кислоты. Сама по себе уксусная кислота — это бесцветная, прозрачная жидкость, имеющая резкий, едкий запах и кислый вкус. В бытовой кулинарии используются растворы уксусной кислоты разной концентрации, эссенция же является наиболее опасным продуктом именно за счёт высокого уровня кислотности. Отравление уксусной эссенцией – самый распространённый вид случайных отравлений в быту.

При попадании в организм раствор действует не только как обжигающее вещество, но и как гемолитический яд, то есть вызывает процесс разрушения оболочки эритроцитов. Также могут возникнуть следующие осложнения:
- ацидоз, т.е. кислотно-щелочной дисбаланс в организме,
- токсический гепатит,
- нарушения свёртываемости крови,
- желудочно-кишечные кровотечения,
- пневмония,
- печеночная недостаточность,
- почечная недостаточность.
Полученные при употреблении эссенции ожоговые повреждения, как правило, затрагивают только слизистую оболочку и не распространяются на остальные оболочки стенок органов пищеварения. Отмечается три степени тяжести отравления высокопроцентным раствором уксусной кислоты:

- лёгкая степень (приём 15-40 мл раствора),
- средняя степень (приём 40-75 мл раствора),
- тяжёлая степень (приём 70-85 мл раствора).
Лёгкое отравление характеризуется ожогами слизистой оболочки органов пищеварения переднего отдела, ощущением боли во время глотания и при прощупывании шеи в области пищевода. Средняя и тяжёлая степени отравления, кроме болевого шока, вызывают и некоторые из перечисленных выше осложнений.
Тяжесть отравления во многом зависит от следующих факторов:
- какое именно количество раствора попало в организм,
- какой уровень наполненности желудка был в момент принятия раствора,
- как скоро была оказана первая медицинская помощь.
При уксусном отравлении противопоказана стимуляция рвоты, так как содержащаяся в рвотной массе кислота усугубит первоначальный ожог пищевода. Главный метод выведения отравляющего вещества из организма – промывание желудка с использованием медицинского зонда. Процедуру можно заканчивать тогда, когда промывные воды чисты и не имеют запаха уксуса. Промывание осуществляют даже в случае открытия желудочного кровотечения.
В стационаре, кроме проведения мероприятий по устранению нарушений в работе систем организма, больному назначается специфическая диета. Тяжёлое отравление уксусной эссенцией оставляет серьёзное последствие – рубцовое сужение некоторых участков пищевода и нижней части желудка. Сужения могут лечиться многократными процедурами бужирования (расширение суженных участков специальным инструментом — бужем). Однако часто, после кислотных ожогов, требуется операция по установлению искусственного пищевода или операция по удалению части повреждённого органа.
Хранение уксусной эссенции. Меры предосторожности
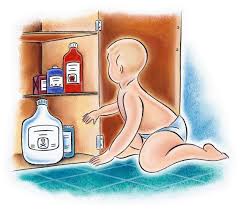
В связи с тем, что уксусная эссенция широко применяется в бытовой кулинарии, пострадавшими часто оказываются дети, которые всё пробуют на вкус. Чтобы избежать несчастья, нужно соблюдать несколько мер предосторожности.
- Хранить данный продукт следует только в той посуде, на которой помечено, какая именно жидкость находится внутри. Не следует переливать раствор в банки и бутылки без этикеток.
- Раствор уксусной кислоты необходимо держать только в том месте, где его не достанут дети.
- После использования, эссенцию следует незамедлительно убрать в место хранения.
- Нельзя оставлять излишки раствора в кружках, стаканах и т.д., где, по ошибке, его может выпить кто-либо из членов семьи.
Источник
Лечение химических ожогов пищевода. Тактика лечебных мероприятий определяется стадией поражения, его клинической формой, временем оказания первой помощи или прибытия пострадавшего в травмпункт или стационар, прошедшим с момента отравления, количеством, концентрацией и видом едкой жидкости (кислота, щелочь и др.).
По срокам оказания медицинской помощи лечение химических ожогов пищевода подразделяется на неотложное при острой стадии (между 1-м и 10-м днем после ожога), раннее при подострой стадии или до стадии образования стриктуры (10-20 дней) и позднее при хронических послеожоговых эзофагитах (после 30 дней).
Неотложное лечение подразделяется на местное н общее, включает в себя назначение обезболивающих н антигистаминных средств в виде инъекцнй и противоядий в виде нейтрализующих едкое вещество жидкостей: при отравлении щелочью дают per os слабые растворы кислот (уксусной, лимонной, виннокаменной), взбитый яичный белок; при отравлении кислотами – магния оксид, мел, раствор пищевой соды (1 чайная ложка на 1/2 стакана теплой кипяченой воды), белковая жидкость – 4 взбитых яичных белка на 500 мл теплой кипяченой воды, слизистые отвары. Эти средства через 4 ч после отравления малоэффективны, так как ожог пищевода наступает сразу; они направлены, скорее, на нейтрализацию и связывания ядовитой жидкости, попавшей в желудок и возможно далее в кишечник. Промывание желудка при химических ожогах пищевода практически не рекомендуется из-за опасности перфорации пищевода, однако если оно по той или иной причине показано, например, если имеются данные, что пострадавший проглотил большое количество едкой жидкости (что бывает при умышленном нанесении себе травмы), то для этого используют легкий тонкий зонд и воду комнатной температуры в количестве, зависящем от возраста пострадавшего.
Для сорбции находящихся в ЖКТ токсичных веществ применяют активированный уголь, который размешивают с водой и в виде кашицы да per os по 1 столовой ложке до и после промывания желудка.
При явлениях общей интоксикации применит форсированный диурез. Метод основан на применении осмотических диуретиков (мочевины, маннита) или салуретиков (лазикса, фуросемида), способствующих резкому возрастанию диуреза, благодаря которому выведение токсичных веществ из организма ускоряется в 5-10 раз. Метод показан при большинстве интоксикаций с преимущественным выведением токсичных веществ почками. Он состоит из трех последовательных процедур: водной нагрузки, внутривенного введения диуретика и заместительной инфузии растворов электролитов. Предварительно компенсируют развивающуюся при тяжелых отравлениях гиповолемию путем внутривенного капельного введения в течение 1,1/2-2 ч плазмозаменяющих растворов (полиглюкин, гемодез и 5% раствор глюкозы в объеме 1-1,5 л). Одновременно рекомендуется определять концентрацию токсичного вещества в крови и моче, гематокритное число (в норме у мужчин 0,40-0,48, у женщин – 0,36-Ь,42) и проводить постоянную катетеризацию мочевого пузыря для почасового измерения диуреза.
Мочевину в виде 30% раствора или 15% раствор маннита вводят внутривенно струйно в количестве 1-2 г/кг в течение 10-15 мин, лазикс (фуросемид) – в дозе 80-200 мг. По окончании введения диуретика начинают внутривенное вливание раствора электролитов (4,5 г калия хлорида, 6 г натрия хлорида, 10 г глюкозы на 1 л раствора). При необходимости цикл указанных мероприятий повторяют через 4-5 ч до полного удаления токсичного вещества из крови. Следует, однако, учитывать и то, что часть токсичного вещества может депонироваться в паренхиматозных органах, вызывая их дисфункцию, поэтому целесообразно при симптомах такой дисфункции проводить соответствующее лечение. Количество вводимого раствора должно соответствовать количеству выделяемой мочи, достигающему 800- 1200 мл/ч. В процессе форсированного диуреза и после его окончания необходимо контролировать содержание ионов (калия, натрия, кальция) в крови, КОС и своевременно компенсировать нарушения водно-электролитного баланса.
При наличии признаков травматического (болевого) шока назначают противошоковое лечение (противопоказан кофеин, морфин), восстанавливают артериальное давление путем внутривенного введения крови, плазмы, глюкозы, кровезамсщающих жидкостей (реоглюман), реополнглюкин, полиамин.
Раннее лечение проводится по прошествии периода острых явлений для снижения вероятности образования рубцового стеноза пищевода. Лечение начинают в так называемом послеожоговом «светлом» промежутке, когда реакция на ожог и воспаление снизилась до минимума, температура тела нормализовалась, состояние больного улучшилось и явления дисфагии минимизировались или исчезли вовсе. Лечение заключается в бужировании пищевода, которое подразделяется на раннее, до формирования рубцового стеноза, и позднее – после формирования стриктуры.
Метод бужирования заключается во введении специальных инструментов (бужей) в некоторые органы трубчатой формы (пищевод, слуховая труба, мочеиспускательный канал и др.) для их расширения, Применение бужирования известно с глубокой древности. А.Гагман (1958) пишет, что при раскопках Помпеи найдены бронзовые бужи для мочеиспускательного канала, весьма похожие на современные. В старые времена для бужирования применялись восковые свечи разных размеров. Существуют различные методы бужирования пищевода. Обычно бужирование у взрослых осуществляют при помощи эластических бужей цилиндрической формы с коническим концом или под контролем эзофагоскопии или металлическим бужом, снабженным оливой. Если при раннем бужировании на слизистой оболочке пищевода обнаруживают повреждения, то процедуру откладывают на несколько дней. Противопоказанием к бужированию пищевода является наличие воспалительных процессов в полости рта и глотки (профилактика заноса инфекции в пищевод). Перед бужированием пищевода эластический зонд стерилизуют и опускают в стерильную горячую воду (70-80°С) для его размягчения. Буж, смазанный стерильным вазелиновым маслом, вводят в пищевод больного натощак в положении сидя с несколько наклоненной головой. Перед бужированием пищевода больному за 10 мин вводят подкожно 1 мл 0,1% раствора атропина сульфата и внутримышечно 2-3 мл 1% раствора димедрола, смазывают корень языка и заднюю стенку глотки 5% раствором кокаина гидрохлорида или 2% раствором да-каина. Мы рекомендуем за 10-15 мин до бужирования давать больному per os суспензию порошка анестезина в вазелиновом масле из расчета 1 г препарата на 5 мл: кроме анестезирующего эффекта, обволакивание стенки пищевода маслом облегчает продвижение бужа в области стриктуры.
Раннее бужирование начинают спустя 5-10 дней (до 14-го дня) после ожога. Предварительно проводят рентгенологическое обследование пищевода и желудка, который часто поражается вместе с пищеводом. По мнению ряда специалистов, бужирование пищевода целесообразно проводить и при отсутствии заметных признаков начинающегося стенозирования пищевода, что, как показывает их опыт, замедляет и снижает выраженность последующего стенозирования.
Бужирование начинают у взрослых бужами № 24-26. Буж проводят осторожно во избежание перфорации пищевода. Если буж не проходит через стриктуру, то используют более тонкий буж. Введенный в сужение буж оставляют в пищеводе на 15-20 мин, а при тенденции к сужению – до 1 ч. На следующий день вводят на короткое время буж того же диаметра, а вслед за ним буж следующего номера, оставляя его в пищеводе на положенное время. При возникновении болезненной реакции, признаков недомогания, повышения температуры тела бужирование откладывают на несколько дней.
Ранее бужирование проводят ежедневно или через день в течение месяца даже при отсутствии признаков сужения пищевода, а затем в течение 2 мес по 1-2 раза в неделю, причем, как показывает опыт, удается проводить бужем № 32-34.
Раннее бужирование у детей преследует цель предупреждения развития сужение просвета пищевода в фазе репаративных процессов н рубцевания его пораженной стенки. По данным автора, начатое в первые 3-8 дней после ожога бужирование не опасно для пострадавшего, так морфологически изменения в этот период распространяются только на слизистый и подслизистый слоя, и поэтому опасность перфорации минимальна. Показаниями для раннего бужирования служат нормальная температура тела в течение 2-3 дней и исчезновение острых явлений общи интоксикации. Позже 15-го дня с момент» ожога бужирование становится опасным т для ребенка, так и для взрослого, так же наступает фаза рубцевания пищевода, он становится ригидным и мало податливым, а стена не приобрела еще достаточной прочности.
Бужирование пищевода осуществляется мягкими эластичными тупоконечными бужами и полихлорвинила, армированного шелковой хлопчатобумажной тканью и покрытой лаком, или мягким желудочным зондом. Номер бужа должен обязательно соответствовать возрасту ребенка.
Перед блокированием ребенка заворачивают с руками и ногами в простыню. Помощник крепко удерживает его на коленях, обхватив йоги ребенка своими ногами, одной рукой – туловище ребенка, а другой – фиксирует голову в ортоградном (прямом) положении. Буж подготавливают по изложенной выше методике. Буж проводят по пищеводу, не допуская насилия, и оставляют в нем от 2 мин (по С.Д.Терновскому) до 5-30 мин. Бужирование детей проводят в стационаре 3 раза в неделю в течение 45 дней, постепенно увеличивая размер бужа, соответствующего нормальному диаметру пищевода ребенка данного возраста. По достижении положительного результата ребенка выписывают на амбулаторное лечение, заключающееся в проведении еженедельного одноразового бужирования в течение 3 мес, а в последующие 6 мес бужирование проводят вначале 2 раза в месяц, а затем 1 раз в месяц.
Полное выздоровление при раннем блокировании пищевода наступает в подавляющем большинстве случаев, способствует этому применение антибиотиков, предотвращающих вторичные осложнения, и стероидных препаратов, ингибирующих фибропластические процессы.
Позднее лечение химических ожогов пищевода. Необходимость в нем возникает при отсутствии раннего лечения или нерегулярном его проведении. В большинстве таких случаев происходит рубцовый стеноз пищевода. У таких больных проводят позднее бужироаание.
Позднее бужирование пищевода проводят после тщательного общеклинического обследования больного, рентгенологического и эзофагоскопнческого исследований. Бужирование начинают с бужей № 8-10, постепенно переходя к бужам большего диаметра. Процедуру проводят ежедневно или через день, а по достижении достаточного эффекта – 1-2 раза в неделю на протяжении 3-4 мес, а иногда до полугода и более. Следует, однако, отметить, что из-за плотности рубцовой ткани и неподатливости стриктуры не всегда удается довести буж до последних номеров и приходится останавливаться на бужах средних размеров, при которых проходят разжиженные и измельченные плотные пищевые продукты, а при контрольном рентгенологическом исследовании – густая масса бария сульфата. Следует также отметить, что перерывы в лечении методом бужирования пагубно отражаются на достигнутом результате, и стриктура пищевода вновь сужается. Даже при хорошем и относительно стойком результате, достигнутом при бужировании, стриктура обладает тенденцией к сужению, поэтому больные, перенесшие химические ожоги пищевода и лечение бужированием, должны находится под контролем и при необходимости проходить повторные курсы лечения.
При резких и извилистых рубцовых сужениях пищевода достаточное питание больных через рот невозможно, как невозможно и эффективное бужирование обычным способом. В этих случаях для налаживания полноценного питания накладывают гастростому, которая может быть одновременно использована также и для бужирования методом «без конца». Сущность его заключается в том, что больной через рот заглатывает прочную капроновую нить, которая выводится в гастростому, к ней привязывают буж, а к другому его концу – конец нити, выходящий изо рта. Тракцией за нижний конец нити буж вводят в пищевод, далее через его стриктуру и гастростому выводят наружу; цикл повторяют несколько раз много дней подряд, до тех пор, пока не станет возможным бужирование обычным способом.
Этот же способ применим и у ряда больных детей при позднем бужировании, у которых не удается расширить стриктуру до приемлемого диаметра, обеспечивающего удовлетворительное питание даже жидкой пищей. В этом случае, чтобы спасти ребенка, накладывают гастростому, через которую осуществляют кормление. После улучшения состояния ребенка ему дают проглотить с водой шелковую нить № 50 длиной 1 м; после этого открывают гастростому, и нить выделяется вместе с водой. Тонкую нить заменяют толстой. Верхний конец проводят через носовой ход (во избежание перекусывания нити) и связывают с нижним. К нити привязывают буж и протягивают его со стороны рта или ретроградно со стороны свища. Бужирование «за нить» («бесконечное» бужирование) совершают 1-2 раза в неделю в течение 2-3 мес. По установлении стойкой проходимости пищевода нить удаляют и бужирование продолжают через рот амбулаторно в течение 1 года. Учитывая возможность рецидива стриктуры, гастростому закрывают через 3-4 мес после удаления нитки при стойкой проходимости пищевода.
Хирургическое лечение послеожоговых стриктур пищевода подразделяется на паллиативное и патогенетическое, т. е. устранение стеноза методами пластической хирургии. К паллиативным методам относится гастростомия, которая производится в тех случаях, когда бужирование не приносит желательного результата. В России впервые наложил гастростому у животных В.А.Басов в 1842 г. Французский хирург И.Седийо в 1849 г. впервые наложил гастростому у человека. При помощи этого оперативного вмешательства создается гастростома, представляющая собой свищ желудка для искусственного кормления больных с непроходимостью пищевода. Гастростомия применяется при врожденной атрезии пищевода, его рубцовых сужениях, инородных телах, опухолевых заболеваний, свежих ожогах и ранениях жевательного, глотательного аппарата и пищевода, при хирургических вмешательствах на пищеводе для пластического устранения его непроходимости и бужирования «без конца». Гастростома, предназначенная для кормления, должна удовлетворять следующим требованиям: свищ должен плотно облегать введенную в желудок резиновую или полихлорвиниловую трубку и не давать протечки при наполненном желудке, должен пропускать достаточно, но не слишком толстую трубку, чтобы больной мог питаться не только жидкой, но и густой пищей, не должен пропускать пищи из желудка, если трубка на время будет удалена или сама выпадет. Существуют разнообразные метода гастростомии, удовлетворяющие этим требованиям. Для наглядности приводим схему гастростомии по Л.В.Серебренникову.
[1], [2], [3], [4], [5], [6], [7], [8]
Источник
