Гнойный средний отит хирургическое лечение
Особенности операции при хроническом гнойном среднем отитеМожно выделить три приоритета в лечении хронического гнойного среднего отита: Именно поэтому выбор хирургической тактики основывается на длительности заболевания, общем состоянии пациента, состоянии противоположного уха, опыте хирурга и предпочтениях пациента. Мастоидэктомия при хроническом гнойном среднем отите имеет три первичных показания: устранение воспаления и инфекционного процесса, доступ для удаления холестеатомы, и, что не менее важно, создание аэрации. Некоторые хирурги считают, что неудачные предыдущие тимпанопластики и персистирующее гноетечение из уха являются показанием к мастоидэктомии, но в большинстве случаев эти состояния могут быть устранены только правильно выполненной тимпанопластикой. Небольшие, изолированные от барабанной перепонки холестеатомы или маленькие врожденные холестеатомы также могут полностью излечиваться без мастоидэктомии. Дискуссионным является выбор сохранения или удаления задней стенки слухового канала, т.е. открытой (CWU) или закрытой (CWD) мастоидэктомии. При CWD мастоидэктомии задняя стенка наружного слухового прохода удаляется для расширения доступа к среднему уху и эпитимпануму и для выведения любой неоперабельной матрицы холестеатомы, например, холестеатомного матрикса, прикрывающего фистулу латерального полукружного канала. Открытая мастоидальная полость, образованная в результате CWD хирургии, эпителизируется в течение нескольких последующих месяцев и требует частых амбулаторных осмотров для ухода за полостью, особенно на начальном этапе. Даже при полном заживлении необходим уход и пожизненное наблюдение за полостью. Увеличение объема хирургического вмешательства с удалением стенки наружного слухового прохода, как сообщается, приводит к снижению темпа роста и процента рецидивов заболевания по сравнению с CWU мастоидэктомией. В других сообщениях указывается, что на темпы роста холестеатомы и частоту возникновения рецидива не влияет удаление стенки наружного слухового прохода, тогда как на частоте рецидивов существенным образом сказываются особенности расположения холестеатомы. Кроме того, расширенный слуховой проход менее эстетически привлекателен, из-за чего больные могут испытывать стеснение. Сохранение задней стенки наружного слухового прохода также положительным образом сказывается на сокращении послеоперационного периода, реже возникает необходимость ухода за послеоперационной раной в амбулаторных условиях. Сохранение стенки наружного слухового прохода позволяет избежать ограничения попадания воды и предполагает больший выбор слуховых аппаратов по сравнению с трудностями при ношения в открытой полости. Традиционно считается, результаты слуховой функции лучше при CWU по сравнению с CWD мастоидэктомией. На самом деле, в большей степени это связано с особенностями патологического процесса, вызвавшего необходимость операции, чем с наличием или отсутствием стенки наружного слухового прохода. Другие авторы отмечают, что между этими вариантами операций нет существенных различий слуховой функции, и более важна степень эрозии слуховых косточек. Обычно после CWU мастоидэтомии через 6-12 месяцев назначается второй этап оперативного лечения, включающий оценку наличия рецидива и реконструкцию цепи слуховых косточек. Сторонники же CWD мастоидэктомии не видят необходимости в выполнении второго этапа операции. Сохранение стенки наружного слухового прохода в нашей практике предпочтительнее. Решение об удалении стенки наружного слухового прохода принимается во время операции, когда в полной мере можно оценить объем патологического процесса. Интраоперационные данные, определяющие выполнение CWD мастоидэктомии следующие: фистула лабиринта, неоперабельное заболевание лицевого нерва или подножной пластинки стремени, низкое расположение крыши аттика, затрудняющее подход к нему, неоперабельное заболевание барабанного синуса и нереконструируемый дефект задней стенки наружного слухового прохода. Удаление стенки наружного слухового прохода не облегчает подхода к барабанному синусу. Наши предоперационные исследования редко приводят к решению удаления задней стенки. Очевидное разрушение задней стенки наружного слухового прохода или фистула лабиринта на КТ у пожилых или ослабленных пациентов, у которых выполнение плановой хирургической ревизии нецелесообразно, особенно при одном слышащем ухе — это состояния, при которых единственно возможным вариантом лечения будет CWD. Возможность выполнения CWD мастоидэктомии обсуждается с пациентом до операции при получении информированного согласия, причем всегда необходимо оговаривать, что во время операции может возникнуть необходимость удаления задней стенки наружного слухового прохода.
Особенности мастоидэктомии у детей с холестеатомойОбщеизвестный (но спорный) факт, что у детей холестеатома имеет более агрессивный характер. В то время как незрелая слуховая труба может способствовать втяжению барабанной перепонки и образованию холестеатомы, есть предположения, что большое количество факторов роста у детей способствует ускоренному росту холестеатомы. Кроме, того дети с хроническим гнойным средним отитом имеют лучшую аэрацию сосцевидного отростка, чем взрослые, что может способствовать распространению холестеатомы через барабанную полость в сосцевидный отросток и затрудняет ее полное удаление. Несмотря на эти общепринятые представления, лишь одно исследование показало какую-либо молекулярную разницу между взрослой и детской холестеатомой. Bujia et al. продемонстрировали быструю скорость репликации кератиноцитов в детской холестеатоме по сравнению со взрослой. Число рецидивов после хирургического лечения холестеатомы у детей, по данным литературных источников варьирует от 5 до 71%. В одном сравнительном исследовании 66 пациентов Dodson et al. проанализировали свой опыт и обнаружили, что общий рецидив (текущий и остаточный) болезни при CWU мастэктомии в детском возрасте составил 42% против 12% у взрослых пациентов. Только у 17% пациентов потребовалось увеличение объема вмешательства при CWU мастоидэктомии при возникновении рецидива до CWD мастоидэктомии (средний период наблюдения 37,6 месяцев). Несмотря на разницу в наличии рецидивов, авторы настаивают на проведении CWU мастоидотомии и обосновывают это меньшими проблемами, связанными с образованием послеоперационной полости. Слуховая функция в обеих группах была схожа. Большое количество рецидивов после CWU мастоидэктомии в педиатрической практике свидетельствует о том, что операцией выбора в педиатрической практике является CWD мастоидэктомия. CWD мастоидэктомия не гарантирует возникновения рецидива холестеатомы, как было показано в исследованиях Shirazi et al., которые представили работу по анализу 166 случаев холестеатомы (как приобретенной, так и врожденной) в педиатрической практике со средним сроком наблюдения шесть лет. В 8% случаев после CWU мастоидэктомии потребовалась ревизионная операция по поводу рецидива заболевания, тогда как после CWD мастоидэктомии повторная операция потребовалась у 21% больных. Интересно, что после CWD лишь в 28% случаев операция выполнялась в связи с рецидивом заболевания, остальные 72% вмешательств были выполнены из-за стеноза и гранулирования. В целом, частота рецидивов после CWU и CWD составляет 8% против 6%, что не является статистически значимым. Как и другие авторы, они установили, что состояние стенки наружного слухового прохода не сказывается на послеоперационном состоянии слуха, скорее на послеоперационный результат влияет степень эрозии стремени. Как и во взрослой, в педиатрической практике, мы стараемся по возможности сохранять заднюю стенку наружного слухового прохода. Решение об удалении задней стенки принимается интраоперационно. Задняя стенка удаляется при наличии фистулы полукружного канала или при значительном ее разрушении. Разрушения латеральной стенки аттика реконструируются хрящом, что предотвращает образование ретракционных карманов. В тяжелых случаях барабанная перепонка на всем протяжении уплотняется хрящом. Мы не наблюдали случаев снижения порогов слуха после такого вида укрепления. Через 12 месяцев пациентам выполнялась вторая операция и реконструкция цепи слуховых косточек. Решение о необходимости второго этапа принимается во время первой операции. Во время первой операции тщательно обозначается размер и локализация патологического процесса. Часто второй этап и реконструкция слуховых косточек проводятся через эндоуральный доступ, осматриваются основные места возникновения рецидивов: стремя, лицевой нерв, тимпанальный синус. Заушный доступ выполняется при выявлении на первом этапе вовлечения твердой мозговой оболочки или плохой визуализации аттика. Мы убеждены, что сохранение задней стенки наружного слухового прохода очень важно в детском возрасте, будь то изначальное сохранение или восстановление. На самом деле мы предпочитаем выполнить и третью ревизионную операцию для контроля заболевания, при подозрениях на образование открытой полости. Противопоказания к мастоидэктомии при хроническом среднем отитеПротивопоказания к выполнению CWU мастоидэктомии включают: нереконструируемый дефект задней стенки наружного слухового прохода, случаи, когда выполнение процедуры в полном объеме под вопросом, а также неоперабельную матрицу холестеатомы, поражающую лабиринт, лицевой нерв, сонную артерию, мозговую оболочку, и барабанный синус. Активная инфекция и выделения не являются противопоказанием к операции, но необходимо провести лечение и сделать ухо как можно более сухим. Частота послеоперационных инфекций выше, если ухо во время операции не сухое. Предоперационное ведение и планированиеКак обсуждалось ранее, тщательный сбор анамнеза и полное обследование головы и шеи с бинокулярной отомикроскопией важны, если это возможно сделать при первичном осмотре. У пациентов, которым консервативная терапия не проводилась, а также при выявлении холестеатомы обсуждается возможность выполнения операции. КТ выполняется обычно не всем пациентам. Это исследование необходимо для детальной оценки анатомии и установления диагноза у больных с головокружением, параличом лицевого нерва, болью или другими симптомами, указывающими на осложнения. Ревизионная операция также является показанием для КТ, особенно если предыдущая операция была выполнена не в нашей клинике. – Также рекомендуем “Техника мастоидэктомии с сохранением стенки наружного слухового прохода (CWUM, canal-wall-up mastoidectomy)” Оглавление темы “Мастоидэктомия с сохранением стенки наружного слухового прохода.”:
|
Источник
Определение. Хронический гнойный средний отит (ХГСО) – заболевание среднего уха, характеризующееся наличием перфорации барабанной перепонки, периодическими выделениями из среднего уха, шумом в ухе и снижением слуха.
МКБ–10:
H66.1. Хронический туботимпальный гнойный средний отит (хр. туботимпанальная болезнь, мезотимпанит).
H66.2. Хронический эпитимпано–антральный гнойный средний отит (хр. эпитимпано–антральная болезнь, эпитимпанит).
Эпидемиология
ХГСО – распространенная патология среднего уха поликлинического и стационарного уровня оториноларингологической помощи. В структуре заболеваний уха на долю ХГСО приходится 27,2%. Распространенность ХГСО в нашей стране составляет от 8,4 до 39,2 на 1000 населения. Среди пациентов с ЛОР–патологией, которым оказывается помощь в ЛОР–стационарах, 5,7–7% страдают ХГСО, а в сурдологических отделениях – около 40%. ХГСО с частыми обострениями является причиной отогенных осложнений, которые в настоящее время возникают у 3,2% больных: у 1,97% наблюдаются интракраниальные (менингит, абсцесс мозга и др.), у 1,35% – экстракраниальные (субпериостальный абсцесс, лабиринтит и др.) осложнения. Смертность от осложнений при ХГСО составляет 16,1%. Одной из причин развития деструкции в среднем ухе является холестеатома, которая выявляется у 24–63% больных ХГСО при любой локализации перфорации барабанной перепонки. Костная резорбция при отите с холестеатомой, по данным ряда авторов, обнаруживается в 78,8% случаев.
Заболевание чаще двустороннее и является результатом предшествующего острого гнойного среднего отита. Немаловажную роль в развитии ХГСО играют тубарная дисфункция, бессистемное назначение антибиотиков, увеличение общей сенсибилизации населения, а в последние годы – травматические повреждения среднего уха.
Профилактика. Профилактика ХГСО – это рациональное лечение больных экссудативным и острым средним отитом, а также устранение причин, вызывающих тубарную дисфункцию.
Скрининг. Профилактические осмотры оториноларингологом детского и взрослого населения позволяют выявлять бессимптомные формы данного заболевания. При выявлении тугоухости требуется консультация сурдолога.
Классификация
Согласно 10–й Международной классификации болезней различают хронический туботимпальный гнойный средний отит (мезотимпанит) и хронический эпитимпано–антральный гнойный средний отит (эпитимпанит). В нашей стране придерживаются классификации И.И. Потапова (1959), основанной на локализации, размере перфорации барабанной перепонки и вариантах течения заболевания, где выделяются мезотимпанит, эпитимпанит и эпимезотимпанит. Внедрение эндомикроскопии в практику и результаты патоморфологических исследований при ХГСО показали условность этой классификации вследствие различных морфологических вариантов воспаления и его последствий независимо от локализации дефекта перепонки. Сегодня при длительном течении ХГСО можно встретить сочетание катарального воспаления слизистой оболочки с участками фиброзирования, тимпаносклероза, кариеса и холестеатомы, что отражает динамику воспаления и его исходы. Такой полиморфизм проявлений затрудняет четкое разграничение клинических форм ХГСО (доброкачественный или нет) и объясняет активную хирургическую тактику в каждом случае заболевания.
Диагностика
Жалобы и анамнез. Пациентов с ХГСО беспокоят выделения из больного уха слизистого или гнойного характера, снижение слуха и низкочастотный шум в ухе. Характерными для холестеатомы являются гнойные выделения с неприятным (ихорозным) запахом. При обострении заболевания наблюдаются оталгия, обильные гнойные выделения, головная боль и клинические проявления осложнений (системное головокружение и др.). Частота обострений зависит от локализации перфорации, провоцирующих факторов заболевания и иммунной защиты организма. Для эпитимпанита характерно бессимптомное течение в отличие от мезо– и эпимезотимпанита, для хронического катарального воспаления слизистой оболочки (так называемого мукозита) – постоянные скудные слизистые выделения из среднего уха.
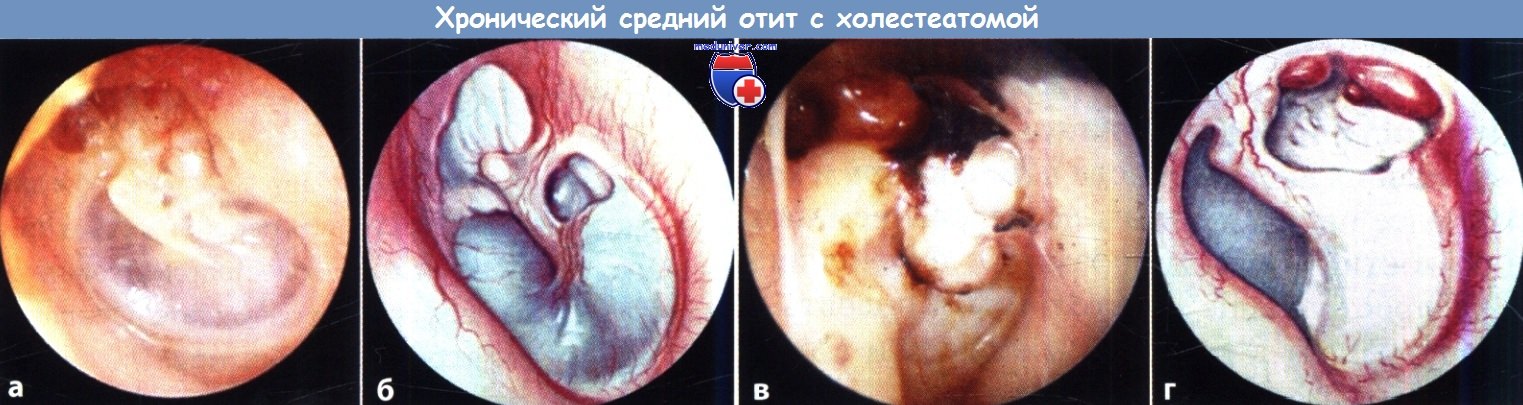
Физикальное обследование. Диагностика ХГСО основывается на характерной отоскопической картине. При отоскопии (отомикроскопии) можно оценить количество и характер отделяемого в слуховом проходе и барабанной полости, дефект барабанной перепонки и ее ретракцию, изменение слизистой оболочки медиальной стенки (от гиперплазии до полипа), состояние окон лабиринта, кариозную деформацию латеральной стенки аттика, рукоятки молоточка и наковальни, выявить грануляции и холестеатому (рис. 1).
При обострении верифицировать эти изменения затруднительно из–за воспалительных изменений кожи слухового прохода, барабанной перепонки и слизистой барабанной полости (рис. 2).
Для оценки состояния устья слуховой трубы, аттика и послеоперационной полости используется эндоскопия (жесткий эндоскоп диаметром 4 мм, угол осмотра 300, 700), как и для ведения фотодокументации (рис. 3). С помощью промывания или транстимпанального нагнетания антисептических растворов определяют проходимость адитуса, слуховой трубы и наличие холестеатомы в недоступных для осмотра отделах барабанной полости. Для определения степени проходимости слуховых труб используются пробы Тойнби, Вальсальвы, продувание слуховой трубы по Политцеру или с помощью катетера.
В оценке провоцирующих факторов важную роль играет эндоскопия полости носа и носоглотки.
Исследование слуховой функции с помощью разговорной речи, камертональных тестов (Ринне, Федеричи и Вебера) и тональной пороговой аудиометрии позволяет уточнить степень и характер слуховых нарушений. При ХГСО у больных наблюдается кондуктивная и смешанная тугоухость. На степень тугоухости влияет не только локализация дефекта барабанной перепонки, но и сохранность, подвижность цепи слуховых косточек, наличие адгезий и лабиринтных осложнений.
Комплексное отоневрологическое исследование проводится при системном головокружении у пациента с ХГСО для диагностики отогенных осложнений (фистула лабиринта, лабиринтит и др.).
Инструментальные и лабораторные исследования. Для определения распространения процесса и наличия костной деструкции при ХГСО используется рентгенография височных костей по Шюллеру и Маейру. Однако данные исследования представляют меньшую информацию в сравнении с компьютерной томографией (КТ) височных костей. Высокоразрешающая КТ шагом 1–2 мм в аксиальной и коронарной проекции, выполненная в стадии ремиссии, дает полную информацию о состоянии структур височной кости (рис. 4).
Больным ХГСО для назначения адекватной терапии проводится бактериологическое исследование отделяемого из уха на флору и ее чувствительность к антибиотикам. Часто выявляется полиморфная флора, но в то же время для мезотимпанитов характерна аэробная, а для эпитимпанитов – анаэробная флора.
Клинические исследования крови и мочи, данные ЭКГ и рентгенографии легких назначаются для определения общего состояния больного и влияния хронического очага инфекции на организм в целом.
Дифференциальная диагностика
1) Мирингит (бактериальный, грибковый). Характеризуется скудными гнойными выделениями из уха и заложенностью уха. При отоскопии определяются утолщенность барабанной перепонки, грануляции на ее поверхности и грибковые мицелии без нарушения целостности барабанной перепонки (проба Вальсаль).
2) Холестеатома наружного слухового прохода. Проявляется скудными гнойными выделениями с неприятным запахом, грануляциями и деструкцией нижней стенки наружного слухового прохода. Предпосылками для образования служат узкий костный отдел и экзостозы наружного слухового прохода или его травма. Отсутствует снижение слуха. Помощь в диагностике оказывает КТ височных костей.
3) Врожденная холестеатома височной кости. Выявляется, как правило, при КТ височных костей, так как длительное время не проявляет себя клинической симптоматикой. Отсутствует в анамнезе острый средний отит, хорошо развита клеточная система сосцевидного отростка. Клинические проявления обусловлены ростом холестеатомы и деструкцией лабиринта.
4) Туберкулезный перфоративный средний отит. Характеризуется атипичностью течения заболевания, белым фибринозным налетом на медиальной стенке барабанной полости, ранним периферическим парезом лицевого нерва и отсутствием эффекта от общепринятой консервативной терапии. В диагностике важную роль играют патоморфологические исследования биоптатов, рентгеновское исследование грудной клетки и проба Манту.
5) Гломусная опухоль (хемодектома). Может проявляться полипом в слуховом проходе при экстратимпанальном росте и снижением слуха. Типичным симптомом является пульсирующий ушной шум. Отсутствуют сведения о заболевании среднего уха и выделения из него. Диагноз устанавливается по данным КТ височных костей в сосудистом режиме.
Показания к консультации других специалистов. При появлении отогенных осложнений (экстракраниальных или интракраниальных) показано проведение магнитно–резонансной томографии головного мозга, консультации невролога, окулиста и нейрохирурга для определения тактики лечения пациента.
Лечение
Цель лечения – ликвидация очага инфекции в среднем ухе для профилактики и коррекции тугоухости, предупреждения отогенных осложнений.
Показания к госпитализации:
• экстренные – при развитии отогенных осложнений на фоне обострения ХГСО госпитализация в ЛОР–отделение ургентной помощи для обследования и хирургического лечения в объеме санации;
• отсроченные – при обострении ХГСО госпитализация в оториноларингологическое отделение для обследования и проведения консервативной терапии;
• плановые – при ремиссии ХГСО госпитализация в сурдологическое отделение для санации и реконструкции структур среднего уха.
Медикаментозное лечение
При обострении ХГСО эффективна местная терапия с применением антибактериальных (ушные капли «Ципромед», «Отофа», «Нормакс», «Данцил» и др.) с учетом чувствительности идентифицированной микрофлоры, гормональных (эмульсия гидрокортизона, р–р дексаметазона) или комбинированных (ушные капли «Комбинил Дуо») препаратов транстимпанально 2 раза в сутки, после удаления отделяемого из уха в течение 7 дней. Наличие признаков интоксикации и осложнений определяет парентеральное назначение антибактериальной, дезинтоксикационной и симптоматической терапии.
При хронических заболеваниях в полости носа, искривлении перегородки носа и других процессах необходимо проводить консервативное их лечение или хирургическую коррекцию в плановом порядке, что в значительной степени повышает эффективность хирургии на среднем ухе.
Консервативная терапия при вялотекущем процессе у больных ХГСО оправдана в течение 10 дней в качестве подготовки пациента к хирургическому вмешательству. В этот период проводится и обследование пациента. Местное лечение в качестве транстимпанальных нагнетаний целесообразно осуществлять с применением антибактериальных (0,5–1% р–р диоксидина, 0,01% р–р мирамистина и др.), муколитических (ацетилцистеин) и гормональных или комбинированных препаратов 2 раза в сутки. Комбинации вышеперечисленных препаратов с местными физическими факторами воздействия (лазерным облучением, электростимуляцией мышц слуховой трубы и др.) уменьшают явления катарального воспаления слизистой оболочки барабанной полости (так называемого мукозита) и улучшают функции слуховой трубы. При диагностике холестеатомы в аттикальной зоне на дооперационном этапе рекомендуется максимально возможное удаление холестеатомных масс и использование препаратов на спиртовой основе (3% р–р борного или левомицетинового спирта) для уменьшения перифокального воспаления посредством дегидратации.
В качестве основного вида лечения консервативная терапия, носящая паллиативный характер, оправдана только у больных с тяжелыми сопутствующими заболеваниями при условии регулярного наблюдения.
Хирургическое лечение
Хирургическая санация при обострении ХГСО с отогенными осложнениями выполняется в экстренном или отсроченном порядке под общей анестезией в объеме аттикоантротомии с удалением задней стенки слухового прохода или в расширенном ее варианте в зависимости от осложнений.
В плановом порядке хирургическое вмешательство у больных ХГСО проводится через 6–12 месяцев после обострения в условиях специализированного отделения. Хирургия на «сухом» ухе всегда менее радикальна, позволяет дифференцировать и сохранить структуры среднего уха, избежать ятрогенных осложнений и добиться лучших результатов. Вместе с тем выбор методики операции индивидуален и определяется длительностью течения ХГСО, степенью распространения и выраженности патологического процесса, анатомическими особенностями сосцевидного отростка, уровнем слуховых нарушений, состоянием слуховой трубы, квалификацией хирурга и наличием современной аппаратуры. В связи с этим отохирурги используют интрамеатальный, эндауральный, заушный или комбинированный хирургические подходы.
При «сухих» центральных дефектах барабанной перепонки у пациентов с ХГСО интрамеатальным подходом после ревизии барабанной полости выполняется тимпанопластика I–III типа (по Х. Вульштейну) с применением в качестве пластических материалов аутотканей (аутохряща, аутофасции и меатального лоскута). При тотальных и субтотальных перфорациях тимпанальной мембраны эффективна только многослойная пластика, где в качестве опорного каркаса используется аутохрящевая пластина, которая при толщине 0,5 мм не влияет на звукопроведение.
У больных ХГСО и мукозитом после ревизии всех отделов барабанной полости и иссечения гиперплазированных участков слизистой оболочки вне зависимости от размера дефекта барабанной перепонки применяется многослойная пластика с (или без) дренирования барабанной полости, что в значительной степени повышает эффективность операции. Как показывают собственные наблюдения, проявления мукозита барабанной полости у больных ХГСО в силу незнания этой патологии часто принимают за обострение с элементами остеодеструкции, что является причиной необоснованного проведения больших по объему санирующих операций.
У пациентов с ХГСО и холестеатомой в зависимости от активности кариозного процесса, его распространенности и наличия осложнений используются щадящие закрытые и открытые методики санирующих хирургических вмешательств с одновременной реконструкцией звукопроводящей цепи аутотканями. При кистовидной невоспаленной холестеатоме в аттике и адитусе выполняется аттикоадитотомия интрамеатальным (эндауральным) подходом с удалением холестеатомы, реконструкцией аттика и тимпанопластикой I–III типа (закрытый вариант). При распространении невоспаленной холестеатомы в антрум предпочтительной является раздельная аттикоантротомия с тимпанопластикой комбинированным подходом, которая обеспечивает адекватную санацию и сохранение задней стенки слухового прохода. В зарубежной практике эта методика самая распространенная (69% всех операций при холестеатоме). Обязательным условием выполнения закрытых санирующих вариантов операций является ревизия зоны локализации холестеатомы через 1 год. В случаях воспаленной или стелющейся холестеатомы в зависимости от ее распространения и наличия лабиринтных осложнений проводятся полуоткрытые (аттикоадитотомия) или открытые варианты операции (аттикоантротомия с удалением задней стенки слухового прохода) с тимпанопластикой III–IV типа эндауральным или заушным подходом. При невозможности одновременной тимпанопластики она может быть выполнена вторым этапом через 8–12 месяцев. Результаты тимпанопластики одновременно с санирующей операцией или выполненной вторым этапом существенно не различаются. Формирование большой мастоидальной полости требует мастоидопластики или удаления верхушки сосцевидного отростка для уменьшения послеоперационной полости.
За рубежом у 73% больных ХГСО с холестеатомой проводятся закрытые операции, у 27% – открытые, в том числе только у 1,3% больных выполняется радикальная санирующая операция на ухе. Многие авторы отмечают одинаковую частоту послеоперационных холестеатом, реперфораций и кохлеарных нарушений при открытых и закрытых методиках операций.
Представленная тактика лечения больных ХГСО позволяет у 92,4% добиться эффективности тимпанопластики, а при холестеатоме у 60% – выполнить операцию по закрытому варианту и у 93% больных провести тимпанопластику с хорошим функциональным результатом.
Прогноз заболевания благоприятный при постоянном наблюдении оториноларинголога, раннем выполнении санирующих, реконструктивных операций и качественном лечении обострений.
Литература
1. Крюков А. И. и соавт. Показатели заболеваемости и качество оказания амбулаторной лор–помощи больным с патологией уха и верхних дыхательных путей в городе Москве // Мат–лы VII науч.–практ. конференции «Фармакологические и физические методы лечения в оториноларингологии». – М., 2008. – с. 10–13.
2. Загайнова Н. С., Бродовская О. Б. О хирургическом лечении хронического гнойного среднего отита // Российская оториноларингология. – 2008. – Прил. 2. – с. 247–249.
3. Тарасов Д. И., Федорова О. К., Быкова В. П. Заболевания среднего уха. – М.: Медицина, 1988. – 185 с.
4. Тос М. Руководство по хирургии среднего уха. – Томск, 2005. – Т. 1, 2.
5. Ajalloueyan M. Experience with surgical management of cholesteatomas // Arch. Otolaryngol. Head Neck Surg., 2006; 132 (9): 931–933.
6. Gacek R. Ear surgery. – Springer – Verlag, Berlin, Heidelberg, 2008: 120 s.
7. Ikeda M. et al. Canal wall down tympanoplasty with canal reconstruction for middle–ear cholesteatoma: post–operative hearing, cholesteatoma recurrence, and status of re–aeration of reconstructed middle–ear cavity // J. Laryngology & Otology, 2003; 117 (4): 249–255.
8. Mishiro Y. et al.Tympanoplasty with and without mastoidectomy for non–cholesteatomatous chronic otitis media // Eur. Arch. Otorhinolaryngol., 2001; 258: 13–15.
9. Osma U., Cureoglu S., Hosoglu S. The complications of chronic otitis media: report of 93 cases // J. Laryngology & Otology. – 2000; 114 (2): 97–100.
10. Sasaki T. et al. Results of hearing tests after total middle ear reconstruction // Acta Otolaryngologica, 2007; 127 (5): 474–479.
11. Syms M., Luxford W. Management of Cholesteatoma: Status of the Canal Wall // Laryngoscope, 2003; 113 (3): 443–448.
12. Yung M. The use of middle ear endoscopy: has residual cholesteatoma been eliminated? // J. Laryngology & Otology, 2001; 115 (12): 958–961.
Источник