Фото после пересадки кожи при ожоге

Last Updated on 02.07.2017 by Perelomanet
Ожогами называют травмы, которые случаются по причине различных негативных воздействий на человеческие мягкие ткани. Разделяют такие повреждения на 4 вида:
- термические (при воздействии на кожу высоких температур);
- химические (при взаимодействии человека с агрессивными химическими элементами);
- электрические (случайный контакт с источниками высокого напряжения);
- лучевые (случаются в результате различных излучений).

Чаще всего такие поражения кожного покрова происходят по причине неосторожности и при наплевательском отношении к существующим правилам безопасности. У детей ожоги происходят в результате чрезмерной любопытности.
В случае, если произошел ожог 3А и 3Б степени, а также 4, то, скорее всего, для эффективного лечения понадобится хирургическое вмешательство с последующей кожной пластикой.
Пересадка кожи при ожогах таких степеней необходима потому, что некоторые слои мягких тканей подвергаются отмиранию, и такие пораженные участки не поддаются самостоятельной регенерации, а если и восстанавливаются сами, то на них присутствует множество неэстетичных дефектов.
Трансплантация проводится с помощью:
- собственной кожи пострадавшего (аутотрансплантат);
- кожных покровов донора (аллотрансплантат);
- верхних слоев мягких тканей животных (ксенотрансплантат);
- искусственно созданных материалов для пересадки (эксплантат).
Показания для проведения такой операции
Существуют следующие показания для пластики кожного покрова:
- оперативная терапия раненой области с помощью аутокожи. Применяется она для повреждений 3Б и 4 степени, когда поражению подвергаются глубокие слои мягких тканей (иногда и костей), а также происходит их некроз;
- в случае, если нет возможности использовать собственные ткани, используются аллотрансплантанты. Показанием для такой операции является сильное кровоизлияние после некрэктомии (при ожогах 3А степени). Данная процедура позволит ускорить процесс заживления раны эпителием;
- если пораженная область незначительного размера и имеет ярко выраженные границы, то кожа может быть пересаженной уже в ранние сроки после получения травмирования, до того, как проявятся все возможные воспалительные процессы. Называется такой вид терапии «отсроченная радикальная некрэтомия с первичным проведением пластики»;
- в случае, если присутствует глубокая ожоговая рана, занимающая большую площадь на человеческом теле. Хирургическое вмешательство такого типа производится только по завершению полного очищения пораженного участка от отмерших частиц и после того, как грануляционная кожица покроет этот участок.
Действия перед проведением оперативного вмешательства
Перед тем, как лечащий врач назначит операцию, пострадавшего направляют на сдачу анализов, а также он проходит все необходимые диагностические процедуры, по результатам которых устанавливается точный диагноз. Проводятся такие исследования для того, чтобы определить степень тяжести и характер присутствующей травмы, а также для выявления возможных противопоказаний. После того, как проведение оперативного вмешательства будет подтверждено, пациента подготавливают к предстоящей пересадке кожи, очищая кишечник, и следят за тем, чтоб перед самой процедурой больной не употреблял пищу и воду.
Методика выполнение пластики
Пересадку кожи должен выполнять квалифицированный хирург в специально отведенном для этого месте. В первую очередь пациента погружают в состояние сна с помощью общей или местной анестезии. После того, как препарат подействует и больной уснет, на поверхность раны накладывают целлофановый материал, с помощью которого делают очертание травмированной области. После точного определения размера и формы, целлофановый материал накладывается на место донорской кожи и с помощью скальпеля вырезается нужный кусок пересаживаемой ткани.
Лоскут транспортируемого кожного покрова покрывается специальным дерматиновым клеем и помещается на специализированный прибор, который называется «барабан». Барабан совершает круговое движение, во время которого отделяется необходимая толщина слоя эпидермиса. Полученный лоскут помещается на марлевую салфетку и прикладывается на поверхность обожженного участка. Затем границы повреждения и пересаживаемый материал соединяется с помощью капроновых ниток.
Во время произведения обработки транспортируемого элемента проводится остановка кровоизлияния, накладывается специальная повязка с антибактериальным средством и выполняется зашивание. В некоторых случаях донорская ткань подвергается фиксации с помощью шин или гипсовых лонгетов.
После того, как пересадка кожи после ожога будет выполнена, и состояние больного стабилизируется, врач прописывает прием некоторых фармакологических средств, позволяющих ускорить процесс восстановления.
Независимо от того, ребенок подвергался оперативному вмешательству, взрослый или пенсионер, полная регенерация поврежденных тканей произойдет примерно через 3 месяца.
Фото
Ниже вы можете посмотреть фото До и После пересадки кожи.

Источник
Автор Ирина На чтение 8 мин. Просмотров 1.6k. Опубликовано 03.09.2018 Обновлено 18.02.2020
Пересадка кожи после ожога
Каждый из нас хотя бы раз в жизни получал ожог кожи. В большинстве случаев все заканчивалось благополучно и травма не оставила после себя и следа. Но что делать, если площадь поражения очень большая и кожные покровы деформированы. В таких случаях назначается пересадка кожи после ожога для устранения или скрытия явных дефектов.
Показания к пересадке кожи после ожога
Основными показаниями к проведению пластики с помощью пересадки являются тяжелые ожоговые травмы, коснувшиеся глубоких слоев дермы. Кожные ожоги делятся на 4 степени:
- Первая степень — затронута поверхность кожи, пострадавший чувствует небольшую боль, появляется покраснение. Такие травмы лечатся медикаментозно в домашних условиях;
- Вторая степень — ожог проник в верхние слои эпидермиса, чувствуется жжение, могут появиться волдыри. Лечение проводится с помощью лекарственных повязок, госпитализация не требуется;
- Третья степень (А и Б) — чувствуется сильная боль, задеты глубокие подкожные слои, наблюдается некроз тканей. При степени А хирургическое вмешательство показано только для скрытия шрамов на лице и шеи. Для степени Б пересадка проводится на всем теле, т.к. задеты подкожно-жировые ткани;
- Четвертая степень — тяжелые ожоговые повреждения, которые приводят к обугливанию кожи, мышечной ткани, а иногда и костей. Трансплантация кожи необходима в качестве реанимационных мероприятий для сохранения жизни пострадавшего.
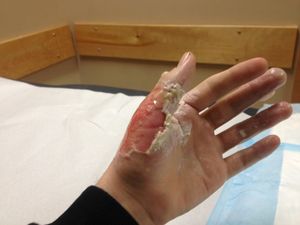
Ожог кисти третьей степени
Трансплантация
Показание к пересадке кожи появляется тогда, когда происходит полная гибель верхних слоев эпидермиса и заживление естественным путем невозможно. Трансплантация в таком случае позволяет защитить открытые раны от проникновения инфекции и дальнейших осложнений. Современны методы проведения подобного рода операций, позволяют не только восстановить поврежденную дерму, и придать ей первоначальный вид, без видимых рубцов и шрамов. К показаниям для пересадки кожи относятся:
- ожоги средней и тяжелой степени;
- образование трофических язв на месте ожога;
- дефекты кожных покровов на видном месте;
- наличие рубцов после заживления;
- обожжена большая площадь.
Особенно важно прибегнуть к трансплантации как можно быстрее, если ожоговые поражения наблюдаются у ребенка. Неправильное срастание кожи может привести к перекручиванию сухожилий и мышц, а это чревато неправильным развитием скелета и проблемами с развитием опорно-двигательного аппарата.
Если ожоговое пространство обширное и глубокое, то оперативное вмешательство проводится только тогда, когда рана полностью очищена и появились грануляционные ткани. Как правило, это происходит спустя 3 недели после получения травмы. Такая операция по пересадке кожи после ожога называется вторичной пластикой.
Ожог ступни четвертой степени
Классификация трансплантатов для пересадки
Для пересадки кожи предпочтительней брать материал у самого пациента (аутотрансплантат). Если такой возможности нет, то прибегают к помощи донора: живого или умершего человека (аллотрансплантат). Иногда врачи используют кожу животных, в частности свиней. В развитых клиниках практикуется выращивание синтетической кожи — эксплантата.
В зависимости от глубины поражения материал для трансплантации разделяют на три вида:
- тонкий — до 3 мм. Биоматериал включает в себя верхний и ростковый кожные слои, имеет мало эластичных волокон;
- средний — 3-7 мм. Состоит из сетчатого слоя, богат эластичными волокнами;
- толстый — до 1.1 см. Включает в себя все кожные слои.
Выбор материала зависит от места локализации ожога, его размера и индивидуальных особенностей организма.
Места взятия трансплантата
Материал для дальнейшей пересадки на раневую поверхность берется из следующих зон:
- живота;
- внутренней части бедра;
- плеч;
- боковых поверхностей грудины;
- спины;
- ягодиц.
Выбор места забора зависит от того, какой толщины нужен трансплантационный материал, но чаще всего выбор падает на ягодицы или спину, т.к. эти места в будущем можно будет прикрыть одеждой.
Подготовительный этап пересадки кожи при ожогах
Как и любое хирургическое вмешательство, пересадка кожи требует определенной подготовки. Пациенту назначают ряд мероприятий, включающие в себя сбор анализов, диагностику, в том числе и дифференциальную, визуальный осмотр и подготовку к проведению анестезии.
Помимо диагностики больному проводят механическое очищение раны от некротических и поврежденных тканей. Необходимо чтобы весь эпителий, не подлежащий восстановлению, был удален, иначе «вторая» кожа не приживется.
За несколько дней до трансплантации проводят подготовку организма для улучшения его функций:
- обработка раны местными антисептиками;
- если присутствует инфекция, накладывают повязки с антисептиком, мазями на основе пенициллина, борной кислотой. Их отменяют за 3 дня до операции;
- переливание крови или плазмы;
- прием витаминов для поддержания общего состояния.
Непосредственно перед операцией нельзя кушать и пить, кишечник должен быть пустым.
Операция по пересадке кожи
Техника и особенности проведения процедуры
Процесс трансплантации включает в себя два этапа: забор биологического материала и проведение непосредственно хирургического вмешательства. Если кожа пересаживается от стороннего донора, то первый этап исключается.
Взятие биоматериала
Больного погружают в состояние сна с помощью наркоза. Забор материала начинается с определения необходимой формы и размера кожного лоскута для закрытия ожоговой раны. Для этого врач накладывает целлофановую пленку на рану и обводит ее контуры.
Кожу в месте иссечения необходимо подготовить. Для этого место забора промывают мыльным раствором, несколько раз медицинским спиртом. Далее трафарет прикладывается к коже и с помощью скальпеля вырезается необходимый лоскут. Полученный образец покрывается дерматиновым клеем и помещается в специальный барабан, где кожа истончается до нужной толщины. Если площадь иссечения большая используют специальный инструмент — дерматом. С его помощью можно сразу отмерять необходимую толщину дермы. Образовавшуюся рану обрабатывают кровоостанавливающими средствами и антисептиками, накладывают асептическую повязку. Как правило «донорские» раны не глубокие, заживают быстро и без осложнений.
Операция по пересадки кожи после ожога
Раневую поверхность обрабатывают антисептиком или физраствором. В некоторых случаях может понадобиться выравнивание раневого ложе, удаление омертвевших тканей, иссечение загрубевших рубцов по краям раны. Полученный в процессе иссечения лоскут кожи переносят на салфетку и прикладывают по конуру к месту ожога. Марлей аккуратно придавливают трансплантат, чтобы зафиксировать его на месте раны. С помощью капроновых нитей края сшиваются, рана обрабатывается и прикрывается стерильной повязкой. Первая перевязка проводится через 5-7 дней после операции в зависимости от площади пересаженной кожи.
Если пересадка кожи требуется на небольшом участке, то донорский трансплантат берут цельный. При пересадке на большую площадь, кожу переносят частями или накладывают трансплантат с микроразрезами, который можно растянуть до нужного размера.
Когда нет возможности взять аутотрансплантаты или требуется временное прикрытие раны, то используется законсервированная трупная кожа. Она является отличной заменой кожи от самого пациента. Перед укладкой на место ожога аллокожу размачивают в растворе с пенициллином. Приложив к ране, закрепляют редкими швами. Место пересадки дезинфицируют и закрывают повязкой.
Противопоказания к проведению пересадки кожи
Процедура пересадки кожи при ожоге по своей природе является безопасным мероприятием, но, как и все врачебные вмешательства имеет некоторые противопоказания. Кожу не пересаживают на некротические раны. В среднем после травмирования и операцией должно пройти от 3 до 4 недель. Также нельзя прибегать к дермопластике если наблюдается воспалительный процесс или нагноение. В таких случаях произойдет 100 % отторжение трансплантата. К абсолютным противопоказаниям относят:
- большую кровопотерю;
- шоковое состояние;
- плохие показатели анализов;
- психические расстройства;
- нарушение работы внутренних органов;
- кровоизлияние или обширная гематома на месте ожога;
- присоединение инфекции.
В случае, когда диагностические исследования неудовлетворительны, операцию переносят на более благоприятный период.
Возможные осложнения после пересадки
Основные условия хорошего истечения операции — правильная подготовка, определение сроков, надлежащий уход. Но даже при соблюдении всех правил, человеческий организм может не принимать пересаженную кожу и отторгать ее. Те же последствия можно ожидать, если при пересадке в ране был гной или омертвевшие ткани. При отторжении назначается повторная операция с новым забором биологического материала. Возможна частичная трансплантация, если отторжение было неполным. Тогда часть, которая прижилась, оставляется, а некротическая заменяется на новую.
Даже после успешного приживления трансплантата на месте пересадки могут проявиться язвы и уплотнения. В таком случае необходима консультация врача. Только он сможет определить метод их устранения. Кроме этого после пересадки кожи могут возникнуть такие осложнения, как:
- кровотечение;
- нарушение чувствительности;
- инфицирование;
- нагноение;
- нарушение двигательных функций.
При любом отрицательном проявлении необходимо обратиться к специалисту.
Обработка раны — важная часть послеоперационного ухода
Особенности ухода и реабилитации после трансплантации
Период восстановления условно можно разделить на 3 периода. Первый проходит в течение 2-3 суток после операции, когда кожные покровы адаптируются друг к другу. Второй этап — регенерация, которая длится 2-2,5 месяца. В течение этого периода необходимо оберегать место с пересаженной кожей от различного рода повреждений. Повязку снимается только по разрешению врача.
Обработка раны — важная часть послеоперационного ухода. Процедура проводится только в клинике с применением стерильных материалов. Для домашнего приема в качестве обезболивающих врач назначает пероральные препараты, а для поддержания водного баланса в ране используются специальные мази. Главное не давать коже в месте пересадки пересыхать, иначе будет чувствоваться сильный зуд. Рекомендации, которые дает врач перед выпиской, состоят в следующем:
- своевременная смена повязки;
- соблюдение постельного режима;
- рану нельзя мочить;
- соблюдение питьевого режима;
- отказ от алкоголя;
- прием витаминов;
- правильное питание.
Третий этап восстановления — реабилитация. Она длится от 3 месяцев до полного излечения. Соблюдая все рекомендации врача, период выздоровления наступает быстро и без явных осложнений. Тогда человек сможет вернуться к привычному образу жизни.
Источник
Ожог – распространенное повреждение, которое можно получить в быту или на производстве. Обжечь кожу можно кипящей жидкостью или паром, раскаленными предметами и частицами расплавленного металла, агрессивными едкими кислотами, щелочами и прочими химическими реагентами. Также к повреждению кожного покрова приводит удар электрического тока и воздействие вредного ионизирующего излучения. При небольших и неглубоких ожогах проводится консервативное лечение. Если же площадь повреждения обширна, а повреждение затрагивает глубокие кожные структуры, единственным действенным методом лечения становится пересадка кожи после ожога.
Степени ожога
 По глубине повреждения тканей ожоги классифицируют на 4 степени.
По глубине повреждения тканей ожоги классифицируют на 4 степени.
- Повреждение поверхностного слоя (эпидермиса), сопровождающееся болезненностью, покраснением и небольшим отеком обожженного участка. Заживает за несколько дней без специального лечения.
- Повреждение эпидермиса и верхнего слоя дермы, проявляющееся сильной болью, отеком, покраснением, образованием пузырей, заполненных прозрачной серозной жидкостью. При грамотной медикаментозной терапии травма заживает за 10-14 дней.
- Ожог 3 степени классифицируется на 2 вида. Степень 3А характеризуется повреждением эпидермиса и дермы, образованием крупных волдырей с мутной жидкостью внутри, струпа (корки) на обожженной поверхности. Степень 3Б диагностируется при поражении всех кожных слоев и частичном повреждении подкожной жировой клетчатки. Образующиеся пузыри заполнены кровянистой жидкостью.
- Самая тяжелая травма, сопровождающаяся обугливанием кожи, мышечной и костной ткани, полной утратой чувствительности из-за разрушения нервных волокон.
Даже маленький по размерам, но очень глубокий ожог опасен проникновением инфекции, ее распространением через кровеносное русло по всему организму. Результатами могут стать сепсис, летальный исход.
Показания к пересадке
Операция по пересадке кожи называется дермопластикой (иначе кожной пластикой, трансплантацией), назначается в ситуациях, когда восстановить обожженные ткани другими способами невозможно.
 Обязательными показаниями к дермопластике являются:
Обязательными показаниями к дермопластике являются:
- 3Б и 4 степень ожога с площадью поражения более 2,5 см;
- ожоги 2-3 степени при обширной площади повреждения;
- образование грубой рубцовой ткани, сильные кожные дефекты;
- трофические язвы на обожженном участке.
Ожоги 2 и 3А степени являются пограничными, обычно лечатся консервативно. Реже для ускорения регенерации и предупреждения осложнений врач может порекомендовать провести пересадку кожи.
При глубоких ожогах, занимающих большую площадь, операцию нельзя проводить до образования на раневой поверхности молодой грануляционной соединительной ткани, поэтому пересадка осуществляется не раньше, чем через 20-30 дней после травмы. При маленьких ранах с ровными краями и отсутствии участков некроза пластику разрешается выполнять в течение первой недели после травмы.
У детей
Особенно тяжелые ожоговые повреждения кожи диагностируются у детей – по данным статистики, дермопластику перенесли более половины пострадавших детского возраста. Пересадка кожи после ожога у детей производится обязательно, в ином случае происходит:
- формирование грубых рубцов, стяжений, заметных кожных дефектов, вызывающих функциональные нарушения, физический дискомфорт и психологические расстройства;
- неправильное формирование опорно-двигательного аппарата (из-за неравномерного растяжения здоровых и рубцовых тканей сухожилия и мышечные волокна перекручиваются).
Противопоказания
 Противопоказаниями к проведению дермопластики являются:
Противопоказаниями к проведению дермопластики являются:
- отсутствие молодой соединительной (грануляционной) ткани при обширном повреждении;
- участки некроза на ране;
- воспаление на пораженных и близлежащих здоровых участках;
- выделение серозного или гнойного экссудата;
- множественные кровоизлияния, скопление жидкой или свернувшейся крови в мягких тканях (гематома).
К относительным противопоказаниям относят неудовлетворительное физическое состояние пациента:
- ожоговый шок;
- потерю большого объема крови;
- истощение;
- низкий гемоглобин и плохие показатели других лабораторных исследований.
Подготовка к дермопластике
Первичная дермопластика проводится через 3-4 дня после ожога при небольшой площади раны, не требует подготовительных мероприятий.
Но чаще осуществляется вторичная (спустя 20-30 дней после получения травмы) пересадка кожи после ожога. В этом случае обязательна подготовка раны к хирургическому вмешательству: механическое очищение и медикаментозная терапия, направленная на удаление гнойного и некротического содержимого, предупреждение или лечение уже возникших инфекционных осложнений. Также проводятся мероприятия, направленные на стабилизацию и улучшение общего физического состояния пациента.
 Этап подготовки включает:
Этап подготовки включает:
- назначение витаминных и общеукрепляющих средств (для повышения сопротивляемости организма);
- системную антибактериальную терапию;
- применение местных антисептиков и антибактериальных препаратов (накладывание мазей под повязку прекращают за 3-4 дня до намеченной даты трансплантации, поскольку оставшиеся частицы лекарственных средств могут осложнять приживление трансплантата);
- антисептические ванны с раствором перманганата калия или фурацилина;
- УФ-облучение раневой поверхности;
- гемотрансфузию (переливание крови) или трансфузию плазмы (проводятся по показаниям).
На этапе подготовки пострадавший переводится на белковое питание. Проводятся лабораторные анализы, контроль массы тела пациента, выбор средств, которые будут применяться для анестезии, и вида обезболивания. При небольшой площади раны используется местный наркоз, при обширных и глубоких ожогах пластику производят под общей анестезией.
При наличии больших очагов некроза проводится некрэктомия – хирургическое иссечение отмерших тканей, струпа. Этот метод часто используют для подготовки к дермопластике кожи ребенка при условии, что повреждение охватывает не больше 10% кожного покрова.
Техника операции

OLYMPUS DIGITAL CAMERA
Пересадка кожи при ожогах проводится в несколько этапов.
- Специальным инструментом проводится забор материала для трансплантации. Этот этап опускается, если трансплантационным материалом служит не собственная кожа.
- Ожоговая рана подготавливается к пересадке: производится зачистка раневой поверхности, удаляются некротические ткани, иссекаются грубые рубцы по краям раны, раневое ложе выравнивается, обрабатывается антисептиком, орошается раствором антибиотика.
- Трансплантат совмещается с краями раневой поверхности, при необходимости фиксируется кетгутом (самостоятельно рассасывающийся шовный материал), смесью растворов фибрина и пенициллина.
- Донорский материал орошается растворами глюкокортикостероидов для снижения риска отторжения.
- На пересаженный материал накладываются влажные ватные шарики и тампоны, сверху – давящая повязка.
Используемые материалы
 Существуют различные синтетические и природные материалы, используемые для дермопластики:
Существуют различные синтетические и природные материалы, используемые для дермопластики:
- аутокожа – собственная кожа, взятая с необожженного участка тела, который обычно скрыт одеждой (внутренняя поверхность бедра, спина, ягодицы);
- аллокожа – трупная кожа (отобрана у мертвого человека), законсервированная для последующего применения в трансплантационной хирургии;
- ксенокожа – кожа животных (чаще – свиная);
- амнион – зародышевая оболочка эмбриона человека и высших позвоночных (пресмыкающиеся, птицы, млекопитающие);
- выращенные в искусственных условиях коллагеновые и эпидермальные материалы.
Кожную пластику чаще всего специалисты проводят с применением биологических материалов – аутокожи и аллокожи. Амнионом, ксенокожей, другими синтетическими и природными материалами раневую поверхность в основном покрывают временно, с целью предотвращения инфицирования.
При выборе подходящего материала также учитывается глубина ожога. При травмах 3Б и 4 степени рекомендуется использовать собственную кожу, тогда как при повреждениях 3А степени пластику проводят с применением аллокожи.
При пересадке собственной кожи могут применяться лоскуты, взятые с определенного участка тела, никак не соединяющиеся с другими тканями и органами. Такой вид операции называется свободной пластикой. Операция с использованием расположенной вокруг раны кожи, которая с помощью микроскопических разрезов смещается и натягивается на ожоговую область, называется несвободной пластикой.
Качество и физические характеристики трансплантата зависят от толщины лоскута. По этому параметру донорские материалы классифицируются на 4 вида.
- Тонкий лоскут (не более 20-30 микрон). Включает эпидермис и базальный слой дермы. Характеризуется плохой эластичностью, часто сморщивается, легко повреждается, поэтому при ожогах используется очень редко, в основном для временного покрытия ожоговой области.
- Лоскут средней толщины, иначе промежуточный, расщепленный (от 30 до 75 микрон). Состоит из эпидермиса и дермы (полного или частичного слоя). Характеризуется высокой прочностью и эластичностью, практически не отличается от собственной здоровой кожи. Для трансплантации после ожогов используется чаще всего, подходит для восстановления кожи на подвижных участках (суставные поверхности), поскольку обладает достаточной эластичностью, не затрудняет движения.
- Толстый лоскут (50-120 микрон). Включает все слои кожного покрова. Используется при очень глубоких ранах или повреждении открытых участков тела (лицо, шея, область декольте). Пересаживается только на участки, где есть достаточное количество капилляров, которые будут соединяться с сосудами донорского лоскута.
- Композитный лоскут. Кроме собственно кожи, включает подкожную жировую клетчатку и хрящевую ткань. Используется при ожогах лица.
Реабилитация
 Восстановление кожи после пластики протекает в 3 этапа:
Восстановление кожи после пластики протекает в 3 этапа:
- адаптация совмещенных кожных покровов (первые 2 суток после операции);
- регенерация (длится 3 месяца);
- стабилизация.
- В этот период очень важно выполнять все врачебные рекомендации. В ином случае могут развиваться различные осложнения: формируются рубцы после пересадки, трансплантат не приживается, развивается вторичное инфицирование.
Как долго приживается кожа
Обычно пересаженная кожа приживается через 7-10 дней, реже этот процесс затягивается на 1-2 месяца. На протяжении первых 7 дней после пластики повязка не снимается. Затем врач снимает верхние слои повязки, осматривает рану. Решение о проведении перевязки принимает доктор на основании общего состояния пациента. Если повязка сухая, отечности нет, не повышается температура, меняют только верхний слой повязки. Если повязка влажная из-за скапливающегося экссудата, проводят полную перевязку.
Если процесс приживления протекает нормально, через 12-14 дней трансплантат срастается с кожей. Сразу после снятия повязки пересаженный материал имеет неравномерный и бледный оттенок, спустя время приобретает окрас здоровой кожи.
При выделении крови или гноя из раны высок риск отторжения пересаженного материала. В этом случае возникает необходимость в проведении повторной операции по пересадке.
Уход после пересадки
 На этапе регенерации необходимо выполнять все врачебные рекомендации:
На этапе регенерации необходимо выполнять все врачебные рекомендации:
- своевременно посещать доктора для осмотров и перевязок;
- исключить механическое и термическое воздействие на участок с донорской кожей;
- избегать намокания раневой области;
- снимать повязку только по разрешению доктора.
- В первые дни после снятия повязки показаны:
- прием обезболивающих препаратов;
- обработка пересаженной кожи специальными мазями для предотвращения пересыхания и шелушения;
- применение мазей, устраняющих кожный зуд.
В этот период важно соблюдать питьевой режим, ввести в питательный рацион достаточное количество белковой пищи, исключить потребление жиров и спиртного, принимать комплексы витаминов и минералов и препараты с омега-3 жирными кислотами.
Уход за кожей прекращают, когда начинается процесс стабилизации. Только на этом этапе можно с точностью говорить о том, что операция прошла успешно и ткани окончательно прижились.
Когда обращаться к врачу
Срочное обращение к специалисту требуется, если на этапе реабилитации:
- повышается температура тела;
- отмечаются тошнота, головные боли, общая слабость и прочие симптомы интоксикации;
- в области раны возникает сильная боль;
- рана кровоточит, выделяется гной.
Осложнения
Одним из основных осложнений кожной пластики является отторжение трансплантата, которое может возникнуть даже после пересадки собственной кожи. Причиной подобного явления чаще всего становится наличие в ране остатков гноя, некротических клеток, лекарственных веществ.
При отторжении возникает полный или частичный некроз пересаженной кожи. В этом случае омертвевшие ткани удаляют, после чего проводят повторную пересадку. Если отторжение частичное, удаляют только очаги некроза, оставляя прижившиеся ткани.
 К другим распространенным осложнениям кожной пластики относят:
К другим распространенным осложнениям кожной пластики относят:
- кровоточивость послеоперационных швов;
- уплотнение тканей и формирование рубцов по краю раневой поверхности (в месте соединения здоровой и донорской кожи);
- вторичное инфицирование раны (при нарушении правил предоперационной подготовки либо несоблюдении асептики во время хирургического вмешательства);
- сепсис;
- растрескивание донорской кожи, появление на ее поверхности язв и эрозий, ограничение движений из-за стягивания, особенно на суставных поверхностях (происходит при неправильном выборе материала или несвоевременном проведении трансплантации);
- снижение чувствительности, атрофия (уменьшение объема) тканей в зоне пересадки.
Плюсы и минусы пластики кожи

Трансплантация кожи после ожога, как и все другие виды пластики, имеет свои преимущества и недостатки. К первым можно отнести:
- защиту раны от инфицирования и механических повреждений;
- предотвращение испарения влаги и потери питательных соединений через открытую поверхность раны;
- более эстетичный внешний вид после заживления раневой поверхности.
Из недостатков хирургического вмешательства можно выделить:
- возможность отторжения пересаженного материала (при пересадке собственной кожи риски значительно ниже);
- вероятность развития других осложнений;
- психологический дискомфорт пациента (к примеру, если донорским материалом выступает трупная кожа или ткани, взятые с ампутированной конечности).
Стоимость
Стоимость кожной пластики определяется различными факторами: площадью поврежденной поверхности и сложностью конкретной операции, видом используемых для трансплантации материалов и анестезии, прочих фармакологических средств, квалификацией и профессионализмом хирурга, расположением и репутацией клиники. В зависимости от этих факторов цена на операцию может составлять от 10 000 до 200 000 рублей.
Пластика кожи после ожога не является сложной и продолжительной операцией. Но в некоторых ситуациях приживление трансплантата после пересадки протекает плохо, даже если донорским материалом является собственная кожа. Детальная подготовка к пластической операции, правильный расчет сроков ее проведения, соответствующий уход в период реабилитации являются обязательными условиями успешной пластики кожи и позволяют свести к минимуму вероятность развития послеоперационных осложнений.
Смотрите также:
Источник
