Физиотерапия магнит при пневмонии у

.jpg) Магнитотерапия при пневмонии назначается в дополнение к основной схеме лечения. Магнитотерапия повышает эффективность доставки лекарств, а также обладает собственным лечебным действием.
Магнитотерапия при пневмонии назначается в дополнение к основной схеме лечения. Магнитотерапия повышает эффективность доставки лекарств, а также обладает собственным лечебным действием.
Магнитотерапия при пневмонии помогает:
- улучшить циркуляцию крови и газообмен в легких;
- замедлить размножение патогенных микроорганизмов;
- активизировать иммунитет;
- уменьшить вязкость выделений и вывести их из легких;
- устранить лёгочный спазм и раздражение воспаленных тканей;
- ускорить восстановление после воспаления.
Магнитотерапия при воспалении легких проводится курсом в 10-15 сеансов. Курс начинают, сняв с помощью лекарств острое воспаление и высокую температуру. Магнитотерапия после пневмонии поможет до конца подавить воспалительный процесс и избежать хронических проблем с легкими.
Магнитная терапия – это метод физиотерапии, основанный на свойствах тканей поглощать магнитное поле и изменяться под его влиянием. Ткани мягко нагреваются, расширяются сосуды, замедляется передача сигнала о боли по нервной системе.
Магнитотерапия противопоказана, если есть кардиостимулятор, злокачественные опухоли, острое воспаление, температура, заболевания крови и кровотечения.
Магнитотерапия при пневмонии у взрослых и у детей обычно не отличается, менее интенсивное магнитное поле используется только для грудных детей. Физиотерапию магнитом можно проводить дома с помощью простых и безопасных домашних приборов.
| ||||
|
| ||||
| ||||
|
Источник
Бодрова Р.А., Главный внештатный специалист по медицинской реабилитации МЗ РТ, научный руководитель Центра реабилитации ГАУЗ «Госпиталь для ветеранов войн» МЗ РТ заведующий кафедрой реабилитологии и спортивной медицины КГМА – филиала ФГБОУ ДПО РМАНПО МЗ РФ д.м.н., доцент
Кучумова Т.В., Главный внештатный специалист по физиотерапии УЗ г.Казани МЗ РТ, заведующая отделением физиотерапии ГАУЗ «Госпиталь для ветеранов войн» МЗ РТ
Для пневмонии, вызванной новой коронавирусной инфекцией COVID-19 характерно наличие таких осложнений, как, кашель, одышка, утомляемость, нарушение сна, аппетита и др. Поиск и внедрение новых методов физической реабилитации является актуальной задачей современной медицины. Одним из безопасных и наиболее часто рекомендуемых методов лечения пневмонии является низкочастотная магнитотерапия [Ушаков А.А., 2009; Пономаренко Г.Н., 2016]. В работе ряда авторов было показано, что низкочастотная магнитотерапия оказывает противовоспалительное, противоотечное, седативное действия; улучшает микроциркуляцию, ускоряет сроки рассасывания инфильтративных изменений [Пономаренко Г.Н.,2017; Епифанов В.А., Епифанов А.В., 2020].
Учитывая последствия пневмонии, вызванной COVID-19, проявляющиеся в виде респираторных и психоэмоциональных нарушений, крайне актуальным является изучение эффективности низкочастотной магнитотерапии у пациентов перенесших пневмонию, вызванную новой коронавирусной инфекцией.
Целью исследования явилась оценка эффективности применения низкочастотной магнитотерапии в комплексной медицинской реабилитации пациентов, перенесших пневмонию в фазе реконвалесценции.
Материалы и методы
С 05.06.2020 на базе ГАУЗ «Госпиталь для ветеранов войн» г. Казани МЗ РТ в перепрофилированном отделении медицинской реабилитации в форме дневного стационара для пациентов, перенесших пневмонию, вызванной COVID-19, под наблюдением находилось 52 пациента с диагнозом: Внебольничная пневмония, вызванная новой вирусной инфекцией, ДН 0-1, (J 16.8). Сопутствующий диагноз: Астеническое состояние после перенесенной новой вирусной инфекции (G 93.3) в фазе реконвалесценции на этапе реабилитации. Средний возраст пациентов составил 56,2 ± 1,1 года. Все пациенты имели стабильный соматический статус по шкале реабилитационной маршрутизации (2,9+0,7 балл). Был разработан дизайн исследования: двойной плацебо-контролируемый метод.
Для исследования были установлены следующие критерии исключения: отсутствие реабилитационного потенциала; ШРМ 4 и 5 балл. (ТШМ = 150–300 м, тесты с физической нагрузкой (велоэргометрия /спироэргометрия) = 25–50 Вт /2–3,9 МЕ; стенокардия возникает при ходьбе от 100 до 500 м по ровной местности, при подъеме на один пролет обычных ступенек, в среднем темпе и в нормальных условиях; нуждается в посторонней помощи при выполнении повседневных задач: одевание, раздевание, посещение туалета, прием пищи и др.); нестабильность соматического и неврологического статуса; выраженная интоксикация, гипертермический синдром (температура тела выше 37,0°С); рО2 <95%; II- III стадии сердечно-легочной недостаточности, хроническая болезнь почек и печеночная недостаточность выше II ст.; выраженные нарушения ритма и проводимости (множественные групповые и политопные желудочковые экстрасистолы, полная АV-блокада, тахисистолическая форма фибрилляции предсердий), заболевания крови; геморрагический синдром, легочное кровотечение и наличие крови в мокроте; пневмоторакс, подозрение или наличие новообразования в области воздействия; наличие кардиостимулятора и инородных металлических тел; психоорганический синдром; судорожный синдром.
Пациенты были рандомизированно разделены на две группы: I-я группа (основная; 30 чел.) – пациенты, которым проводили на фоне стандартной терапии на 15-й день после выписки из стационара низкочастотную магнитотерапию на аппарате АЛМАГ-02 (Еламед, Россия). Индукторы устанавливали на проекции легких продольно или поперечно, дозируя процедуры по величине магнитной индукции; частота 50-100 Гц, интенсивность воздействия – 20-30 мТл, длительность процедуры 10-20 минут, на курс 15-20 ежедневных процедур продолжительностью по 15-30 мин. II-я группа (контрольная; 22 чел.) – пациенты, которым проводили низкочастотную магнитотерапию плацебо на аппарате АЛМАГ-02 (Еламед, Россия).
Всем проводили стандартную терапию, включающую поляризованный свет, озонотерапию, ЛФК, массаж, коррекцию психо-эмоционального фона. Пациенты обеих групп были сопоставимы по полу, возрасту, исходной клинической картине, сопутствующим заболеваниям, проводимому стандартному лечению.
С целью объективной оценки эффективности лечения применяли согласно Временным клиническим рекомендациям МЗ РФ по профилактике, диагностике и лечению новой коронавирусной инфекции COVID-19 (версия 7 от 03.06.2020 г.), Временным клиническим рекомендациям по медицинской реабилитации при новой коронавирусной инфекции (версия 1.0. от 21.05.2020 г.) следующие клинико-инструментальные методы и шкалы: спирометрию с помощью спирографа «MIR» (Италия), экскурсию грудной клетки, шкалу реабилитационной маршрутизации (ШРМ), опросник качества жизни (EQ-5D), шкалу Борга для оценки пациентом переносимости физических нагрузок, ЭКГ, сатурацию кислорода в крови. Все пациенты поступали с результатами КТ грудной полости. Исследования проводили до и после курса лечения.
Статистический анализ проводился на персональном компьютере под управлением операционной системы MSWindows 10 (Microsoft) c использованием программы GraphPadPrism7. Для оценки статистической значимости различий между основной и контрольной группой до и после проведения лечения использовался непараметрический W критерий Вилкоксона для зависимых переменных.
Результаты исследования
При поступлении на амбулаторную медицинскую реабилитацию в форме дневного стационара у 1,9% (1 чел.) отсутствовали изменения на КТ (0); у 17,3% (9 чел.) пациентов были выявлены нарушения легкой степени (КТ-1); у 53,8% (28 чел.) – средней степени (КТ-2); у 26,9 % (14 чел.) – тяжелые нарушения (КТ-3). При поступлении 94,2% (49 чел.) пациентов предъявляли жалобы на выраженную слабость, сухой кашель, снижение толерантности к физической нагрузке; раздражительность и нарушение сна – 88,5% (46 чел.). Сатурация кислорода у всех пациентов была в пределах нормы (98,9±0,2).
После проведенной комплексной медицинской реабилитации с применением низкочастотной магнитотерапии у пациентов I-й группы (основная) было выявлено уменьшение слабости у 86,7% (16 чел.), одышки у 76,7% (21 чел.), кашля у 80% (24 чел.), нарушения сна – у 75,7% (25 чел.) р=0,0016).; во II-й (контрольной) было выявлено уменьшение слабости у 72,7% (16 чел.), одышки у 36,3% (8 чел.), кашля у 54,5% (12 чел.), нарушения сна – у 63,6% (14 чел.; р=0,34).
По шкале одышки mMRC Комитета медицинских исследований (MedicalResearchCouncil) в I-й (основной) группе было установлено снижение тяжести одышки на 56,0% (до лечения 2,0±0,3 балл., после лечения 0,88±0,2 балл.; р=0,0034), в II-й (контрольной) группе достигнутые результаты не имели статистической значимости (до лечения 2,1±0,2 балл., после лечения 1,9±0,1 балл.; р=0,012). При проведении спирометрии у пациентов I-й группы (основная) было установлено повышение жизненной емкости легких на 16,4% (до лечения 2,49±0,4 л, после лечения 2,98±0,2 л; р=0,0026); во II-й (плацебо-контрольная) на 1,6% (до лечения 2,51±0,3 л, после лечения 2,55±0,1 л; р=0,31). Необходимо отметить, что у пациентов I-й (основной) группы было выявлено увеличение экскурсии грудной клетки на 45,6% (до лечения 2,58±0,5 см, после 4,74±0,3 см; р=0,0006), во II-й (контрольной) группе – на 17,4% (до лечения 2,47±0,6 см, после 2,9±0,2 см; р=0,26).
При оценке переносимости пациентами физических нагрузок по шкале Борга было выявлено снижение уровня одышки с умеренной до легкой у пациентов I-й (основной) группы на 64,0% (до лечения 3,0±0,5 балл., после лечения 1,08±3 балл. р=0,0023); у пациентов II-й (контрольной) группы – на 22,6% (до лечения 3,1 ±0,3 балл., после лечения 2,4±0,5 балл.; р=0,12).
После проведения комплексной медицинской реабилитации с применением низкочастотной магнитотерапии в I-й (основной) группе были выявлены достоверные улучшения по шкале реабилитационной маршрутизации, в частности, уменьшение ограничений жизнедеятельности на 62,7% (до лечения 3,0 ±0,4 балл., после – 1,12± 0,1 балл.; р=0,0041), во II-й (контрольной) группе – на 13,8% (до лечения 2,9 ±0,5 балл., после 2,5±0,3 балл.; р=0,21).
При анализе состояния здоровья пациентов по опроснику качества жизни EQ-5D на фоне применения низкочастотной магнитотерапии были выявлены улучшения общей мобильности (подвижности) на 44,0%, бытовой активности на 26,0%, снижение боли/дискомфорта на 47,9%, тревоги и депрессии на 42,0%, тогда как, в плацебо-контрольной группе статистически значимых изменений не было установлено (р=0,1).
Таким образом, применение низкочастотной магнитотерапии в медицинской реабилитации пациентов после перенесенной пневмонии, ассоциированной с COVID-19, позволяет улучшить общее состояние, функцию легких, повысить толерантность к физической нагрузке и способствовать восстановлению активности в повседневной жизни.
Источник
В настоящее время заболевания органов дыхания занимают четвертую позицию в системе основных причин, приводящих к смертности больных.
Однако избежать неприятных последствий и осложнений можно только путем применения комплексного лечения, в которое входит физиотерапия и прием лекарственных препаратов.
Если говорить просто, то физиотерапия при пневмонии представляет собой комплекс внешних природных и искусственно созданных физических факторов, оказывающих благотворное воздействие на организм больного.
 Основная задача данной методики заключается в том, чтобы ускорить процесс выздоровления, и уменьшить риски возникновения осложнений при пневмонии.
Основная задача данной методики заключается в том, чтобы ускорить процесс выздоровления, и уменьшить риски возникновения осложнений при пневмонии.
Таким образом, каждый врач, занимающийся лечением своего пациента, назначает, вместе с медикаментозной терапией, определенные физиопроцедуры, направленные на нормализацию состояния и скорейшее выздоровление пациента.
Преимущества и противопоказания для проведения физиотерапии
Своевременность назначения физиотерапии при заболеваниях легких способствует быстрому выздоровлению больного. Поэтому, чем раньше будут назначены физические методы воздействия на организм пациента, тем меньше будет риск возникновения возможных осложнений.
Применять физиопроцедуры можно уже с первой недели болезни и, вплоть, до ее полного излечения. Данный вид терапии включается в себя следующие преимущества:
- посредством проведения процедур, у больного наблюдается улучшение кровоснабжения в тканях легких,
- физиотерапия оказывает бактериостатистическое, обезболивающее и противовоспалительное действие,
-
 стимулируется иммунная система,
стимулируется иммунная система, - процедуры оказывают десенсибилизирующий эффект,
- улучшается общее состояние пациента,
- при проведении физиопроцедур у пациента формируются рефлекторные, местные и генерализованные функции организма,
- уменьшается риск возникновения осложнений,
- улучшается отхождение мокроты,
- нормализуется работа органов дыхания.
Проводиться терапия может в специальных физиотерапевтических кабинетах, а так же больницах и на дому пациента. Методы терапии определяются врачом в индивидуальном порядке, в зависимости от степени тяжести заболевания и состояния больного.
Опытный врач назначает те или иные физиопроцедуры, исходя из состояния больного, а так же его персональных показателей (возраст, наличие хронических патологий, физическое состояние пациента, стадия пневмонии и т.д.).
Однако стоит учитывать тот факт, что данные мероприятия могут быть назначены не всем, так как у них имеются определенные противопоказания, например:
- лихорадочное состояние и завышенная температура (более 38 градусов) в момент обострения пневмонии,
- наличие кровотечения или предпосылки к нему,
- острые хронические заболевания, которые сопровождаются сильными воспалительными процессами и гнойными образованиями,
-
 наличие злокачественных новообразований,
наличие злокачественных новообразований, - сердечно-сосудистые заболевания,
- сильная легочная недостаточность,
- плохая свертываемость крови,
- эпилепсия,
- наличие у больного черепно-мозговых травм или атеросклероза мозга,
- буллезная эмфизема легких,
- развитие нейротоксикоза, в частности, у детей,
- нестабильное психическое состояние пациента,
- туберкулез.
Важно понимать, что проведение физиотерапии в момент обострения пневмонии ни в коем случае недопустимо. Назначают процедуры лишь после того, как общее состояние больного стабилизируется, что помогает избежать ухудшения положения больного и возникновения осложнений.
Основные методы физиотерапии, применяемые при лечении воспаления легких
В настоящее время существует огромное количество разнообразных физиопроцедур, которые широко применяются во время лечения пневмонии. Ниже пойдет речь о самых популярных методиках, применяемых в современной медицинской практике:
Метод физического воздействия при помощи УВЧ. Предполагает лечение специальным электрическим полем определенной частоты путем воздействия на зону поражения легкого. Благодаря данной терапии у больного уменьшается отечность легкого, нормализуется микроциркуляция в тканях, усиливается отхождение мокроты.
 Так же данный метод терапии оказывает бактериостатистическое и рассасывающее воздействие. Курс лечения может длиться от пяти до семи сеансов ежедневно по десять минут каждый.
Так же данный метод терапии оказывает бактериостатистическое и рассасывающее воздействие. Курс лечения может длиться от пяти до семи сеансов ежедневно по десять минут каждый.Очень эффективными являются ингаляции, которые проводятся с использованием ультразвуковых манипуляций с применением целебных паров, проникающих в самый дальний отдел дыхательной системы.
В качестве лекарственных препаратов могут быть использованы антибиотики, травы, гормональные средства и муколитики. Благодаря ингаляциям у пациента значительно улучшается отхождение мокроты, что позволяет избавить больного от спазма бронхов. Курс лечения может длиться до десяти дней включительно. Каждый сеанс занимает от 10 до 15 минут ежедневно.
Очень часто используется такой метод физиотерапии, как электрофорез. Метод применяется в том случае, если у пациента отсутствует тяжелая стадия пневмонии. Принцип терапии заключается в том, что лекарственное средство (антибиотик или отхаркивающий препарат) проникают непосредственно в очаг инфекции.
Достигается такой эффект благодаря тому, что на кожу пациента накладываются специальные электроды, пропускаемые через лекарственные препараты, которые, в свою очередь, распадаются на ионы и проникают в самый эпицентр воспаления.
 Электрофорез оказывает противовоспалительное и обезболивающее воздействие, у больного нормализуется обмен веществ, и наблюдается улучшение кровообращение в тканях легких. Курс лечения данным методом физиотерапии может достигать пятнадцати дней по двадцать минут ежедневно.
Электрофорез оказывает противовоспалительное и обезболивающее воздействие, у больного нормализуется обмен веществ, и наблюдается улучшение кровообращение в тканях легких. Курс лечения данным методом физиотерапии может достигать пятнадцати дней по двадцать минут ежедневно.- Биоптрон терапия представляет собой воздействие на очаг воспаления путем поляризованного света, что позволяет избавиться от воспалительного процесса, увеличить силу метаболизма и кровообращения. Лечение может достигать двадцати сеансов в течение двадцати суток.
- Достоинство лечение путем волнового воздействия заключается в том, что методика может применяться сразу же после того, как у больного нормализуется состояние и спадет высокая температура. Продолжительность терапии составляет 1 неделю короткими сеансами по пять минут ежедневно.
Помогает добиться противовоспалительного и бронхолитического эффекта магнитотерапия. Суть процедуры заключается в том, что на очаг воспаления воздействует магнитное поле высокой частоты.
 Чаще всего назначается при воспалении легких с явно выраженной интоксикацией. Одна процедура занимает от пяти до десяти минут. Продолжительность курса составляет не более десяти дней.
Чаще всего назначается при воспалении легких с явно выраженной интоксикацией. Одна процедура занимает от пяти до десяти минут. Продолжительность курса составляет не более десяти дней.- Если у пациента наблюдаются сильные застойные явления, ему назначают ИК-облучение. Благодаря воздействию инфракрасных лучей у пациента нормализуется кровообращение, и стимулируется работа фагоцитоза. Назначают от десяти до пятнадцати сеансов за один курс.
- Положительного эффекта при лечении пневмонии можно добиться путем специального массажа, который воздействует непосредственно на грудную клетку больного. Благодаря данному методу физиотерапии, у пациента улучшается кровообращение, уменьшаются спазмы, и восстанавливается эластичность тканей легких.
Еще один действенный способ физиотерапии – индуктотермия. Предполагает лечение больного посредством воздействия на пораженную область легкого высокочастотным магнитным излучением.
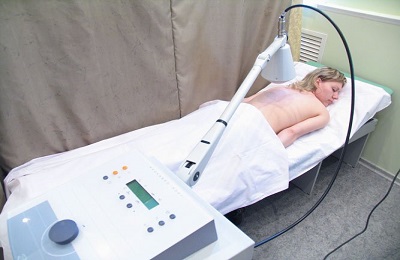 Благодаря чему, у пациента восстанавливается микроциркуляция и улучшается лимфоотток. Более того, индуктотермия способствует улучшению обмена веществ и ликвидации бронхоспазмов. Для достижения максимального эффекта достаточно не более десяти сеансов, длительность которых составляет по пятнадцать минут за раз.
Благодаря чему, у пациента восстанавливается микроциркуляция и улучшается лимфоотток. Более того, индуктотермия способствует улучшению обмена веществ и ликвидации бронхоспазмов. Для достижения максимального эффекта достаточно не более десяти сеансов, длительность которых составляет по пятнадцать минут за раз.- И последний метод физиотерапии, широко применяемый при лечении воспаления легких – лечебная и дыхательная гимнастика. Благодаря специальным упражнениям, грамотно подобранным врачом, можно добиться максимального эффекта при лечении пневмонии.
Несмотря на то, что физиотерапия имеет положительную динамику при лечении заболеваний легких, всегда нужно помнить о том, что назначают ее только после того, как у пациента спадет острый период воспалительного процесса.
В противном случае, терапия может лишь усугубить состояние больного и привести к серьезным осложнениям.
Загрузка…
Источник



