Есть ли последствия после пневмонии у детей
Симптомы пневмонии у ребенка
- Чаще заболевание начинается с резкого повышение температуры тела, ознобов.
- Общие симптомы интоксикации:
- общая слабость;
- снижение работоспособности;
- потливость (преимущественно ночью);
- снижение аппетита;
- боли в мышцах, суставах;
- головная боль;
- при тяжелом течении – спутанность сознания.
- Легочные проявления:
- кашель – сначала сухой, потом с выделением мокроты;
- одышка;
- возможна боль в грудной клетке, усиливающаяся при дыхании (в случае вовлечения в процесс плевры).
- Возможны другие симптомы:
- румянец, герпес на стороне поражения;
- симптомы со стороны желудочно-кишечного тракта – боли в животе, рвота, диарея (при пневмониях, вызванных атипичными возбудителями – микоплазмой, легионеллой, хламидией).
Инкубационный период пневмонии у ребенка
Длительность инкубационного периода различна, зависит от возбудителя и организма человека (состояние иммунитета, наличие сопутствующих заболеваний) и составляет от 1-3 дней при типичных формах и до 2-3 недель при пневмониях (воспаление легких), вызванных атипичными возбудителями (микоплазма, легионелла, хламидия).
Формы пневмонии у ребенка
Современная классификация пневмонии (воспаление легких):
- Внебольничная пневмония (домашняя) – заражение произошло вне больничного учреждения:
- типичная (у пациентов с отсутствием выраженных нарушений иммунитета);
- у пациентов с выраженными нарушениями иммунитета (например, СПИД, другие иммунодефицитные состояния);
- аспирационная пневмония – развивается при попадании в дыхательные пути частиц пищи, рвотных масс, инородных тел (чаще у лиц, находящихся в бессознательном состоянии: в алкогольном опьянении (для подростков, употребляющих алкоголь), в коме, под наркозом). Часто осложняется абсцессом легкого (ограниченный очаг воспаления легочной ткани с ее расплавлением и образованием полости, заполненной гнойными массами);
- пневмония, вызванная атипичными возбудителями (микоплазма, легионелла, хламидия). Ее особенностями является появление симптомов, нетипичных для классического течения пневмонии (к традиционным жалобам присоединяются симптомы со стороны желудочно-кишечного тракта: диарея (понос), рвота, поражение печени, боли в мышцах, суставах, головные боли, головокружение) и невозможность обнаружения данных возбудителей в анализе мокроты.
- Нозокомиальная пневмония (госпитальная, внутрибольничная):
- собственно нозокомиальная – при нахождении в стационаре не менее 48 часов;
- вентилятороассоциированная пневмония – у пациентов, находящихся на искусственной вентиляции легких;
- нозокомиальная пневмония у пациентов с выраженными нарушениями иммунитета (пересадка донорских органов, прием препаратов группы цитостатиков).
- Пневмония, связанная с оказанием медицинской помощи:
- у лиц, находящихся на длительном диализе (аппаратный способ очистки крови);
- обработка раневой поверхности в домашних условиях.
Классификация по степени тяжести:
- легкое течение;
- среднетяжелое течение;
- тяжелое течение.
Степень тяжести определяется врачом в зависимости от выраженности симптомов и объема поражения легочной ткани.
Причины пневмонии у ребенка
Пневмония возникает при попадании в ослабленный организм человека микроба, способного вызвать воспаление.
Предрасполагающие факторы:
- переохлаждение;
- вирусная инфекция;
- наличие сопутствующей патологии (хронические заболевания легких, сердечная недостаточность, сахарный диабет и др.);
- употребление алкоголя (у подростков);
- нарушения в системе иммунитета (снижение защитных сил организма);
- длительный постельный режим;
- оперативные вмешательства.
Основные возбудители:
- пневмококк (наиболее частый возбудитель);
- атипичные возбудители – микоплазма, легионелла, хламидия;
- гемофильная палочка;
- стафилококк;
- вирусы;
- клебсиелла;
- кишечная палочка, синегнойная палочка, энтеробактерии (являются возбудителями тяжелой пневмонии, развившейся при нахождении в стационаре не менее 48 часов);
- пневмоцисты (при ВИЧ-инфекции).
LookMedBook напоминает: что данный материал размещен исключительно в ознакомительных целях и не заменяет консультацию врача!
Диагностика пневмонии у ребенка
- Общий осмотр (осмотр грудной клетки, кожных покровов, выслушивание легких с помощью фонендоскопа на предмет обнаружения хрипов).
- Сбор анамнеза (истории возникновения заболевания) и жалоб (расспрос о беспокоящих симптомах).
- Общий анализ крови.
- Биохимическое исследование крови.
- Анализ мокроты.
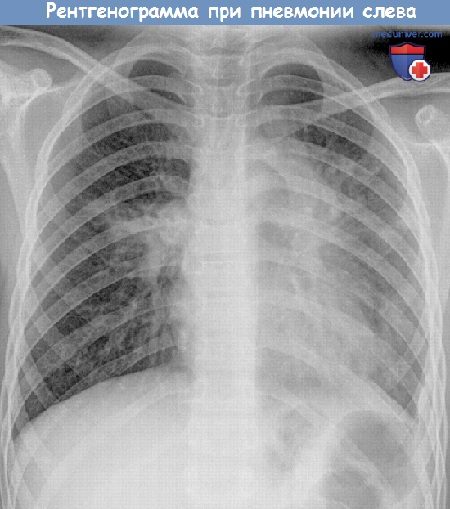
- Рентгенография органов грудной полости.
- Фибробронхоскопия (при длительно текущей пневмонии, не поддающейся лечению).
- Компьютерная томография органов грудной полости (при длительно текущей пневмонии, не поддающейся лечению).
- Посев и исследование крови (у тяжелобольных пациентов с целью выявления возбудителя).
- Консультация детского пульмонолога.
Лечение пневмонии у ребенка
- Антибиотики – основные препараты для лечения пневмонии. Выбор антибактериального препарата производит врач с учетом предполагаемого возбудителя и тяжести состояния пациента.
- Отхаркивающие средства – при наличии вязкой, трудноотделяемой мокроты.
- Кислородотерапия – при большом объеме поражения и развитии дыхательной недостаточности.
- Дезинтоксикационные средства – при выраженной интоксикации организма (тяжелое, осложненное течение).
- При развитии инфекционно-токсического шока возможно использования глюкокортикостероидных гормонов (направлены на устранение явлений шока, повышение адаптационных возможностей организма).
- Симптоматическая терапия: жаропонижающие, сердечно-сосудистые средства.
- Искусственная вентиляция легких (тяжелое, осложненное течение с нарушением функции жизненно важных органов, нарушением сознания).
- Хирургическое лечение – при развитии гнойных осложнений.
- В период стихания заболевания возможно использование иммуномодулирующих препаратов.
Осложнения и последствия пневмонии у ребенка
- Чаще всего наблюдается полное выздоровление.
- Возможно образование локального пневмосклероза – разрастания соединительной ткани (опорная ткань, которая составляет каркас всех органов) и уплотнение участка легкого. При малом очаге определяется на рентгенограммах, но не имеет клинических проявлений и не нарушает функцию легких.
Осложнения.
- Легочные:
- плеврит (воспаление плевры);
- абсцесс легкого (ограниченный очаг воспаления легочной ткани с ее расплавлением и образованием полости, заполненной гнойными массами);
- гангрена легкого (обширный распад пораженной легочной ткани, не склонный к ограничению процесса);
- бронхообструктивный синдром — нарушение свободного прохождения воздуха по бронхам, проявляющееся одышкой, чувством нехватки воздуха, затруднением дыхания;
- острая дыхательная недостаточность — состояние, при котором легкие не в состоянии обеспечивать адекватный газообмен с окружающей средой (доставлять организму необходимое количество кислорода и выводить углекислый газ).
- Внелегочные:
- инфекционно-токсический шок – самое тяжелое осложнение, характеризующееся нарушением функции жизненно важных органов вследствие попадания микроорганизмов и их токсинов в кровь;
- миокардит — воспаление сердечной мышцы, эндокардит — воспаление внутренней оболочки сердца;
- менингит – воспаление мозговых оболочек, энцефалит – воспаление ткани мозга (чаще у лиц, страдающих иммунодефицитом и злоупотребляющих алкоголем);
- анемии – снижение уровня эритроцитов и гемоглобина в крови.
Профилактика пневмонии у ребенка
- Вакцинация (пневмококковой, гриппозной вакцинами, вакциной против гемофильной палочки). Особенно важна вакцинация лицам, относящимся к « группе риска» — пожилым, пациентам с нарушением функции системы иммунитета, страдающим хроническими заболеваниями легких, сердечно-сосудистой системы, сахарным диабетом, проживающим в домах престарелых и находящимся на постоянном уходе (диализ).
- Оптимальное время вакцинации: октябрь – середина ноября. В дальнейшем эффективность вакцинации значительно уменьшается, поскольку резко возрастает вероятность того, что организм уже контактировал с активизирующимися в это время вирусами и бактериями, а следовательно, не сможет обеспечить достаточный иммунный ответ даже после прививки.
- Своевременное лечение вирусных инфекций (ОРВИ).
- Устранение очагов хронической инфекции.
- Исключение переохлаждений.
Источник

Ключевой задачей современной вакцинации является профилактика инфекционных заболеваний, представляющих опасность для жизни человека. Поэтому большинство прививок (вакцин) внесены в календарный план и обязательно ставятся для искусственного формирования иммунитета против болезнетворных инфекционных агентов. Одной из таких вакцин является прививка против пневмококковой инфекции — наиболее распространенной разновидности пневмонии. Вместе с ведущим врачом-педиатром детской клиники МЕДСИ на Пироговской Мадиной Абдулаевой разберемся, что представляет собой пневмония, чем опасны ее последствия и в чем состоит сила вакцинации.
Что такое пневмония и как она возникает?
Пневмония — это острое инфекционное заболевание (воспаление) легочной ткани, которое вызывается вирусами, бактериями, грибками и паразитами. Как правило, наиболее сложно диагностировать вирусные пневмонии — из-за быстрого микробного инфицирования.
«Первопричиной вирусных пневмоний обычно являются вирусы, поражающие слизистую оболочку респираторного тракта, нарушающие барьерную функцию эпителия, снижающие местную иммунологическую защиту и облегчающие проникновение возбудителей в нижние отделы дыхательной системы. Там происходит интенсивное размножение микроорганизмов и развитие воспаления, в которое вовлекаются прилегающие участки легочной ткани», — рассказывает Мадина Абдулаева.
Чем опасна пневмония у детей и каковы ее последствия для здоровья?
Основными осложнениями пневмонии являются плеврит, легочная деструкция (абсцессы легочной ткани, буллы, пневмоторакс, пиопневмоторакс), эмпиема плевры, отек легких и легочно-сердечная недостаточность. Наиболее же грозное последствие заболевания — это инфекционно-токсический (бактериальный) шок.
Если говорить о последствиях пневмонии для здоровья ребенка, то в будущем у него могут возникнуть повторные инфекции дыхательных путей с длительным периодом восстановления и снижение местного иммунитета слизистой дыхательных путей. Дети, переболевшие пневмонией, находятся в группе риска по развитию бронхиальной астмы, туберкулеза легких, хронических бронхо-легочных заболеваний.

От какой пневмонии делают прививки?
Наиболее частым возбудителем при развитии пневмонии (70-80% от числа всех пневмоний) является пневмококк. Пневмококки также провоцируют очень тяжелые менингиты, сепсис, реже артриты, остеомиелиты и миокардиты, острые средние отиты.
«Причиной пневмонии могут также быть другие бактерии, вирусы. Но наиболее часто все же встречаются пневмококковые пневмонии и поддаются они лечению все хуже и хуже в связи с ростом антибиотикорезистентности пневмококков — то есть, их нечувствительности к антибиотикам», — разъясняет эксперт.
Вакцинация пневмококковыми вакцинами может защитить ребенка только от пневмоний, которые вызваны теми серотипами пневмококка, которые входят в конкретную вакцину, и не могут уберечь от пневмоний, спровоцированных другими бактериями и вирусами. Поэтому, прививая ребенка, мы ставим цель защитить его не от всех, а от наиболее тяжелых пневмоний, часто плохо поддающихся лечению, а это, согласитесь, не менее важно.
Зачем нужно делать прививку от пневмонии детям?
Дети от 0 до 2-х лет особо восприимчивы к пневмококковой инфекции. К тому же, дети раннего возраста — основной источник заражения пневмонией взрослых.
«У детей, как правило, в силу особенностей иммунитета, все патологические процессы очень быстро развиваются, равно как очень быстро возникают и осложнения заболеваний, — рассказывает Мадина Абдулаева. — Поэтому главной целью вакцинации является снижение инвазивных и неинвазивных (ограничивающихся слизистыми оболочками) форм пневмококковой инфекции в различных возрастных группах, уменьшение частоты носительства пневмококка, создание коллективного иммунитета, уменьшение циркуляции антибиотикорезистентных штаммов пневмококка».
В каком возрасте нужно делать прививку от пневмонии?
Согласно национальному календарю, прививку от пневмококковой инфекции следует выполнять в 2 и в 4,5 месяца, а ревакцинация проводится коньюгированной вакциной на втором году жизни ребенка.
Если вакцинация не проведена до двухлетнего возраста, то выполняется однократная вакцинация, которую можно проводить как коньюгированной, так и полисахаридной вакциной.
Прививка Превенар: для чего ее делают?
Одной из наиболее популярных вакцин против пневмонии является Превенар 13. Она отлично исследована и завоевала высшие оценки экспертов, что дает уверенность в ее абсолютной безопасности даже для самых маленьких детей. Вакцинацию Превенаром проводят с раннего возраста для того, чтобы у малыша сформировались защитные антитела к 13 серотипам пневмококка, поскольку, как уже было сказано выше, дети особенно восприимчивы к пневмококковой инфекции.

Возможно ли одновременно прививать ребенка от пневмонии и гриппа?
Вакцинацию от пневмококка и гриппа можно проводить в один день, но в разные места. Сочетаются они очень хорошо и не потенцируют реактогенное действие друг друга. Более того, постановка двух вакцин может даже взаимоусилить защитный эффект.
В том случае, если не удалось провести вакцинацию в один день, интервал должен составлять не менее четырех недель. Также нужно учитывать, что вакцинация от гриппа проводится лишь с шестимесячного возраста.
Какие виды прививок предлагают в 2020 году в России?
В 2020 году в нашей стране проводят такие вакцины, как Превенар 13 и Синфлорикс. Возможно, в скором времени вновь появится и вакцина Пневмовакс 23, которую делают детям с двухлетнего возраста.
Существуют ли противопоказания для постановки пневмококковой вакцины детям?
Противопоказания для введения пневмококковой вакцины следующие:
• ранее отмеченная повышенная чувствительность на введение пневмококковых вакцин;
• повышенная чувствительность к дифтерийному анатоксину и/или вспомогательным веществам, содержащимися в вакцине;
• наличие острых инфекционных и неинфекционных заболеваний, а также хронические заболевания в стадии обострения (в подобных случаях вакцину ставят после выздоровления или в период ремиссии).
Какие у ребенка могут быть реакции и побочные эффекты, связанные с прививкой?
Как правило, чем младше ребенок — тем реже у него возникают реакции на данную вакцинацию. Наиболее частые реакции — местные: отек, покраснение, болезненность в месте введения вакцины.
Среди общих реакций можно выделить повышение температуры, раздражительность, снижение аппетита и нарушение режима сна. У детей старшего возраста при первичной вакцинации препаратом Превенар 13 наблюдается более высокая частота местных и общих реакций, по сравнению с детьми первого года жизни.
Очень редко могут возникать аллергические реакции в виде сыпи, одышки, бронхоспазма, отека Квинке, анафилактических проявлений. Однако такие реакции вероятны и при использовании любого лекарственного средства или пищевого продукта.
Источник
Как определить, что у ребенка воспаление легких? Как правильно лечить пневмонию у детей?Воспаление лёгких – опасная болезнь, поэтому ее нужно уметь правильно лечить. Особенно это актуально по отношению к малышам, так как согласно статистике, каждый год во всем мире от пневмонии умирают 1,4 миллиона детей в возрасте до 5 лет. Несмотря на достижения современной медицины, воспаление легких по частоте смертельных исходов занимает первое место среди всех инфекционных заболеваний. Пневмония или воспаление легких – это инфекционное заболевание, при котором поражаются самые нижние отделы дыхательной системы и нарушается функция легкого. Именно поэтому основным показателем пневмонии является не кашель и насморк, а одышка, потому что альвео-лярные мешочки при воспалении легких наполняются жидкостью или гноем, что затрудняет газообмен и вентиляцию в легких. Частое и кряхтящее дыхание ребенка – серьезный повод для обращения к врачу, даже если насморка и кашля при этом у него нет. В норме частота дыхания у детей в спокойном расслабленном состоянии должно быть следующим: При воспалении легких эти показатели намного больше. Заболеть пневмонией ребенок может в любое время года, а не только зимой. Особенно опасна пневмония для малышей до 5 лет, иммунитет которых еще неокрепший, а организм их еще не умеет справляться с инфекцией.
Пневмония редко бывает самостоятельной болезнью, чаще всего она развивается на фоне бронхита, сильной простуды и заболеваний горла из-за загустевания и плохого отхождения мокроты, препятствующей вентиляции легких. Причиной развития воспаления в легких могут быть вирусы, бактерии и грибки. Встречаются и смешанные воспаления, например, вирусно-бактериальные. По степени развития болезни пневмония может быть односторонней и двусторонней. Двусторонняя пневмония наиболее опасная, именно она является основной причиной детской смертности. К сожалению, многие родители ошибочно принимают пневмонию ребенка за обычную простуду и ждут, когда вот-вот ему станет лучше. И только тогда, когда ребенок уже становится сосвсем слабым, а его температура не падает даже после приема жаропонижающих средств, вызывают скорую помощь. Важно: если у ребенка высокая температура, он жалуется на боль в груди при кашле и дыхании, у него одышка, то обязательно надо вызвать врача, чтобы исключить воспаление лёгких. Специфические симптомы, по которым можно заподозрить пневмонию у ребенка, следующие: Для диагностики пневмонии врач прослушивает дыхание ребенка стетоскопом, дает направление на сдачу анализа крови и прохождение рентгента грудной клетки. При пневмонии прослушиваются хрипы влажные и мелкопузырчатые, а при бронхите они сухие и свистящие. В последнее время для точной постановки диагноза “пневмония” терапевты используют результаты анализа крови на С реактивный белок. По результатам такого исследования можно определить, насколько сильно воспаление в легких. Если уровень С реактивного белка меньше 20 мг/л, то, скорее всего, у ребенка – бронхит, а воспаления в легких нет. Если же этот показатель приближается к 100 мг/л, то надо срочно сделать рентгеновский снимок, чтобы окончательно подтвердить диагноз “пневмония”.
Лечение пневмонии зависит от типа микроорганизма, который способствовал ее развитию. Вирусная пневмония, которая развивается на фоне ОРВИ, считается более легкой формы. Она не требует длительного лечения и обычно проходит вместе с вирусной инфекцией. Чего нельзя сказать о бактериальной пневмонии. Ее обязательно следует лечить антибиотиками. Они помогают не только бороться с инфекцией, но и снижают температуру. Поэтому в данном случае жаропонижающие средства врач может и не назначить. Многие родители спрашивают врачей: “А можно ли лечить пневмонию ребенка дома?”, так как не желают оставлять его одного в больнице. Биодоступность современных антибиотиков высокая, поэтому при легких формах пневмонии врач может разрешить лечить ребенка и дома, но отказываться от госпитализации, пренебрегая врачебных рекомендаций, при воспалении легких нельзя. Особенно если родители несвоевременно вызвали терапевта и пытались лечить ребенка сами, успев дать ему попробовать 2-3 вида антибиотика. В этом случае понятно, что таблетки ребенку уже не помогут, надо делать инъекции. Начатое на ранней стадии лечение воспаления легких помогает избежать тяжелых осложнений. Очень распространённая ошибка многих родителей – самостоятельно прекращать давать ребенку антибиотики. Полечились 3- 5 дней, температуры больше нет, и перестают давать лекарства, назначенные врачом. Этого делать ни в коем случае нельзя. Если врач назначил курс антибиотиков на 10 дней, значит, принимать их нужно именно столько времени, и ни днём меньше, даже если ребенок чувствует себя уже здоровым. Во время болезни ребенок отказывается от еды и не хочет пить. Это нормальное явление, указывающее на то, что организм “экономит” силы, чтобы бороться с недугом. Заставлять ребенка насильно кушать не нужно, а вот поить его водой надо часто и небольшими порциями. Она разжижает слизь в легких и выводит токсины из организма. Вместо воды можно ребенку дать настой шиповника, компот из сухофруктов и ягод, а также свежевыжатые соки, разбавленные водой 1:1. В период лечения пневмонии не нужно давать ребенку аптечные общеукрепляющие витаминные или иммуномодулирующие препараты. Они только увеличивают нагрузку на печень, которая во время болезни и так страдает. После окончания приема антибиотиков врач может назначить пробиотики, восстанавливающие микрофлору кишечника, сорбенты, чтобы ускорить очищение организма от токсинов и витаминное питание. В комнате, где лежит больной ребенок, должно быть чисто и свежо. Полезно там поставить увлажнитель воздуха, чтобы мокроты не пересыхали и не застаивались в легких, а ребенку было легче дышать. При правильном лечении пневмонии ребенок быстро восстанавливается. К нему возвращаются прежний аппетит, отличное самочувствие и хорошее настроение. Видео уроки техники аускультации легкихРекомендуем посмотреть другие видео ролики по пропедевтике Предлагаем ознакомиться со звуками аускультации легких:1. Везикулярное дыхание: 2. Бронхиальное дыхание: 3. Влажные хрипы: 3. Сухие хрипы: 4. Шум трения плевры: 5. Крепитация: 6. Жесткое дыхание: 7. Амфорическое дыхание: 8. Побочные дыхательные шумы: 9. Аускультация легких: – Вернуться в оглавление раздела “Пульмонология” Автор: Искандер Милевски Рекомендуем ознакомиться с тематичными статьями на нашем сайте:
|
Источник

