Дыхательная экскурсия грудной клетки при пневмонии

Для того чтобы правильно собрать анамнез, студенты учатся годами учатся опрашивать, осматривать и обмерять пациента. Это целое искусство – быстро и качественно заполнить первичную карту так, чтобы даже врачу, который никогда не встречался с вашим больным, было сразу все понятно. Одним из этапов сбора анамнеза является антропометрическое исследование, включающее в себя определение размеров грудной клетки, объема дыхательных движений, их симметричности и частоты, участие в акте дыхания мускулатуры.

Форма грудной клетки
К чему врач стремится в процессе осмотра? В первую очередь это выявление характеристик грудной клетки в покое и в процессе движения наряду с показателями спирометрии, например, такими как объем вдоха, скорость и объем выдоха и многие другие. Их взаимоотношение поможет дифференцировать пульмонологическую патологию от неврологической, от травмы или отека легких.
В первую очередь при визуальном осмотре мы можем посмотреть форму грудной клетки. Различают правильную или неправильную вариации. Далее смотрим на симметричность обеих ее половин и равномерность дыхательных движений.
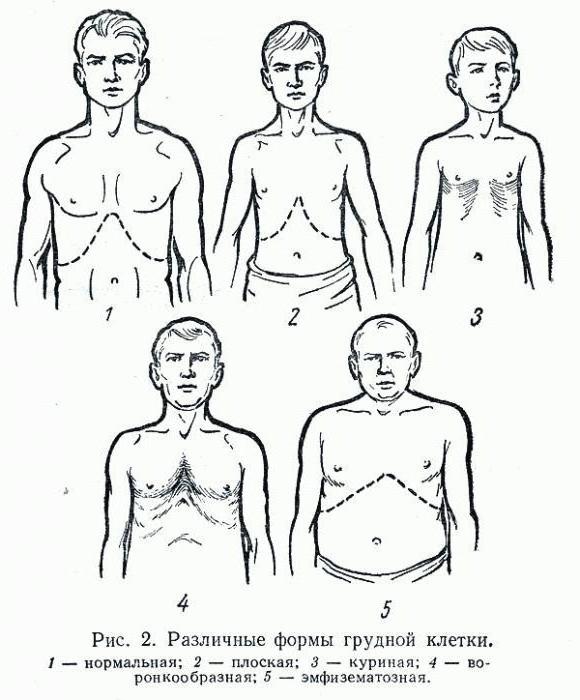
Тип грудной клетки
В клинической анатомии выделяют следующие возможные варианты развития событий:
- Нормостенический, когда соотношение ширины и глубины правильное, над- и подключичные ямки умеренно вдавлены, ребра идут косо, расстояние между ними сохраняется в норме, лопатки неплотно прижаты к грудной клетке, а угол эпигастрия прямой.
- Астенический тип чаще всего бывает у стройных людей. Размер, представляющий глубину грудной клетки меньше, за счет этого создается впечатлением, что она имеет вытянутую форму. Чаще всего ямки около ключицы выражены резко, кожа над ними западает. Ребра расположены скорее вертикально, чем под углом, угол, сформированный мечевидным отростком, острый. У таких людей чаще всего слабо развиты мышцы плеча и спины, а нижний край ребер легко прощупывается при пальпации.
- Гиперстенический тип, соответствует какому же типу телосложения. Грудная клетка слегка похожа на цилиндр, глубина и ширина одинаковы, промежутки между ребрами узкие, они расположены практически параллельно. Над- и подключичные ямки выделяются слабо, эпигастральный угол тупой.
- Эмфизематозная грудная клетка встречается у больных ХОБЛ и бронхиальной астмой. Она похожа на гиперстеническую, но имеет достаточно широкие межреберные промежутки, ход ребер горизонтальный, практически без уклона, лопатки по отношению к ребрам расположены вплотную, нет явного выделения над- и подключичных ямок.
- Паралитическая грудная клетка по внешним признакам похожа на астеническую. Она встречается у больных туберкулезом, хроническими заболеваниями легких, плевры, у сильно истощенных, кахексичных людей и при генетической патологии – синдроме Морфана.
- Рахитическая, или килевидная грудная клетка – встречается в основном у детей. Ее отличительные особенности – это вдавление в центральной части в области мечевидного отростка грудины. А также наличие симптома четок, утолщений в месте перехода костной части ребра в хрящевую из-за неправильного остеогенеза.
Способ дыхания
Экскурсия грудной клетки зависит не только от ее типа и формы, но и от того, как человек дышит: ртом или носом. В этой связи различают разные типы дыхания.
Грудное – встречается преимущественно у женщин. При этом типе основная нагрузка падает на межреберные мышцы и диафрагму. Брюшной тип дыхания больше характерен для мужчин. У них в акте дыхания активно участвует передняя брюшная стенка.
Различают также ритм дыхания (ритмичное или аритмичное), глубину (глубокое, средней глубины или поверхностное) и частоту (количество дыхательный движений в минуту).
Симметричность
Дыхательная экскурсия грудной клетки в норме симметрична. Для того чтобы проверить этот признак, нужно посмотреть на движение нижних углов лопаток во время глубокого вдоха и выдоха. Если одна из лопаток не успевает за другой, это говорит о нарушении функции внешнего дыхания и может свидетельствовать о воспалительных процессах, таких как плевриты. Кроме того, асимметрия может наблюдаться после оперативных вмешательств на грудной клетке, при сморщивании легкого вследствие злокачественных новообразований или некроза.
Еще один случай, когда экскурсия грудной клетки может быть нарушена – это патологическое увеличение легкого. Такая ситуация может наблюдаться при эмфиземе, бронхоэктатической болезни, выпотном или экссудативном плеврите, закрытом пневмотораксе.
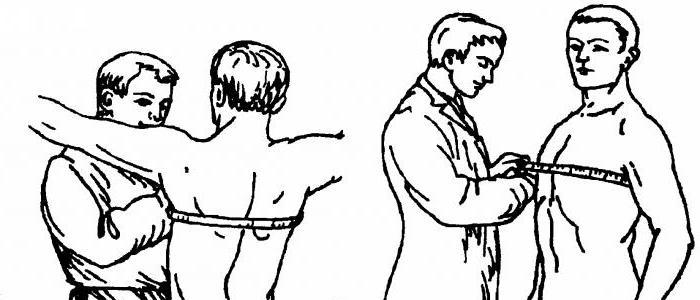
Техника измерения
Как определить экскурсию грудной клетки? Довольно просто: путем замеров и несложных вычислений.
Обследуемого просят встать лицом к врачу и развести руки в стороны. Желательно, чтобы верхняя часть туловища при этом была освобождена от одежды. Затем доктор берет сантиметровую ленту и располагает ее так, чтобы она проходила через углы лопаток. Исследуемому предлагается сделать глубокий вдох и задержать дыхание. В этот момент производится первый замер. После чего пациент может выдохнуть и снова задержать дыхание, чтобы врач смог еще раз измерить окружность грудной клетки. Собственно, это и была экскурсия грудной клетки. Как измерить частоту вдохов или их глубину в литрах? Тоже достаточно просто, если есть дополнительное оборудование, такое как часы и пикфлуометр.
Деформация грудной клетки
Экскурсия грудной клетки в норме должна быть симметрична над всеми участками, но иногда наблюдается неравномерное сопротивление ее стенок давлению воздуха. И тогда образуются выпячивания или втягивания. Втягивание – это, как правило, следствие фиброза или ателектаза легкого. А одностороннее выбухание грудной клетки может указывать на скопление в этом месте жидкости или воздуха.
Для проверки симметричности врач должен приложить руки к спине больного по обе стороны от позвоночного столба и попросить сделать несколько глубоких вдохов. Отставание одной из половин может говорить доктору о том, что у человека развивается плеврит или пневмония, а равномерное снижение или отсутствие экскурсии легких может натолкнуть на мысль об эмфиземе.

Нормальные показатели
На самом деле, не существует четких критериев, какая должна быть экскурсия грудной клетки. Норма (см) довольно относительна и зависит от возраста, телосложения, пола человека. В среднем она колеблется в пределах от одного до трех сантиметров. Окружность грудной клетки – тоже значение относительное, только для детей существуют специальные таблицы, которые отражают динамику и гармоничность их развития.
Частота дыхания
Когда определена экскурсия грудной клетки, врач занимается подсчетом вдохов-выдохов. В этот момент важно отвлечь пациента на что-то другое, иначе он может исказить результаты, дышать более часто или, наоборот, реже.
Поэтому незаметно для больного специалист располагает руку на поверхности грудной клетки. Это удобно делать, когда считаешь пульс и подсчитываешь количество движений в минуту. Нормальная экскурсия грудной клетки предполагает двенадцать-двадцать дыхательных движений. Если пациент не дотягивает до нижней границы нормы, то, скорее всего, у него скоро проявится неврологическая симптоматика, если же частота значительно выше, то вероятный диагноз связан с патологиями, что препятствуют человеку глубоко дышать (жидкость, перелом ребер, невралгии и т. д.). Кроме того, учащение дыхания может наблюдаться по причине лабильного психоэмоционального состояния, на высоте лихорадки либо в предагонии.
Экскурсия грудной клетки (разница ее окружности между вдохом и выдохом) не всегда входит в приоритетное исследование врачей скорой помощи или соматических стационаров. Это считается рутинным занятием, хотя и не заслуженно. Раньше, когда еще не были повсеместно распространены аппараты УЗИ, МРТ и КТ, доктора могли выявить скрытую патологию, просто приложив руку к груди больного.
Источник
Одним из симптомов пневмонии является одышка. При ее возникновении больному не хватает воздуха не только при малейших физических нагрузках, но и в состоянии покоя, а это создает определенный дискомфорт. Одышка при пневмонии увеличивает риск развития острой дыхательной недостаточности, что очень опасно для жизни.
Одышка при данном заболевании может быть гипоксемической, гиперкапнической или смешанной. Первый вариант возникает из-за недостаточного оксигенирования крови при нормальной вентиляции. Гиперкапническая сопровождается снижением легочной вентиляции. Смешанная одышка при воспалении легких включает два предыдущих типа и появляется довольно часто.

Диагностика пневмонии
Пневмония – острое заболевание, возникающее по причине поражения респираторных отделов легочной ткани и вызывающее их воспаление. Причиной развития недуга могут стать:
- вирусы;
- бактерии;
- гельминты;
- грибы;
- простейшие микроорганизмы.

Выделяют следующие симптомы воспаления легких:
Основным симптомом, по которому врач может распознать пневмонию, являются характерные отклонения в дыхании. О наличии воспаления легких говорит приглушенный звук при перкуссии, голосовое дрожание, жесткие вдох-выдох, множество различных хрипов (свистящих и жужжащих), крепитация над пораженным участком.

Рентген грудной клетки для диагностики пневмонии
Для точной диагностики больного обязательно отправляют на рентген грудной клетки. Про наличие пневмонии говорит скопление инфильтрата, который может занимать небольшой сегмент или целое легкое.
Общий анализ крови покажет увеличение лейкоцитов, сдвиг лейкоцитарной формулы влево и ускорение СОЭ.
При диагностике пневмонии проводят бактерицидный анализ мокроты, который поможет выявить возбудителя болезни. Длительность этого исследования составляет до 7 дней.
Типы дыхания и их проявления
Одышка при воспалении легких представляет собой чувство, при котором человек ощущает дыхательный дискомфорт в виде нехватки воздуха. Отягощенное дыхание сперва появляется только при физических нагрузках, а затем и в состоянии покоя. Существует 3 стадии одышки:
- Дыхание затрудняется и становится жестким только после механического напряжения, соотношение частоты пульса к дыханию составляет 2,5:1.
- Одышка возникает уже при небольшом мышечном напряжении, появляется тахикардия, соотношение пульса к дыханию составляет 1,5:1.
- Одышка наблюдается даже в состоянии покоя. Частота пульса к дыханию коррелирует. Сознание – на уровне сопора или комы.
При пневмонии иногда возникает дыхательная недостаточность – это состояние, при котором легкие не могут обеспечить тканям и клеткам достаточный уровень кислорода. Компенсаторные механизмы в данном случае истощаются.
Острая дыхательная недостаточность появляется в результате скопления в альвеолах экссудата. Это говорит о том, что нарушается механизм обмена кислорода и углекислого газа между альвеолоцитами и капиллярами. Для такого состояния характерно нарастание давления углекислого газа и уменьшение давления в крови кислорода.
Симптомами дыхательной недостаточности являются:
- учащенное сердцебиение;
- цианоз;
- втягивание межреберных участков грудной клетки;
- дезориентация и беспокойное состояние;
- гипертензия;
- жесткое дыхание.

Лечение воспаления легких
При подозрении на дыхательную недостаточность больному нужно срочно вызвать скорую помощь. Врачи положат пациента в реанимацию или терапевтическое отделение.
 До приезда скорой следует оказать первую помощь. Для этого организовывают поступление влажного воздуха сквозь лицевую маску в легкие. Больной может находиться в полусидящем или полулежащем положении. Вентилирование легких проводят с помощью аппарата с эндотрахеальной трубкой, через которую должен поступать воздух.
До приезда скорой следует оказать первую помощь. Для этого организовывают поступление влажного воздуха сквозь лицевую маску в легкие. Больной может находиться в полусидящем или полулежащем положении. Вентилирование легких проводят с помощью аппарата с эндотрахеальной трубкой, через которую должен поступать воздух.
Для нормализации дыхательной функции необходимо вылечить основное заболевание, которое привело к ее нарушению. С этой целью врачи назначают соответствующие процедуры, прием препаратов и витаминов.
В случае появления одышки при пневмонии следует сразу же обратиться к врачу, иначе стремительно развивающаяся болезнь приведет к значительному ухудшению состояния здоровья.
Правила дыхательной гимнастики при пневмонии
Нарушения дыхания при пневмонии с успехом лечат дыхательной гимнастикой. Она является важной составляющей комплексной терапии, в которую также входят медикаментозные препараты, массаж и другие процедуры. Выполнять дыхательную гимнастику можно только под контролем медперсонала, иначе неправильные действия приведут к усугублению состояния. Противопоказаниями к упражнениям являются:

При сердечно-сосудистой недостаточности дыхательная гимнастика запрещена
- наличие температуры;
- сердечно-сосудистая недостаточность;
- истощение.
Дыхательная гимнастика при пневмонии приводит к усилению кровообращения и снижению объема лимфатической жидкости. Это способствует рассасыванию экссудата и ускоряет отхождение мокроты.
А также упражнения помогают наладить ритм дыхания, избавиться от одышки и увеличить амплитуду движения диафрагмы. В результате емкость легких приходит в норму, газообмен стабилизируется.
Врачи рекомендуют начинать гимнастику с небольших нагрузок и увеличивать их постепенно. В противном случае чрезмерное перенапряжение приведет к противоположному эффекту и ухудшит состояние пациента.
Начальные упражнения дыхательной гимнастики при одышке
Сначала делают упражнения, направленные на очищение мелких бронхов. Их выполняют не более 3 минут каждый час. Итак, начальный гимнастический комплекс при пневмонии состоит из следующих действий:
- Лежа на спине и вытянув руки, больной производит около 50 вдохов и выдохов.
- Ладони ставят на ребро с отставленным вверх большим пальцем и поворачивают вокруг своей оси до упора в пол, затем обратно на 180°. Повтор – 7 раз.
- Медленно поднимают руки вверх и одновременно делают вдох, опускают – выдох. Выполнить 4 раза.
- Сгибание и разгибание стоп – 8 раз.
- Руки ставят на пояс и подтягивают одну ногу, сгибая в колене и не отрывая пятку от пола. Затем аналогично поджимают вторую. Сделать 4 раза.
- Облокотившись на локти, делают вдох и одновременно прогибают грудную часть позвоночника. На выдохе опускаются. Повтор – 3 раза.
- Теперь можно отдохнуть, повторив первое упражнение.
- Смыкают руки и поднимают, поворачивают ладони наружу и делают при этом вдох. Возвращение в исходное положение – выдох. Повтор – 3 раза.
- Ноги по очереди двигают в стороны параллельно полу. Выполняют упражнение медленно 4 раза.
- Рекомендуется снова отдохнуть и повторить первое действие.
- Теперь больной каждой рукой по очереди должен медленно тянуться к предмету, находящемуся на отдалении 3–4 раза.
- Руки положить на плечи и развести в стороны – вдох. Вернуться в исходное положение – выдох. Повторить 4 раза.
- Снова отдохнуть и повторить упражнение №1.
- По очереди медленно поднимать прямые ноги, не привязываясь к дыханию. Выполняют 3 раза.
- Вытянутые руки постепенно заводят за голову на вдохе, возвращают вперед на выдохе. Повторяют 3 раза.
- В конце снова выполняют первое действие.

Повышение нагрузки
В процессе облегчения состояния нагрузку постепенно увеличивают. Делают это за счет повышения количества повторений. А также добавляют упражнения, которые выполняют в сидячем и стоячем положениях. Дыхательную гимнастику чередуют с лечебной физкультурой, чтобы организм постепенно адаптировался к физическим нагрузкам. Число упражнений для легких должно быть в 2 раза больше, чем для мышц. Длительность гимнастики нужно довести до 15 минут.

Упражнений на шведской стенке при пневмонии
Следующий шаг подразумевает добавление ходьбы, упражнений на шведской стенке, с использованием тяжестей и т. д.
Если при пневмонии имеются ателектазы, гимнастику делают лежа на здоровой стороне. Для большего удобства используют валик. В данном случае понадобится помощь медперсонала.
Первое упражнение пациент должен выполнять лежа на здоровом боку, руки вытянуть. Он поднимает верхнюю руку на вдохе, затем опускает и надавливает ею на участок груди над пораженным легким на выдохе. Дышать при этом действии необходимо максимально глубоко.
Второе упражнение больной выполняет в той же позиции. Он делает сильный вдох, а при выдохе сгибает ногу и максимально надавливает ею на грудь над больным легким.
Повторить эти действия следует 5 раз. В сутки рекомендуют выполнить 6–8 подходов на протяжении трех дней.
Комплекс для облегчения одышки и кашля
При воспалении легких с одышкой или без нее важно, чтобы кашель был продуктивный и обеспечивал выход мокроты. Если он слабый или совсем отсутствует, следует усилить отхаркивание с помощью специальных упражнений.

Перед гимнастикой стоит покашлять и сделать глубокий вдох
Перед началом гимнастики больной должен покашлять и сделать глубокий вдох. Затем перестают дышать в течение нескольких секунд, а при выдохе надавливают на нижнюю часть грудной клетки. Так производят ее массаж.
«Шаги на месте» делают в течение 2 минут. При этом важно высоко поднимать колени. При движении одной ноги вверх, поднимают руки и делают глубокий вдох через рот. Поднимая вторую ногу, кисти опускают и выполняют выдох, издавая при этом звук «хуууу».
Воспаление легких – опасное заболевание, которое не терпит самодеятельности, поэтому все гимнастические процедуры должны назначаться только врачом. Нельзя самостоятельно увеличивать рекомендуемые нагрузки или добавлять другие упражнения.
После избавления от пневмонии следует периодически повторять гимнастику, чтобы укрепить легкие. А также она является отличным профилактическим средством от появления других заболеваний органов дыхания.
Видео по теме: Пневмония
Источник
Пневмония, иначе — воспаление легких, наиболее распространенное заболевание легких, может возникнуть либо самостоятельно, либо как осложнение после какой-то другой болезни. По течению болезни различают острую и хроническую пневмонию, по клинической картине —очаговую и крупозную. При острой пневмонии, как правило, поражается в основном паренхима легких, а при хронической пневмонии — не только парен-
химатозная, но и интерстициальная (промежуточная) ткани. Отличительной особенностью очаговой пневмонии является вовлечение в воспалительный процесс отдельных участков легких — сегментов или долек. Возникает она в разных участках легких, часто начинаясь с поражения бронхов, а затем легочной ткани. При крупозной пневмонии воспалительный процесс захватывает всю долю легких или ее значительную часть. В патогенезе заболевания важное место занимают три пути проникновения возбудителей: бронхогенный, гематогенный и лии-фогенный. При первичных пневмониях ведущим считается бронхогенный путь заражения, при вторичных пневмониях отмечается эндогенный механизм развития воспаления легких.
В.И. Маколкин и СИ. Овчаренко (1987) в клинической картине острых пневмоний выделяют следующие синдромы:
— интоксикационный — общая слабость, бледность, сни
жение аппетита;
— общие воспалительные изменения — жар, озноб, резкое
повышение температуры до 39—40°С, лейкоцитоз, уве
личение СОЭ;
— воспалительные изменения легочной ткани — появление
кашля и мокроты, изменение частоты и характера дыха
ния, появление влажных хрипов;
— вовлечение других органов и систем — изменения со сто
роны сердечно-сосудистой, нервной и других систем.
К этому следует добавить возникновение сильной колющей боли в груди, усиливающейся при дыхании, нарушение механизма правильного дыхания. Рефлекторное нарушение функций дыхательного аппарата приводит к возникновению у больного поверхностного дыхания и недостаточной вентиляции легких. Слабая экскурсия грудной клетки, недостаточная глубина дыхательных движений приводит у больных, особенно тяжелобольных, к развитию застойных явлений в легких. При воспалении больших участков легких в патологический процесс может вовлекаться и миокард, где происходят дистрофические процессы, что ведет к снижению сократительной способности миокарда.
Крупозная и очаговая пневмония характеризуется образованием в просвете альвеол легких экссудата. Экссудат в легочной ткани может полностью рассасываться или осложниться
нагноением. Под влиянием медикаментозного лечения, с падением температуры, уменьшением лейкоцитоза усиливается кашель с отделением мокроты. С этого момента необходимы элементарные дыхательные упражнения, способствующие отделению мокроты.
Течение хронической пневмонии — длительное, затяжное, с периодами обострений и ремиссий, поэтому ЛФК показана при всех периодах и формах заболевания. Применяется она в комплексе с медикаментозным лечением, физиотерапией, психотерапией и диетотерапией. Противопоказания носят временный характер, к ним относятся: общее тяжелое состояние больного, температура тела 37,5°С и выше, сильные боли, кровотечение, абсцесс легкого, полный ателектаз легкого, дыхательная недостаточность Ш степени, а также тахикардия (ЧСС свыше 100 уд/мин).
Основные задачи физической реабилитации при пневмонии:
1) усиление крово-, лимфообращения в легких для ускорения
рассасывания воспалительного экссудата и предупрежде
ния осложнения;
2) способствование более полному выведению мокроты, про
филактика развития бронхов, бронхоэктазов;
3) укрепление дыхательных мышц, увеличение экскурсии
легких и жизненной емкости легких;
4) нормализация механики дыхания: урежение и углубление
дыхания;
5) восстановление адаптации дыхательного аппарата и всего
организма к физической нагрузке;
6) реабилитирующее воздействие на сердечно-сосудистую,
дыхательную, нервную и другие системы организма для
повышения их функции и поддержания общей физической
работоспособности.
Методика реабилитации на стационарном этапе. При пневмонии в условиях стационара больному рекомендуется один из перечисленных двигательных режимов: строгий постельный (редко при необходимости), постельный, расширенный постельный (палатный) и свободный. Назначение двигательного режима зависит от тяжести болезни, ее течения и других факто-
ров. При улучшении клинической картины заболевания больной последовательно переводится на следующий двигательный режим.
Постельный двигательный режим. ЛФК чаще всего назначается на 3—4-й день пребывания больного в стационаре, при улучшении самочувствия пациента и уменьшения температуры тела ниже 37,5 °С. Средства ЛФК: гимнастические упражнения, дыхательные упражнения, лечебный массаж. Формы занятий: утренняя гигиеническая гимнастика УГГ (5—7 мин), Лечебная гимнастика ЛГ (10—15 мин).
_, Метод проведения — гимнастический, способ — индивиду-13(льный (в палате) или малогрупповой (если в одной палате 3— 4 больных). Исходное положение: лежа на спине, боку, сидя з^а кровати, спустив ноги. Применяются простые гимнастические упражнения, которые охватывают мелкие и средние мышечные группы верхних и нижних конечностей, выполняются Повороты и наклоны туловища для предупреждения плевральных спаек. На выдохе больной кашляет, а методист может сдавливать грудную клетку синхронно с кашлевыми толчками, помогая выведению мокроты, с этой же целью используется и толчкообразный выдох. При кашлевом толчке кратковременно повышается внутригрудное давление, что способствует более полному расправлению легкого. Дозировка каждого упражнения 2—4 раза, темп выполнения — медленный, для мелких мышечных групп — средний, соотношение дыхательных упражнений к гимнастическим — 1:1, 1:2.
Сначала выполняются статические упражнения, а затем динамические. В конце занятия пульс увеличивается на 8— 12 уд/мин по сравнению с исходным. После окончания занятия рекомендуется массаж (особенно лицам пожилого возраста) конечностей и грудной клетки (поглаживание, растирание, ударные приемы — для отхождения мокроты) в течение 8—10 мин.
Расширенный постельный (палатный) двигательный режим. Средства ЛФК: дыхательные и гимнастические упражнения, воздушные ванны в палате, лечебный массаж. Формы занятий: УГГ (8—10 мин), ЛГ (15—20 мин), дозированная ходьба на месте и по палате.
Последовательно используются исходные положения лежа
на спине, боку, сидя и стоя. В комплексе ЛГ преобладают гимнастические упражнения для плечевого пояса и верхних конечностей в сочетании с дыхательными. Включаются упражнения с предметами: гимнастической палкой, медицинболом. Дозировка упражнений 4—6 раз. Темп — для мелких мышечных групп — быстрый, для средних и больших — средний. Соотношение ДУ к ГУ — 1:1; 1:2. Дыхательным упражнениям на этом этапе уделяют большое внимание, они призваны увеличивать силу дыхательной мускулатуры и подвижность диафрагмы, способствовать отхождению мокроты и восстановить правильный механизм внешнего дыхания.
После окончания занятия рекомендуется массаж плечевого пояса, грудной клетки и нижних конечностей.
Свободный двигательный режим. При благоприятном течении пневмонии больной с остаточными явлениями в легочной ткани на 10—14-й день пребывания в стационаре переводится на свободный режим. Средства физической реабилитации позволяют восстановить структуру органов дыхания и их функцию, адаптировать организм больного к постоянно возрастающим физическим нагрузкам и подготовить его к бытовой и профессиональной деятельности.
Средства ЛФК: физические упражнения, естественные факторы природы, лечебный массаж, по возможности механотерапия. Формы ЛФК: УГГ (10—15 мин), ЛГ (20—25 мин), самостоятельные занятия физическими упражнениями, тренировочная ходьба по ступенькам лестницы, дозированная ходьба и др. Занятия проводятся в положении больного сидя и стоя, упражнения охватывают все мышечные группы, используются различные предметы и снаряды. Так, часть упражнений проводится у гимнастической стенки — наклоны туловища в сочетании с дыхательными упражнениями в соотношении с гимнас-■ тическими 1:2, 1:3. Занятия включают также подвижные игры и ряд общеразвивающих и дыхательных упражнений, выполняемых при ходьбе. Лечебный массаж назначается по показаниям и после занятий физическими упражнениями.
Тренировочная ходьба по ступенькам лестницы начинается с освоения 9—11 ступеней, с каждым занятием увеличиваясь на 3—5 ступеней. Скорость подъема — 1 ступень за 1—2 с. Дозированная ходьба назначается больному на территории парковой
зоны стационара (если она имеется). В первый день ему рекомендуют пройти 300—500 м со скоростью 50—60 шагов/мин. Расстояние ежедневно следует увеличивать на 100—200 м, а скорость ходьбы — на 5—7 шагов/мин. Во время занятий необходим контроль за состоянием больного.
После выписки из стационара больным, перенесшим пневмонию, рекомендуется продолжить занятия лечебной физкультурой по месту дальнейшего восстановительного лечения: либо в поликлинике (в домашних условиях под контролем методиста ЛФК), либо в санаторно-курортных условиях.
Источник
