Двусторонняя пневмония искусственная вентиляция легких шансы

Сколько можно находиться на ИВЛ при двухсторонней превмонии с отеком легких?Здравствуйте, жена попала в больницу из за того что нормально не прослушала врач, до этого просто была как простуда, пыталась сама выличится, но после 5-6 дней вызвали врача, она прописала антибиотики и после прослушки сказала что заболевание верхних дихательных путей, это было в пятницу 30 Марта. После чего сказала 2ого Апреля прийдешь ко мне послушаю…, у нее за выходные поднялась температура до 39.6 далее збивала, дышать дома уже плохо могла и голова болела очень сильно, когда пришла в полеклинику к врачу уже плохо могла ходить и задыхалась, врач направила в неотложку, в неотложке сказали что у нее 2х старонняя пневмония и отек легких, с понедельника находится в реанимачии с 2ого Апреля. Что бы могла дишать поставили ей трубки в нос сначала, но она перестала с этим справлятся, перевели на маску, но позавчера уже плохо дишала в маске, вчера поставили ей трубку, и перевели в сон при помощи припоратов, а так же кормят через трубку. Главврач говорит она находится двумя ногами в могиле, говорят что не чего пока не помогает и оргонизм не хочет боротся. Ей 30 лет. Когда обычно в среднем идут на поправку, очень сильно переживаю. Зараниее вем спасибо и с праздниками! Подскажите пожалуйста как долго может находится на ИВЛ? Бульбозавр более года назад Пневмония относится к достаточно серьезным заболеваниям и для е лечения, конечно все способы хороши, в том числе и искусственная вентиляция легких. Сам я не доктор, но заинтересовавшись вопросом, почитал информацию по ИВЛ и эта процедура не настолько безобидна оказывается. При такой вентиляции лёгких вполне возможно получить осложнение , да и само ИВЛ провоцирует воспаление. По результата наблюдений, ИВЛ только в первые три дня отсутствует риск воспаления легкий, а на четвертые сутки этот риск увеличивается на пятьдесят процентов и с каждым следующим днем он только увеличивается, через две недели , после использования ИВЛ у пациентов развивается пневмония. Поэтому чем меньше используется искусственная вентиляция, тем для легких лучше. система выбрала этот ответ лучшим НеЯэто 7 месяцев назад Учитывая возраст пациента,(18-50 лет) отсутствие хронических заболеваний можно надеяться на благоприятный прогноз. Тяжелее всего болеют дети и пожилые люди. Среди них смертность от пневмонии довольна высока, и приближается к 50%. А вот у молодых людей – около двух процентов. Находится на ИВЛ можно довольно длительно. Случай из практики: Мужчина, 37 лет, с острой двусторонней пневмонией пробыл к коме 14 дней, затем еще 69 суток в реанимации на аппарате искусственного дыхания. В первые дни динамика была отрицательная, больному становилось хуже. Благодаря правильному лечению после десяти дней состояние стабилизировалось, но оставалось тяжелым. И только на 80-ый день началось движение в положительную сторону! Все это время он находился в интенсивной терапии и реанимации. После отключения от ИВЛ (на 83-ий день) его перевели для дальнейшего лечения в пульмонологию. В общем, как видите, примеры благоприятного исхода имеются. Многое зависит от возраста, наличия хронических патологий, вредных привычек, правильно подобранного лечения. Эления 7 месяцев назад Двусторонняя пневмония, осложненная отеком легких – это довольно серьезное состояние, прогноз зависит от многого. В этот момент необходимы мероприятия, направленные на борьбу с отеком легких, интоксикацией, борьбу с воспалением. На ИВЛ переводят, чтобы снизить нагрузку. Мышцы, которые участвуют в акте дыхания расслаблены, человек максимально в состоянии покоя, поэтому мероприятие называется “искусственной вентиляцией легких”. Жизненные функции поддерживаются аппаратом. Как долго можно держать на ИВЛ? Здесь необходимо наблюдать за динамикой лечения, как организм реагирует на проводимые мероприятия: симптоматическую, этиотропную терапию. Как долго? А сколько до этого человек провел с осложнением – отеком легких? Двусторонняя пневмония какой степени тяжести? Какой объем поражения? Необходимо быстро снять отек легких и тогда можно перевести с ИВЛ на самостоятельное дыхание. Но это зависит от многих причин. И от Всевышнего. kpv03 2 года назад на аппарате ИВЛ больные могут находится до тех пор, пока не смогут адекватно дышать самостоятельно и кровь сможет насыщаться кислородом до нормально-жизненных уровней.Больные находящиеся а ИВЛ находятся под наблюдением и проводится санация(“уборка”) интубационной трубки и дыхательных путей . и т д. Ваша жена может находиться в на аппарате пока он будет работать и и пока не начнет адекватно дышать самостоятельно -это может быть и 3 дня и более .. Пусть Господь поможет Вам! Ната лия более года назад Пневмония очень серьезное и опасное заболевание, оно инфекционное и является третьим по количеству заболевших от осложнений. Аппарат ИВЛ при двухсторонней пневмонии является необходимостью и пациент на нем будет находится все необходимое время. Это не прихоть , а необходимость и аппарат уберут только тогда когда человек сможет дышать самостоятельно. Go Green 7 месяцев назад Надеюсь, что молодой организм вашей жены и правильно оказанная помощь в медицинском учреждении помогли ей выздороветь и встать на ноги. Молодые легче переносят такие тяжелые заболевания как воспаление легких. В группе риска пожилые пациенты и дети, именно поэтому и детям, и пожилым рекомендованы прививки от возбудителей пневмонии. На аппарат искусственного дыхания переводят, чтобы поддерживать дыхание пациенту и нормальную циркуляцию воздуха, обеспечение кислородом всех тканей и, главное, мозга и на аппарате люди могут находиться столько, сколько необходимо для улучшения состояния, когда больной сможет сам дышать нормально. storus более года назад При тяжелой форме пневмонии ИВЛ обычно применяется достаточно длительное время (как минимум неделю или две). Поэтому зачастую проводится трахеостомия (вскрывается просвет трахеи и через него вводится специальная трубка). Насколько я понял, ИВЛ используют до тех пор, пока состояние больного не улучшится и он не сможет дышать самостоятельно. СТЭЛС более года назад Очень серьезное заболевание. Все зависит от грамотности врачей и стойкости вашей пациента, точнее от его сил противостоять болезни. К тому же при таком заболевании не так просто подобрать антибиотики из нужной группы, поэтому лечение затягивается на недели и даже на месяца. Andert более года назад Если у Вашей жены тяжелая форма пневмонии, то обычно ИВЛ проводится минимум неделю, иногда доходит до двух недель в исключительных случаях. То есть ИВЛ используется до улучшения состояния больного на более лучшее. |
Источник
Одно из последствий коронавирусной инфекции — пневмония. Она может быть разной степени тяжести. По каким критериям реаниматологи решают, что пациента необходимо подключить к аппарату искусственной вентиляции легких (ИВЛ)? Болезненная ли это манипуляция? Порталу «Здоровые люди» (24health.by)
рассказала об этом Ольга Светлицкая, врач-анестезиолог-реаниматолог, к.м.н., доцент кафедры анестезиологии и реаниматологии БелМАПО.
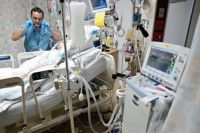
Фото: upulmanologa.ru
Вирусная пневмония
Вирусы — уникальная форма жизни. Чтобы размножаться, им необходимо вставить свой генетический материал в клетку хозяина. Респираторные вирусы, соответственно, поражают клетки, которые выстилают поверхность верхних и нижних дыхательных путей, постепенно их разрушая. Это выражается в виде всем знакомых насморка, трахеита, ларингита.
Все намного сложнее, если вирусы поражают нижние дыхательные пути. В этом случае развивается вирусная пневмония. Чем больше объем поражения и ниже сопротивляемость организма, тем она тяжелее. У части пациентов может развиться наиболее тяжелая форма острой дыхательной недостаточности — острый респираторный дистресс-синдром. Это состояние еще называется некардиогенный отек легких.
Лечение пневмонии
Главное проявление респираторного дистресс-синдрома — падение уровня кислорода в артериальной крови в результате нарушения его транспорта из просвета альвеол в легочные капилляры. Чаще всего такое осложнение вызывают вирусы гриппа А, респираторный синцитиальный вирус (РС-вирус), вирусы парагриппа, риновирус и коронавирусы, включая COVID-19.
Лечение в этом случае поддерживающее и обычно включает в себя кислородную терапию. У пациентов с пневмониями уровень кислорода в крови мы контролируем с помощью специального прибора — пульсоксиметра. Это процедура простая и безболезненная. Медсестра или доктор надевают пациенту на палец специальный датчик — и через несколько секунд на дисплее появляется процентное содержание кислорода в крови. Если уровень кислорода более 95% — все хорошо. Если ниже, врач будет разбираться, в чем причина. Если уровень кислорода менее 92%, требуется так называемая оксигенотерапия (кислородотерапия) — дополнительная подача кислорода.
Какие показания к ИВЛ?
Существует несколько уровней респираторной поддержки.
При средней тяжести пневмонии, когда еще нет существенного снижения уровня кислорода, многим пациентам достаточно носовых кислородных катетеров (канюль). Это небольшие пластиковые трубочки, которые вставляются в нос. Через них подается увлажненная воздушно-кислородная смесь. Такой метод позволяет увеличить концентрацию кислорода во вдыхаемом воздухе от 24% до 40% (в атмосферном воздухе — 21%). Это не доставляет практически никакого дискомфорта. Многим пациентам этого вполне хватает, они поправляются и без ИВЛ.
Иногда пациента переворачивают на живот, в так называемую прон-позицию. Это простая манипуляция позволяет улучшить вентиляцию тех зон легких, которые остаются плохо вентилируемыми в положении на спине. Это действенная мера. Сейчас она наряду с кислородотерапией широко применяется у пациентов с COVID-19.
Может использоваться кислородная маска, что позволяет обеспечить еще большую концентрацию кислорода во вдыхаемой воздушной смеси — до 60%.
Если проводимая кислородотерапия с помощью носовых катетеров или маски не помогает, уровень кислорода в крови не увеличивается (менее 90%), пациент утомлен, в дыхании участвует вспомогательная дыхательная мускулатура, принимается решение о переводе на искусственную вентиляцию легких.
Как делается ИВЛ?
В горло (трахею) под контролем ларингоскопа вводится пластиковая эндотрахеальная трубка, размер которой зависит от физических параметров пациента. На ее конце расположена манжетка, которая после введения раздувается и герметизирует дыхательные пути, чтобы не было затекания слюны и другой жидкости. После этого к эндотрахеальной трубке подключают респираторный контур, через который аппарат подает увлажненную воздушно-кислородную смесь. Это позволяет значительно увеличить концентрацию кислорода и снять нагрузку с пациента в осуществлении процесса дыхания.
Процедура некомфортная, поэтому пациент вводится в медикаментозный сон при помощи седативных лекарственных средств. Это не наркоз и не кома, больше похоже на сон.
Человек может находиться в таком состоянии от нескольких дней до нескольких недель в зависимости от тяжести пневмонии и общего состояния здоровья. В этот период еда поступает пациенту через зонд. Можно вводить питание и внутривенно, однако доказано, что при пневмонии лучше кормить через естественные пути — желудочно-кишечный тракт. Используется специализированное сбалансированное питание, разработанное для реанимационных отделений. Но если родные принесут бульон и другую домашнюю еду, ее также введут через зонд.
Глаза пациента закрыты стерильными салфетками. Так мы защищаем их от пересыхания. Иногда руки пациента фиксируются к кровати мягкими манжетами, чтобы в случае неожиданного пробуждения он не выдернул трубки и не навредил себе.
Каждые два часа пациента поворачивают на правый, левый бок, спину, чтобы не образовались пролежни, а также на живот — для лучшего газообмена в легких.
Врачи постоянно видят содержание кислорода в крови на мониторе и могут корректировать работу аппарата ИВЛ. Вначале он полностью замещает дыхание пациента, а затем помогает дышать. Когда мы видим, что наступает улучшение, начинаем будить пациента и учить его дышать самостоятельно. К критериям улучшения относятся исчезновение симптомов заболевания, которое вызвало необходимость в ИВЛ. В случае с тяжелыми пневмониями это снижение температуры, признаков общего воспаления, улучшение лабораторных показателей, данных рентгенографии легких (хотя при вирусных пневмониях улучшение картины на рентген-снимках может сразу не наступать).
Время, когда пациент начинает приходить в себя, самое важное для контакта. Многие люди не помнят, что с ними произошло. Просыпаясь в реанимации, не понимают, где они находятся, что с ними происходит. Вокруг чужие лица. Сейчас эти лица еще и скрыты под масками и очками. И медицинскому персоналу надо мягко все объяснить, поговорить с человеком. Некоторые пациенты в дальнейшем могут испытывать ПИТ-синдром (последствия интенсивной терапии): тревожность, депрессию.
Научить заново дышать пациента, который перенес острый респираторный дистресс-синдром, непросто. На это уходят дни, недели. Особенно трудно перевести на самостоятельное дыхание пожилых людей и пациентов с сопутствующей тяжелой хронической патологией. Это сложная командная работа с обязательным участием реабилитолога.
Источник
Подключение к аппарату ИВЛ (искусственной вентиляции легких) многие воспринимают как единственный способ спасти жизнь пациенту с коронавирусом. Однако большая часть пациентов, подключенных к аппарату ИВЛ, все равно умирают. В России выживают только 13% больных, отлученных от ИВЛ. На Западе — 25%. Почему?
Зачем нужны аппараты ИВЛ?
При тяжелой пневмонии может развиться состояние, когда человек уже не способен дышать самостоятельно, а его легкие не могут обеспечить организм нужным количеством кислорода. Это считается показанием для подключения пациента к аппарату искусственной вентиляции легких.
Принцип, по которому работают аппараты ИВЛ, называется вентиляцией с положительным давлением. Они раздувают легкие, заставляя их сжиматься и разжиматься, и вдувают в них кислород.
В критический момент аппараты ИВЛ действительно служат единственным шансом спасти человеку жизнь. В Италии, например, из-за того, что «вентиляторов» катастрофически не хватало, врачам приходилось выбирать, кого из пациентов спасать (то есть подключать к аппаратуре). В России состоятельные граждане накануне эпидемии скупали аппараты ИВЛ «для домашнего пользования» — на случай развития тяжелой пневмонии. В российских компаниях, занимающихся продажей аппаратов ИВЛ, появились даже «листы ожидания» на покупку дорогостоящей аппаратуры.
Отложенные проблемы
При этом аппарат не является средством лечения или восстановления поврежденных легких. Он лишь дает передышку, чтобы они могли восстановиться самостоятельно.
Первые аппараты искусственной вентиляции легких появились в 1928 году, а долгосрочные последствия их применения для здоровья врачи продолжают изучать до сих пор.
Искусственная вентиляция легких — метод довольно травматичный. Чтобы подключить человека к ИВЛ, необходимо произвести интубацию (вставить трубку в трахею через нос или рот). Некоторым пациентам проводят операцию — делают на шее надрез и формируют искусственное отверстие (трахеостому). Поскольку инвазивная вентиляция легких еще и болезненна, пациентов обычно вводят в искусственную кому при помощи анестезии. Пациент на ИВЛ не может передвигаться, говорить, есть и пить. Он требует кормления через трубку и постоянного ухода. Рану на шее нужно чистить и обрабатывать. Из-за трубки в легких образуется мокрота, которую нужно периодически удалять.

По данным главного врача ГКБ № 71 Александра Мясникова, каждый второй больной на ИВЛ получает внутрибольничную инфекцию, что утяжеляет его и без того критичное состояние и ухудшает прогноз на выздоровление.
Если больной выживет после отлучения от аппарата, как минимум еще год у него будет повышен риск смерти (чем больше времени он провел на ИВЛ — тем хуже прогноз). Тем, кто поправляется, приходится заново учиться ходить, говорить и есть самостоятельно. У многих пациентов страдают когнитивные функции (память, умственные способности, внимание, речь и т. д.).

13% или 25%
При этом и выживают далеко не все. По данным главного врача больницы в Коммунарке Дениса Проценко (клиники № 1 для лечения пациентов с коронавирусной инфекций) из 125 человек, которые находились на аппаратах искусственной вентиляции легких, выжили только 17 (13,6%). На Западе после отлучение от ИВЛ выживают 25%. Чем объясняется такая разница?
«Перевод пациента на искусственную вентиляцию легких не случайно называют „терапией отчаяния“, так как это последняя попытка спасти безнадежного больного, когда резервы дыхания истощены (пересадка легких в ситуации с коронавирусом не всегда применима, да и не может выполняться в таких масштабах), — поясняет заслуженный врач РФ, профессор кафедры госпитальной терапии РНИМУ им. Пирогова Александр Карабиненко. — В условиях эпидемии достоверная статистика невозможна. Точные данные по выживаемости пациентов, переведенных на ИВЛ (как в России, так и на Западе), будут известны после ее окончания, и они будут разниться незначительно. Более высокую выживаемость на Западе можно объяснить тем, что там на ИВЛ берут более легких больных, а в России более жесткие критерии перевода на „вентилятор“ (что оправданно, поскольку эта терапия сама по себе часто дает осложнения). Вторая возможная причина — в западных странах применяется более совершенная аппаратура. К отечественной технике существует много нареканий».
Временные госпитали для больных COVID-19 в Москве

Временный госпиталь для пациентов с COVID-19 в павильоне №75 на ВДНХ. Также здесь будет функционировать временная лаборатория, где можно будет в сутки изучать полторы тысячи проб.
© РИА Новости


Временный госпиталь для пациентов с COVID-19 в павильоне №75 на ВДНХ. При максимальной загрузке в госпитале будут работать 160 врачей, 350 сотрудников среднего и 322 сотрудника младшего медицинского персонала.
© РИА Новости
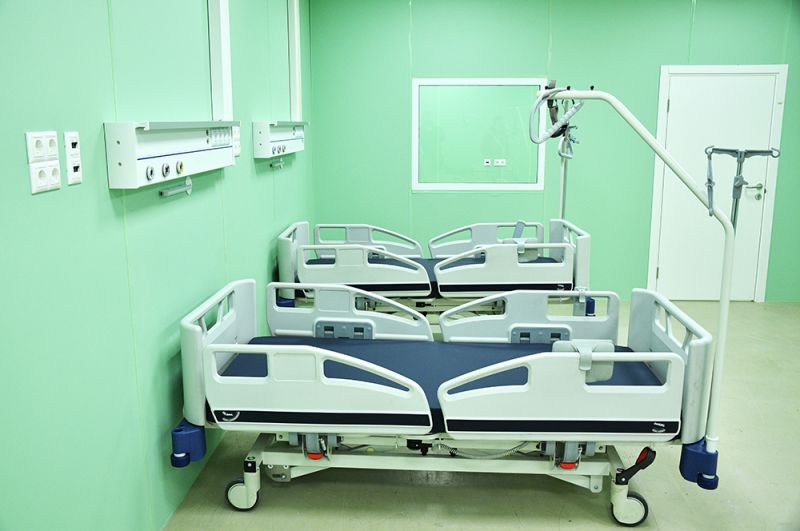
Палата во временном госпитале для пациентов с COVID-19 в павильоне №75 на ВДНХ.
© РИА Новости

Временный госпиталь для пациентов с COVID-19 в ледовом дворце «Крылатское».
© РИА Новости

Здание выставочного центра «Сокольники» в Москве, где идет строительство временного госпиталя для пациентов с COVID-19.
© РИА Новости

Временный госпиталь для пациентов с COVID-19 на территории выставочного центра «Сокольники».
© РИА Новости
Временные госпитали для больных COVID-19 в Москве

Временный госпиталь для пациентов с COVID-19 в павильоне №75 на ВДНХ. Также здесь будет функционировать временная лаборатория, где можно будет в сутки изучать полторы тысячи проб.
© РИА Новости


Временный госпиталь для пациентов с COVID-19 в павильоне №75 на ВДНХ. При максимальной загрузке в госпитале будут работать 160 врачей, 350 сотрудников среднего и 322 сотрудника младшего медицинского персонала.
© РИА Новости

Палата во временном госпитале для пациентов с COVID-19 в павильоне №75 на ВДНХ.
© РИА Новости

Временный госпиталь для пациентов с COVID-19 в ледовом дворце «Крылатское».
© РИА Новости

Здание выставочного центра «Сокольники» в Москве, где идет строительство временного госпиталя для пациентов с COVID-19.
© РИА Новости

Временный госпиталь для пациентов с COVID-19 на территории выставочного центра «Сокольники».
© РИА Новости
Источник