Двухсторонняя пневмония и плеврит у ребенка
Плеврит у детей — это воспаление листков плевры, которое сопровождается отложением фибрина или образованием экссудата. В педиатрии патология в основном возникает как осложнение пневмонии или туберкулеза. Заболевание проявляется болями на пораженной стороне груди, одышкой, кашлем, повышением температуры и общей интоксикацией. Для диагностики назначают инструментальную визуализацию (рентгенографию, УЗИ), для определения состава плеврального выпота проводится пункция. Лечение состоит из антибактериальной, дезинтоксикационной и симптоматической терапии, которые по показаниям дополняются дренированием плевральной полости.
Общие сведения
Плевриты у детей практически не развиваются как самостоятельное заболевание и являются осложнением болезней дыхательной системы или системных процессов. Особенность детского возраста — более высокая частота гнойного воспаления, которое составляет 2/3 от всех случаев выпотного плеврита у детей до 5 лет и до 25% в возрастной группе 6-10 лет. Плевральное воспаление характеризуется тяжелым течением и требует максимально ранней диагностики, поэтому вопросы лечебной тактики не потеряли своей актуальности в современной педиатрии.

Плеврит у детей
Причины
В детской пульмонологической практике до 60% плевритов осложняют течение пневмонии, особенно если ребенок не получат адекватное комплексное лечение. Большинство случаев являются парапневмоническими, то есть возникающими в остром периоде воспаления легких. Метапневмонические варианты встречаются редко и начинаются уже после разгара пневмонии. Существуют и другие причины плеврита у детей:
- Туберкулез. Экссудативный вариант воспаления типичен для первичного туберкулезного инфицирования, которое происходит в детском возрасте. Туберкулез — второй по значимости этиологический фактор плеврита у детей, в отличие от взрослых, у которых инфекция намного реже вызывает плевральный воспалительный процесс.
- Коллагенозы. Иногда заболевание становится проявлением аутоиммунного поражения тканей при системной красной волчанке, узелковом периартериите, системной склеродермии. Развитие плеврита у детей с ревматическими поражениями относят к казуистическим случаям.
- Сепсис. Септические состояния зачастую вызывают полисерозит, одним из компонентов которого является поражение плевральных листков. Также у ребенка формируется перитонит, перикардит. Иногда полисерозит обусловлен системными метаболическими расстройствами, например, уремией.
- Онкологические болезни. У детей канцероматоз плевры встречается при лимфопролиферативных опухолях (лимфома Ходжкина, неходжкинские лимфомы), раке легкого. Иногда вследствие механического нарушения оттока лимфы патология осложняет раковый асцит.
Патогенез
В норме в плевральной полости есть небольшое количество жидкости (до 0,2 мл/кг массы тела), которая предотвращает трение плевральных листков при дыхательных движениях и обеспечивает сцепление двух поверхностей. Эта жидкость имеет такой же рН, как и плазма крови, содержит глюкозу и немного белка. При отсутствии заболевания на 50-70% белок в полости плевры представлен альбуминами, а уровень ЛДГ менее 50% от плазматического.
В патологических условиях начинает возрастать гидростатическое давление в капиллярах париетальной и висцеральной плевры, что приводит к попаданию в полость намного большего количества жидкости из плазмы крови. Ситуация усугубляется вследствие повышения проницаемости сосудов на фоне воспаления и наличия отрицательного давления в плевральном пространстве. Иногда в патогенезе плеврита основную роль играет нарушение лимфоттока.
Классификация
В практической педиатрии наиболее важна систематизация плевритов по характеру выпота на сухой (фибринозный) и экссудативный. Экссудативные формы делятся на серозные, гнойные, гнилостные, хилезные и т.д. Выделение таких вариантов необходимо, чтобы предположить этиологию процесса и подобрать правильное лечение. Существует еще несколько классификаций:
- По этиологии — инфекционный и неинфекционный плеврит.
- По клиническому течению — острый, подострый и хронический.
- По локализации — диффузный и осумкованный, который подразделяется на верхушечный, пристеночный, диафрагмальный и междолевой.
Симптомы плеврита у детей
Для сухого плеврита типичны сильные боли в пораженной половине грудной клетки, которые усиливаются при кашле, наклонах туловища в противоположную сторону. При диафрагмальной форме болезни возможна иррадиация болей в живот, что требует исключения острой хирургической патологии. Максимальный болевой синдром длится 3-4 дня, потом он стихает в результате разрешения процесса или перехода в экссудативную форму.
Помимо болей, ребенка беспокоят сильные приступы кашля, общая слабость и недомогание, повышение температуры тела. Для уменьшения дискомфорта пациент занимает вынужденное положение на пораженном боку. Обычно фибринозный плеврит является парапневмоническим, поэтому такие симптомы накладываются на клинику воспаления легких и не всегда вовремя замечаются родителями.
Ведущий симптом экссудативного плеврита — сильная одышка, которая усиливается в горизонтальном положении и носит смешанный характер. Ребенок жалуется на тяжесть и дискомфорт в грудной клетке, но болевой синдром для этой формы воспаления нетипичен. Возможен небольшой рефлекторный кашель. Из-за дыхательной недостаточности возникает бледность кожи, цианоз вокруг рта, снижается артериальное давление.
При быстро развивающемся гнойном плеврите клиника идентична эмпиеме плевры. Заболевание начинается остро с повышения температуры до 40°С и лихорадки гектического типа. Ребенок становится вялым и апатичным, у него нарастает синдром интоксикации, пропадает аппетит. Для гнойного воспаления характерна мучительная тупая боль в области грудной клетки, рефлекторный абдоминальный синдром, сильные головные боли.
Осложнения
При длительном существовании плеврита есть риск образования спаек и шварт, утолщения плевральных листков и ограничения подвижности плевры. Патологические изменения сочетаются с нарушениями функции внешнего дыхания вследствие невозможности полного расправления легких. При массивных фиброзных процессах есть вероятность заращения плевральной полости и нарастания дыхательной недостаточности.
Гнойные плевриты у детей представляют большую опасность, поскольку существует вероятность распространения деструктивного процесса на легочную ткань с формированием пиопневмоторакса. Если не проводится своевременное этиотропное лечение, гнойный процесс чреват развитием сепсиса и септического шока, которые могут закончиться смертью. Особую опасность эмпиема представляет для детей раннего и дошкольного возраста.
Диагностика
Педиатр получает ценную информацию при физикальном осмотре ребенка. Врач выявляет болезненность межреберных промежутков и шум трения плевры при сухом плеврите, обнаруживает притупление перкуторного звука и резкое ослабление дыхания при экссудативной форме заболевания. Для точной диагностики плеврального поражения назначаются:
- Рентгенография ОГК. При фибринозном воспалении может быть узкая «плевральная полоска», но чаще рентгенологические признаки отсутствуют. Для экссудативного варианта типично интенсивное затемнение в нижне-наружных отделах легочного поля с косой границей. Часто наблюдается смещение средостения в здоровую сторону.
- УЗИ плевральной полости. При ультразвуковой диагностике визуализируется оба листка плевры, по расстоянию между которыми можно приблизительно оценить объем выпота и его локализацию. УЗИ информативно для оценки процесса в динамике, выявления осложнений, выбора наиболее удобного места для пункции.
- Плевральная пункция. Инвазивный метод является наиболее информативным для дифференциальной диагностики разных типов экссудативного плеврита и выяснения их причин. Полученная жидкость отправляется на анализ для уточнения биохимических характеристик (транссудат или экссудат), оценки уровня глюкозы, лейкоцитов, ферментов.
Лечение плеврита у детей
Консервативная терапия
Дети с плевритами госпитализируются в стационар, где им в первую очередь назначают лечение основного заболевания. Поскольку плевральное воспаление носит вторичный характер, после устранения первопричины самочувствие пациента резко улучшается. Строгий постельный режим рекомендован только при тяжелом состоянии, в остальных случаях ребенок сам регулирует уровень своей активности с учетом интенсивности симптомов.
Основу терапии метапневмонических и парапневмонических плевритов составляет использование антибиотиков. Лечение подбирается эмпирическим путем. В педиатрической практике преимущественно назначают цефалоспорины и макролиды. Коррекция схемы проводится после получения результатов плевральной пункции. Помимо этиотропных препаратов, применяются:
- Дезинтоксикационные методы. Ребенку показаны инфузии солевых растворов одновременно с мочегонные препаратами. Это позволяет вывести из организма избыток микробных токсинов и продуктов распада клеток.
- Симптоматическое лечение. Включает обезболивающие, жаропонижающие, противокашлевые, другие виды медикаментов. Препараты подбирают индивидуально, учитывая состояние ребенка.
- Противовоспалительная терапия. Короткие курсы НПВС и кортикостероидных гормонов показаны при массивном выпоте в плевральную полость. Длительное лечение кортикостероидами оправдано при плеврите, который спровоцирован системными или онкологическими процессами.
Хирургическое лечение
При позитивной динамике плеврита проведение торакоцентеза не оправдано, поскольку это создает большую психологическую травму для ребенка и сопровождается болезненными ощущениями. Дренирование плевральной полости выполняется по абсолютным показаниям, если у пациента большой объем выпота (выше 2 ребра), гнойный воспалительный процесс, выраженная одышка и болевой синдром.
При однократной пункции возможно удалить до 1 л жидкости (в зависимости от возраста ребенка), поэтому при тотальном плеврите делают несколько инвазивных манипуляций. Процедура дополняется местным введением антибиотиков и протеолитических ферментов. Постоянное дренирование необходимо при плевральной эмпиеме, быстром увеличении объема выпота.
Прогноз и профилактика
Плевриты у детей хорошо поддаются терапии, большинство пациентов выздоравливает на протяжении 1-3 недель без каких-либо осложнений. Менее оптимистичен прогноз для страдающих канцероматозным либо аутоиммунным плевральным воспалением, поскольку в этих случаях ликвидация этиологического фактора затруднена. Основу профилактики заболевания составляет своевременная и рациональная терапия пневмонии.
Источник
Что такое Плеврит у детей –
Плеврит – это воспаление плевры, серозной мембраны, которая обволакивает легкие и выравнивает внутреннюю часть грудной клетки.
Форма плеврита у детей:
- острая
- хроническая
Плеврит может быть как умеренным заболеванием, там и серьезным. По распространению заболевание делят на такие типы: затронувшее одну часть грудной клетки и затронувшее обе части. Плеврит является вирусной инфекцией, потому очень вероятны небольшие эпидемии. Эта болезнь распространена среди маленьких детей, но может носить вторичный характер, иногда перерастает в пневмонию, если не было проведено адекватное лечение.
Что провоцирует / Причины Плеврита у детей:
Плевриты у детей чаще всего являются осложнениями такой болезни как пневмония. Природа может быть инфекционной или инфекционно-аллергической. Наиболее часто встречающимися возбудителями плеврита у маленьких детей являются стафилококки. Также болезнь могут спровоцировать пневмо- и стрептококки. Для более старших детей значение имеет аллергический компонент заболевания.
Тяжесть течения болезни зависит от характера возбудителя, его вирулентности, возраста больного малыша, реактивности его организма и болезней, которые он перенес ранее. У малышей до 12 месяцев плеврит в частых случаях идет параллельно с пневмонией, а у детей от 1 года жизни плеврит развивается как последствие пневмонии.
Патогенез (что происходит?) во время Плеврита у детей:
Плевра – это мембрана, устилающая легкие внутри и снаружи. Между ними есть капиллярное пространство, которое заполнено жидкостью и позволяет легким свободно двигаться в груди. Париетальная мембрана (которая устилает внешнюю часть легких) мембрана отражается от стенки грудной клетки, чтобы покрыть верхнюю поверхность диафрагмы, а в средней линии она покрывает средостение, разделение, которое отделяет две стороны груди и отгораживает сердце.
На плевру непосредственно влияют микроорганизмы, которые попадают в организм такими путями: контактный, гематогенный, лимфогенный, травматический. При контактном пути заражение происходит из субплеврально расположенных очагов: абсцесс, пневмония, нагноившаяся киста, бронхоэктазы, туберкулез.
Гематогенный путь связан с поступлением возбудителя с кровью. Лимфогенный путь заражения предполагает ретроградный ток тканевой жидкости. Травматический путь заключается в ранениях, травмах, оперативных вмешательствах, при которых нарушается целостность плевральной полости.
Проницаемость кровеносных и лимфатических сосудов повышается – так проявляется системный васкулит. На сосуды влияют также токсические продукты возбудителя, к примеру, эндотоксины, а также – в некоторых случаях – протеолитические ферменты.
Циркуляция лимфы нарушается по причине блокады путей ее оттока. Далее развиваются местные и общие аллергореакции, меняется общая реактивность организма.
Симптомы Плеврита у детей:
При воспалении в тканях накапливается жидкость, которую называют экссудатом. При плеврите характер экссудата может зависеть от типа возбудителя и стадии воспалительного процесса. У детей до 12 месяцев серозный или фибринозный выпот чаще осложняется нагноением. Как отмечалось выше, плеврит у детей может быть односторонним или двусторонним. Гнойный чаще поражает одну сторону, а серозный – две.
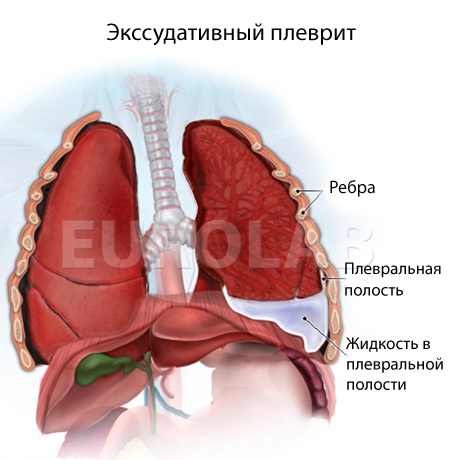
Основные симптомы плеврита:
- повышенная температура тела
- нарушение общего состояния
- одышка
Симптомы плеврита настолько разнообразны, что диагностика бывает весьма сложной. Для гнойного плеврита у детей характерны: выраженная одышка, постоянная высокая температура или ее колебания. Если же ребенку до 12 месяцев, и его организм очень ослаблен, температуры может не быть, или повышение будет незначительным.
Чем меньше малышу лет, тем менее выражены характерные для рассматриваемого заболевания физические данные. Притупление перкуторного звука может не быть значительным, даже если выпот массивный. И не всегда удается выявить с помощью перкуссии линию Эллиса — Дамуазо — Соколова и треугольник Грокко — Раухфуса.
Аускультация грудничков с небольшим выпотом может показать бронхиальное дыхание вместо ослабленного в полости плевры. Шум трения плевры может выслушиваться только кратковременно в начальной стадии плеврита у детей и при обратном развитии воспалительного процесса и организации выпота. Физические данные в частых случаях меняются во время течения плеврита, поскольку присоединяется пневмоторакс, характерный для стафилококковых плевропневмоний.
Следствием рыхлого соединения париетальной плевры с грудной фасцией, слабого развития клетчатки средостения и слабой фиксации плевры является смещение сердца, больших сосудов и органов средостения в здоровую сторону у грудничков. Это нарушает дыхательную функцию и обращение крови в организме, что ставит под угрозу жизнь малыша. На больной стороне границы сердца не определяются с помощью метода перкуссии, потому что они сливаются с тупостью, определяемой над пораженным легким.
Диагностика Плеврита у детей:
Для диагностики необходимы не только перкуссионные методы, но и лабораторные анализы. Это общий анализ крови, мочи. Необходим бактериальный анализ: белок и его фракции, сиаловые кислоты, фибрин, серомукоид. Врачи назначают ребенку рентгенологическое исследование легких, при экссудативном плеврите — до и после плевральной пункции. Проводят исследование плевральной жидкости: количество белка, удельный вес, цитология осадка, проба Ривальта, анализ на атипичные клетки, БК, волчаночные клетки. Иногда назначают в диагностических целях также УЗИ.
Перкуссионные методы у больного плевритом ребенка выявляют значительное приглушение тонов и смещение границ сердца. Из-за нарушения динамики крови и общей интоксикации увеличивается печень, иногда также и селезенка. Исследования крови показывают лейкоцитоз (особенно большой при стафилококковом плеврите у ребенка), нейтрофилез со сдвигом влево, ускоренную реакцию оседания эритроцитов (РОЭ). Что касается рентгенограммы, в начальной стадии небольшой выпот в плевре трудно определяется как физическими методами, так и рентгенологически.
Лечение Плеврита у детей:
Если плеврит является осложнением/последствием пневмонии, для лечения применяются антибиотики. Для лечения ревматических плевритов используют нестероидные противовоспалительные препараты и глюкокортикостероиды. Туберкулезные плевриты должен лечить фтизиатр; проводится специфическая терапия изониазидом, рифампицином, стрептомицином, курс составляет несколько месяцев.
Для ликвидации симптомов заболевания детям назначают анальгетики, мочегонные и сердечно-сосудистые средства, а после рассасывания выпота – физиотерапию и ЛФК.
При экссудативном плеврите с большим количеством выпота необходима его эвакуация. Для этого проводят плевральную пункцию, известную также как торакоцентез, или дренирование. Однократно эвакуируют у детей максимум 1 литр экссудата, чтобы не было осложнений со стороны сердечно-сосудистой системы. Ведь легкое внезапно распрямляется и средостение смешается обратно вследствие названных манипуляций.
При гнойных плевритах у детей плевральную полость промывают антисептическими растворами. В зависимости от показаний, вводят внутриплеврально ферменты, антибиотики, гидрокортизон и т. д. Лечение рецидивирующих экссудативных плевритов проводится с помощью плевродеза. В плевральную полость вводят тальк или химиопрепараты для склеивания листков плевры.
При сухом плеврите детям необходим покой и этиологическое лечение (направленное на устранение причины). Болевой синдром можно облегчить при помощи банок, горчичников, согревающих компрессов и сухого бинтования грудины. Кашель можно подавить кодеином, дионином (этилморфина гидрохлоридом). Сухой плеврит у детей лечат противовоспалительными средствами, например, ибупрофеном, ацетилсалициловой кислотой. Когда самочувствие ребенка нормализируется (и показатели крови тоже), детям назначают дыхательную гимнастику для профилактики сращений в полости плевры.
Для лечения хронического гнойного плеврита необходимы хирургические методы: плеврэктомия с декорткацией легкого. При развитии плеврита в результате неоперабельного поражения плевры или легкого злокачественной опухолью по показаниям проводят паллиативную плеврэктомию.
Осложнения и последствия плеврита у детей
- При сухих плевритах прогноз благоприятный.
- Последствием экссудативных плевритов может стать дыхательная недостаточность, возникающая по причине нехватки организму кислорода.
- Последствием сухих и экссудативных плевритов могут стать спайки между листками плевры.
- Серьезным заболеванием является гнойный плеврит, иначе говоря – эмпиема плевры. Он может хронизироваться. Один из вариантов развития – прорыв гноя в легкие или через грудную стенку наружу с образованием свища. Также вероятен такой вариант развития: сепсис – проникновение инфекции в кровь с формированием гнойных очагов в различных органах.
Профилактика Плеврита у детей:
- Следует своевременно диагностировать и вовремя лечить болезни, которые могут осложниться плевритом: болезни легких, соединительной ткани, почек, сердца.
- После выздоровления детям рекомендована дыхательная гимнастика.
- В некоторых случаях врачи советуют после выздоровления в профилактических целях продолжать ЛФК.
- Ребенок должен больше дышать свежим воздухом. Чаще гуляйте с ним в парке, в лесу, особенно хвойном.
К каким докторам следует обращаться если у Вас Плеврит у детей:
Педиатр
Пульмонолог
Фтизиатр
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Плеврита у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу.Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас ? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни. Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации, возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой. Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию в разделе Вся медицина. Также зарегистрируйтесь на медицинском портале Eurolab, чтобы быть постоянно в курсе последних новостей и обновлений информации на сайте, которые будут автоматически высылаться Вам на почту.
Другие заболевания из группы Болезни ребенка (педиатрия):
Если Вас интересуют еще какие-нибудь виды болезней и группы заболеваний человека или у Вас есть какие-либо другие вопросы и предложения – напишите нам, мы обязательно постараемся Вам помочь.
Источник
