Двс осложнение пневмонии у детей

Воспаление легких – тяжелое инфекционное заболевание, которое довольно часто встречается у маленьких пациентов. При современном уровне фармакологии этот диагноз звучит не так грозно. Однако недооценивать серьезность заболевания нельзя, особенно если пневмония диагностируется у маленьких пациентов. У детей воспаление часто развивается очень быстро, а это прямой путь к молниеносному появлению осложнений. Последствия пневмонии у детей могут носить тяжелый характер и даже привести к смерти. Чтобы этого не случилось, лечение детей следует начинать незамедлительно.
Пневмония у ребенка
Проявление последствий пневмонии у детей
Поражение маленькой части легочной ткани всегда протекает легче, чем детская двусторонняя пневмония. При благоприятном течении патологии и оптимальном лечении, простое воспаление легких полностью излечивается за месяц без каких-либо последствий.
Пневмонии отличаются друг от друга в зависимости от вида поражения организма инфекционными агентами (вирусы, бактерии, патогенные грибки), а также от области воспаления:
- очаговая;
- левосторонняя;
- правосторонняя;
- крупозная;
- сегментарная;
- сливная.
Очаговая и крупозная пневмония
При очаговой вирусной пневмонии образуются лишь единичные очаги поражения размером до 1 см, а при сливном воспалении – несколько очагов объединяются в один крупный.
Родителям стоит опасаться крупозного, сливного и двухстороннего воспалений легких, которые не проходят бесследно и могут вызвать серьезные последствия. Тяжело поддается терапии атипичная детская пневмония, болезнь носит затяжной характер, и антибиотики не всегда спасают ситуацию. Также серьезно с частыми осложнениями протекает острая гнойная деструктивная пневмония с образованием массивных очагов воспаления.
Серьезные опасения у педиатров вызывает детская осложненная левосторонняя пневмония. Из-за слабого кровообращения левого бронха, антибактериальные и другие необходимые лекарства в полной мере не могут дойти до пораженной зоны легких слева. Тем самым терапия воспаления легких затягивается, и это является причиной осложнений.
Разновидности осложнений
Своевременное диагностирование симптомов пневмонии – важный фактор профилактики возможных проблем с детским здоровьем. Все известные осложнения наблюдаются у детей как в процессе течения острого воспаления, так и после выздоровления. Педиатрия различает острые процессы, которые связаны с осложнениями, а также последствиями удаленного характера.
Немедленные
Осложнения пневмонии наблюдаются либо в процессе лечения, либо в течение 2-3 недель после выздоровления. К ним относятся:
Нейротоксикоз
- Нейротоксикоз. Это интоксикация организма, которая воздействует на головной мозг ребенка. Нейротоксикоз проявляется несколькими этапами. Вначале малыш чересчур активен, его эмоции варьируются от беспричинного смеха до плача и истерики. Далее у ребенка наступает заторможенное состояние, он теряет аппетит, становится вялым и угнетенным. Следующая стадия еще опаснее: у ребенка резко поднимается температура, и начинаются судороги, вплоть до остановки дыхания.
- Синдром Уотерхауса-Фридериксена. Данное осложнение также носит характер интоксикации, проявляется лихорадочным состоянием, нередко сопровождается проблемами с органами дыхания.
Хроническое воспаление легких характеризуется сниженным иммунитетом и частыми рецидивами воспалительных процессов в дыхательной системе.
Отсроченные
К поздним последствиям, которые проявляются у ребенка, уже переболевшего пневмонией, относятся следующие:
Плеврит
- Плеврит. Характеризуется воспалением оболочки легких – плевры. Без хирургической помощи вылечить ребенка нельзя.
- Абсцесс легкого. Проблема проявляется в виде образования гнойного уплотнения в тканях легкого.
- Диурез. Интоксикация дает о себе знать в виде нарушения мочеиспускания.
- Сепсис и септический шок. Наиболее опасные осложнения. Помощь оказывается лишь в реанимации или отделении интенсивной терапии.
Самые опасные осложнения
Самые опасные осложнения:
- Экссудативный плеврит. В данном случае необходима пункция грудной клетки, чтобы откачать скопившуюся жидкость.
- Абсцесс с возникновением гнойника в легочной паренхиме.
- Эмпиема плевры, которая переходит в разлитое воспаление.
- Пневмоторакс – возникает при попадании воздуха и гноя в полость грудной клетки.
- Сепсис – угроза летального исхода.
Пневмоторакс
Многие осложнения после пневмонии оставляют след на всю жизнь и даже могут представлять серьезную опасность для жизни. При отсутствии лечения либо неправильной терапии, воспалительный процесс у маленьких пациентов часто распространяется на другие органы и является причиной нарушения деятельности сердца, желудочно-кишечного тракта, центральной нервной системы и мочевыделительных путей. Интоксикация постепенно захватывает неокрепшие органы детского организма, что наносит непоправимый урон здоровью крохи, иногда вплоть до летального исхода.
Воспаление легких у недоношенных детей
Пневмония у недоношенного ребенка
Пневмония у недоношенных детей, иммунитет которых очень слаб, может протекать как независимая патология или как осложнение других заболеваний. Из-за пневмонии у недоношенных детей в одинаковой степени могут развиваться как легочные, так и внелегочные осложнения. К легочным относятся: ателектаз легкого, плеврит, бронхолёгочная дисплазия и прочие. Среди внелегочных осложнений самыми распространенными являются анемия, рахит, сердечная и дыхательная недостаточности, отставание в физическом и умственном развитии.
Как избежать осложнений
Так как наиболее частыми причинами осложнений после пневмонии у детей являются пониженный иммунитет или запущенная стадия, то избежать осложнений можно следующими способами:
- всеми способами повышать иммунитет ребенка. Это закаливание, правильный распорядок дня, умеренные физические нагрузки, полноценное питание;
- своевременная клиническая диагностика заболевания;
- своевременное лечение инфекционных патологий носоглотки и других респираторных болезней, которые часто становятся причиной пневмонии и ее осложнений;
- неукоснительное соблюдение всех рекомендаций лечащего педиатра.
Чтобы избежать осложнений, детей с пневмонией до 1 года наблюдают и лечат в условиях стационара, более старшие дети в зависимости от течения и вида болезни могут проходить лечение на дому. Склонность к рецидивам воспаления легких и появление осложнений обязательно требуют постоянного контроля со стороны педиатра и всестороннего лечения.
Источник
Пневмонией называют острое инфекционное воспаление, протекающее в легочной ткани. Патология является опасным заболеванием у детей раннего возраста и подростков. Малыши до 1 года сложно переносят недуг. Осложнения пневмонии у детей являются нередким явлением. В статье представлены распространенные последствия данного заболевания.
Общая информация об осложнениях
По сведениям ВОЗ, каждый год около 15 % выявленных случаев заболевания приводят к гибели. Повышенный процент смертности связан с отрицательными факторами: это может быть как отсутствие своевременного лечения, так и неправильно подобранная терапия. К причинам осложнений пневмонии у детей еще относят плохо пролеченное заболевание, а также самолечение дома.

Среди вероятных последствий специалистами выделяются немедленные и отсроченные признаки. К первой группе относят развитие гнойных осложнений в легочной системе и бронхах, нейротоксикоза или злокачественной интоксикации организма. Данные последствия развиваются в легких детей на 2-3 день появления острого заболевания. О всех возможных осложнениях пневмонии у детей рассказано далее.
Виды последствий
Появление тяжелых осложнений пневмонии у детей происходит после завершения острой стадии недуга. Они приводят к ухудшению состояния ребенка. Последствия делятся на 2 вида:
- Легочные осложнения пневмонии у детей, которые не способны передаваться на другие органы. В данную группу относят эмпиему плевры или экссудативный плеврит.
- Внелегочные осложнения пневмонии у детей, которые распространяются на остальные органы. К ним относят сердечную недостаточность, сложности с дыханием, сепсис, абсцесс.
Такие же точно (легочные, внелегочные) возникают осложнения при крупозной пневмонии у детей.

В организме детей обычно появляется поражение левой стороны легкого. У ребенка выявляют левостороннюю пневмонию, а у взрослого – поражение правой части легкого. Особенно опасна пневмония у новорожденных. Обычно заражение происходит в процессе родов или в первые дни жизни.
Немедленные осложнения
Главной причиной таких осложнений пневмонии у детей является неправильно выбранное или незавершенное лечение. К немедленным патологиям относят:
- Интоксикацию или синдром Уотерхауса-Фридериксена. Развивается при попадании в кровь эндотоксинов. Такие токсичные микроорганизмы приводят к тяжелому отравлению. У ребенка наблюдается повышение температуры до 39 градусов, ее сложно сбить. К другим признакам относят вялость, отказ от еды, истощение, фебрильную лихорадку. Данные признаки способны влиять на дыхание, приводя к осложнениям. К опасным последствиям данного состояния относят смертельный исход.
- Нейротоксикоз. К особенностям относят гиперактивность ребенка, которая сменяется резкой апатией. Может быть угнетенное состояние и вялость. После упадка сил наблюдается повышение температуры до 40 градусов. Потом вероятно появление судорог, может быть кратковременная остановка дыхания.
Отсроченные ухудшения
Это осложнения острой пневмонии у детей. В легочных тканях присутствует воспаление, вызываемое патогенной микрофлорой. Маленькие дети тяжело переносят такое состояние. Появляется риск возникновения множества тяжелых последствий.

К поздним осложнениям острой пневмонии у детей относят:
- Экссудативный плеврит или скопление жидкости в плевре. При отсутствии лечения появляется состояние «грудной водянки». К симптомам осложнения после пневмонии у детей относят сильные боли в области грудной клетки. Устранить проблему получится с проведением пункции или операции.
- Гнойный плеврит. Появляется после наслоения на орган инфекции вторичного характера. Происходит проникновение патогенных организмов в органы дыхания и появляется гнойное воспаление. К симптомам относят низкую температуру тела, рвоту, отхаркивающий вид кашля с гноем.
- Гангрену. Приводит к гниению и распаду легкого. Осложнение появляется при запущенной форме. В легком образуется очаг, наполненный гноем, наблюдается расплавление ткани. Проявляется это последствие в виде выделения серо-зеленой мокроты, неприятного запаха, отека пальцев на руках и ногах.
- Абсцесс легкого. В органе появляется 1 очаг воспаления. На 1 стадии выделяются симптомы интоксикации, учащенный пульс, сбитое дыхание. У детей наблюдается редко. Часто появляется у взрослых, злоупотребляющих алкоголем.
- Множественную деструкцию. При этом гнойно-воспалительном процессе происходит появление полостей в легочной ткани. По сравнению с абсцессом возникает несколько очагов и сильное выделение мокроты (до 1 л. в сутки). Последняя выделяется «полным ртом».
- Отек легкого. Причиной является накопление жидкости в легочных тканях. При таком осложнении уменьшается кислород и накапливается углекислый газ в крови, появляется одышка и цианоз. Хрипы имеют влажный характер, они заметны и на расстоянии. При кашле изо рта выходит розовая пена – такой оттенок связан с проникновением эритроцитов из крови в область альвеол.
Дыхательная недостаточность
Это осложнение пневмонии у детей раннего возраста, часто наблюдается у дошкольников. Проявляется в форме одышки, поверхностного дыхания или частого количества вдохов/выдохов. У детей наблюдается изменение оттенка губ, возникает синюшность. Патология способна протекать в 3 стадии. На первой возникает одышка после легких физических нагрузок, на второй – после чуть больших, на третьей появляется одышка и рвота в спокойном состоянии.

Нарушения работы сердца
После острой пневмонии у детей – наиболее частое осложнение. Сбои в функционировании сердечно-сосудистой системы появляются при разных формах недуга. Если не будет лечения, данные нарушения приводят к хронической недостаточности тока крови или эндокардиту.
На возникновение признаков влияет степень интоксикации и обезвоживания организма. При нарушениях работы сердца вероятно появление:
- повышенного давления;
- нарушенного кровообращения;
- проницаемости стенок капилляров и мембран;
- отека и одышки.
Остальные последствия
Опасным последствием является сепсис или заражение крови. У ребенка появляется бактериемия – попадание микробов в кровоток. Возбудитель недуга становится причиной выброса циткинов клетками иммунной системы. К характерным симптомам сепсиса врачи относят повышенную температуру тела, пониженное давление, дезориентацию ребенка, нарушенный пульс и дыхание, короткую потерю сознания. При заражении крови развивается перитонит, септический артрит, менингит.

Другим осложнением является пиопневмоторакс. Появляется после прорыва абсцесса в плевру. В полости происходит увеличение количества воздуха, наблюдается смещение анатомического пространства грудины. Симптомы появляются резко: боль, сбои дыхания, дыхательная недостаточность. Во время лечения требуется срочная декомпрессия (понижение уровня жидкости).
Кашель и температура после болезни
Кашель после заболевания вызван объективными причинами. После лечения воспаления в легких остаются небольшие очаги, которые не заметны на рентген-снимках после лечения. Данные части могут привести к откашливанию в течение нескольких недель. Кашель проявляется приступообразно и обычно наблюдается утром.
Когда кашель настойчивый и сильный, требуется обращение к врачу для назначения лечения:
- приема лекарств;
- выполнения дыхательных упражнений;
- проведения ингаляций;
- массажа грудной клетки;
- физиотерапии и прогревания.
Когда кашель длится свыше 2 недель, ребенку прописывают отхаркивающие и бронхолитические средства, муколитики. К ним относят «АЦЦ», «Бронхотон». Если после заболевания остается температура, то это может быть симптомом воспаления, которое еще не исчезло. При длительном кашле и температуре для исключения риска отрицательных последствий выполняют антибиотикограмму и консультируются с пульмонологом.
Инвалидность при пневмонии
Осложнения пневмонии являются основанием для оформления инвалидности. Если у ребенка остается 2 и 3 степень дыхательной недостаточности, открывается инвалидность. Причины и условия узнают во время обследования у иммунолога.
Инвалидность устанавливают с выраженным нарушением иммунного статуса, которое проявляется частыми пневмониями, а также из-за врожденных патологий бронхолегочной системы. Чтобы оформить этот статус, председателю врачебной комиссии передается иммунограмма и оригиналы выписок за год. Решение принимают на медико-социальной экспертизе.
Лечение
Чтобы исключить осложнения пневмонии у детей, клинические рекомендации требуется соблюдать обязательно. Но если они уже выявлены, то требуется лечение. Терапия направлена на восстановление организма детей. Требуется полностью устранить остаточные явления, должны рассосаться рубцы в области плевры и оптимизироваться иммунный тонус. Восстановление выполняется с помощью следующих мероприятий:
- Применяются препараты рассасывающего типа и биологические активаторы, которые могут использоваться и для детей.
- Выполняются физиотерапевтические мероприятия.
- Используются отвары и настои из трав, которые имеют восстанавливающую функцию. Их можно использовать после консультации с врачом, особенно при затяжной форме.
- Необходимо улучшить состояние кишечной флоры после курса антибиотиков.
- Нужна витаминная терапия.
Допустимо использование метода аэротерапии, представленная виде оксигенотерапии посредством носового катетера. Его оборудуют в нижний носовой проход. В данном случае ребенку будет поступать 25-35% нужного соотношения кислородные массы. Компонент требуется поставлять без перерывов на протяжении длительного времени. Обычно 2-10 часов, это зависит от уровня тяжести недуга.
Во время лечения требуется восстановить проходимость дыхательных путей. Для этого используются муколитики (средства, разжижающие слизистые выделения). Для улучшения циркуляции внутрисосудистого типа применяется 2,4%-ый эуфиллин, который вводят внутривенно в количестве 0,1 мл/кг детям до 1 года. Затем прибавляют по 1 мл на каждый год жизни. Помогает «Ксантинол никотинат» и ингаляции тепло-влажного типа.
Вакцинация и профилактика
Есть препараты для выполнения профилактики или вакцины от инфекций, которые воздействуют на вероятные последствия. При риске инфекций оппортунистического типа вакцина поможет при слабом иммунном фоне.
После перенесенного недуга важно контролировать, чтобы у ребенка не было скопления мокроты в легких. В комнате должна поддерживаться достаточная влажность, требуется регулярно проветривать помещение. Интенсивное питье приводит к разжижению слизи. После пневмонии эффективна физиотерапия и лечение в санаториях.

Если было воспаление легких, надо быть под наблюдением у педиатра в течение 1 года. Во время восстановления нужно пить витамины, больше быть на свежем воздухе. Требуется восстановить микрофлору кишечника. Некоторый период после недуга надо не допускать контакты ребенка с больным ОРЗ.
Чтобы не допустить осложнения при воспалении легких требуется обращаться к врачу, если есть симптомы простуды, ОРВИ или затяжного кашля. Своевременно выявленная болезнь проще излечивается, чем запущенная. При восстановлении требуется придерживаться здорового образа жизни. Необходим спорт, отдых, сбалансированное питание. Отличной профилактической мерой считается инфекционный контроль. Все указные методы позволят за короткое время устранить осложнения.
Вывод
Осложнения появляются при неправильном или несвоевременном лечении. Если возникли первые симптомы, не стоит затягивать поход к врачу. Необходимо выполнять рекомендации специалиста, а также не заниматься самолечением. Только при ответственном отношении к здоровью получится избежать опасных последствий.
Источник
Пневмония – это заболевание, характеризующееся воспалением легочной ткани. Болезнь может поражать как взрослых, так и детей. Наиболее часто она диагностируется у новорожденных, особенно недоношенных малышей. Пневмония у новорожденных различается по способу заражения и типу инфекции. Полное излечение возможно при ранней постановке диагноза и качественной терапии.

Причины развития пневмонии
Воспалительный процесс в легких у ребенка – это опасная патология, которая лечится врачами-неонатологами. Она развивается под действием инфекционных агентов. Но в некоторых случаях воспаление легких возникает при аспирации – попадании околоплодных вод, содержащих меконий, в легкие ребенка.
Пневмония может выступать в качестве самостоятельного заболевания или в виде осложнения. Тяжелое течение болезни повышает вероятность детской смертности. В первый месяц жизни от пневмонии умирает каждый третий ребенок. Чаще смертность фиксируется среди недоношенных детей. Пневмония может быть внутриутробной, интранатальной и постнатальной.

Особенности внутриутробной пневмонии
Внутриутробная пневмония может быть вызвана бактериями, попавшими в организм ребенка следующими путями:
- через плаценту от инфицированной матери (инфекционный агент проникает в кровь и с ее током разносится по организму ребенка);
- при засасывании плодом инфицированных околоплодных вод (микробы попадают непосредственно в легкие ребенка).

Этиология пневмоний у детей
Факторы, повышающие вероятность заражения
Воспаление в легких у новорожденного малыша развивается не сразу. Чаще всего заражение происходит непосредственно перед родами либо в последние дни. Источником заражения выступает сама женщина при наличии следующих патологий:

Развитие внутриутробной пневмонии у ребенка происходит при вирусных и инфекционных заболеваний перенесенных на поздних сроках беременности
- токсоплазмоза, хламидиоза, цитомегаловирусной инфекции, вируса герпеса, листериоза, сифилиса;
- инфекций, поражающих органы мочеполовой системы и желудочно-кишечного тракта, проникающих в околоплодные воды;
- вирусных и инфекционных заболеваний, перенесенных на поздних сроках беременности.
Наиболее подвержены заражению дети с сопутствующими внутриутробными патологиями.
Повышают риск внутриутробного заражения следующие факторы:
- продолжительная внутриутробная гипоксия;
- врожденные пороки бронхолегочной системы;
- гестационная незрелость плода;
- заболевания органов мочеполовой системы;
- нарушенное кровообращение в плаценте.
Симптомы пневмонии у грудничка могут проявляться в первые сутки, когда малыш еще находится в роддоме. Но в некоторых случаях они развиваются, спустя 1–1,5 месяца после рождения. Продолжительное отсутствие признаков заражения свойственно пневмонии, вызванной вредоносным действием хламидий и микоплазм.
Отличительной чертой внутриутробного заражения является наличие других симптомов, указывающих на присутствие в организме ребенка инфекции. К ним относятся:
- сыпь на теле;
- конъюнктивит;
- увеличение печени и селезенки;
- признаки поражения головного мозга и ЦНС.

Чертой внутриутробного заражения является наличие конъюктивита
Заболевание характеризуется двусторонним воспалительным процессом, что значительно осложняет его течение. Пневмония, развивающаяся в утробе матери, всегда сопровождается другими патологиями и пороками бронхолегочной системы.
Признаки внутриутробной пневмонии
Распознать воспаление легких у малыша можно по одышке. Она может появиться сразу после родов или в течение нескольких суток. При дыхании задействуются дополнительные мышцы. Изо рта ребенка могут появляться пенистые выделения.
 Воспалительный процесс в легких вызывает дыхательную недостаточность. Недостаточное поступление кислорода вызывает посинение кожных покровов и приступы апноэ.
Воспалительный процесс в легких вызывает дыхательную недостаточность. Недостаточное поступление кислорода вызывает посинение кожных покровов и приступы апноэ.
Младенцы, страдающие пневмонией, отказываются от груди и часто срыгивают. При сосании они быстро утомляются. Недостаточное поступление питательных веществ в организм малыша приводит к потере веса.
Важно вовремя диагностировать внутриутробную пневмонию и начать лечение. В противном случае произойдет усиление дыхательной недостаточности. Кислородное голодание становится основной причиной развития сердечной недостаточности. А размножение патогенной микрофлоры вызывает у ребенка инфекционно-токсический шок.
Особенности интранатальной пневмонии
Особенностью интранатального заражения является то, что инфекция попадает в организм малыша при прохождении через родовые пути матери. Также заражение возможно в случае переношенной беременности, когда в околоплодные воды попадает меконий. Заглатывание околоплодных вод вызывает развитие аспирационной пневмонии.
Вероятность развития интранатальной пневмонии повышают следующие факторы:

Вероятность развития интранатальной пневмонии повышают малый вес ребенка при рождении
- рождение раньше срока;
- отставание плода в развитии;
- малый вес плода;
- асфиксия во время родов;
- нарушение функций сердца и легких у новорожденных;
- нарушение дыхательной функции после наркоза (если ребенок рождается путем оперативного родоразрешения).
Развитию пневмонии способствует продолжительное нахождение плода в утробе матери при отошедших околоплодных водах, а также высокая температура тела у роженицы.
Особенности постнатальной пневмонии
Постнатальная пневмония – это заболевание, характеризующееся развитием воспалительного процесса у ребенка после рождения. Заражение инфекционными агентами может произойти как в стенах роддома, так и после выписки.
Выделяют несколько форм постнатальной пневмонии:
К причинам развития данной формы заболевания относятся:

Одним из причин развития постнатальной пневмонии является рождение раньше срока
- асфиксия в процессе родоразрешения, сочетающаяся с заглатыванием околоплодных вод;
- родовая травма, при которой происходит повреждение шейного отдела позвоночника и грудной клетки;
- внутриутробное поражение мозга;
- внутриутробное нарушение развития бронхо-легочной системы;
- рождение раньше срока;
- реанимационные мероприятия, проводимые после родоразрешения;
- контакт с инфекционными агентами после рождения;
- перегрев или переохлаждение новорожденного;
- срыгивание или рвота, при которых ребенок заглатывает содержимое желудка.
Проявления заболевания у новорожденных
 Наличие тех или иных симптомов пневмонии у грудничков зависит от типа возбудителя и особенностей организма малыша. При внутриутробном заражении при рождении у ребенка отмечается удушье. Малыш рождается с синюшным оттенком кожи, слабо кричит. У него слабо развиты основные рефлексы. В процессе кормления такие малыши часто срыгивают. Дыхание слабое, а на выдохе слышен звук, напоминающий кашель.
Наличие тех или иных симптомов пневмонии у грудничков зависит от типа возбудителя и особенностей организма малыша. При внутриутробном заражении при рождении у ребенка отмечается удушье. Малыш рождается с синюшным оттенком кожи, слабо кричит. У него слабо развиты основные рефлексы. В процессе кормления такие малыши часто срыгивают. Дыхание слабое, а на выдохе слышен звук, напоминающий кашель.
Дыхательная недостаточность вызывает общее кислородное голодание, оказывающее негативное влияние на все органы и системы ребенка. В особенности страдает сердечно-сосудистая и пищеварительная система. Таких малышей беспокоят частые боли в животе и метеоризм. При этом температура тела повышается очень редко.
Признаки заболевания сохраняются на протяжении 3–4 недель. Данная форма пневмонии отличается тяжелым течением и высокой вероятностью летального исхода.
Высокой температурой сопровождается пневмония у ребенка, вызываемая вирусами. Температура тела может подниматься выше 39 °С и сопровождаться судорогами. Малыш становится беспокойным, отказывается от еды. При вирусной форме происходит разрушение сосудов, вызывающее кровоизлияние во внутренних органах.
Как развивается заболевание
 Выраженность симптомов заболевания зависит от разных факторов. Наиболее сильно болезнь проявляется у недоношенных, ослабленных детей с наличием сопутствующих патологий.
Выраженность симптомов заболевания зависит от разных факторов. Наиболее сильно болезнь проявляется у недоношенных, ослабленных детей с наличием сопутствующих патологий.
Первые заметные симптомы появляются не сразу. После попадания инфекции в организм и развития воспалительного процесса до появления первых проявлений болезни может пройти от нескольких часов до нескольких суток.
В начале болезни отмечаются признаки, нехарактерные для пневмонии. Ребенок становится вялым, часто срыгивает. А отсутствие температуры объясняется несовершенством иммунитета и системы терморегуляции.
Способы диагностики заболевания
Выявление заболевания требует проведения комплекса диагностических мероприятий:

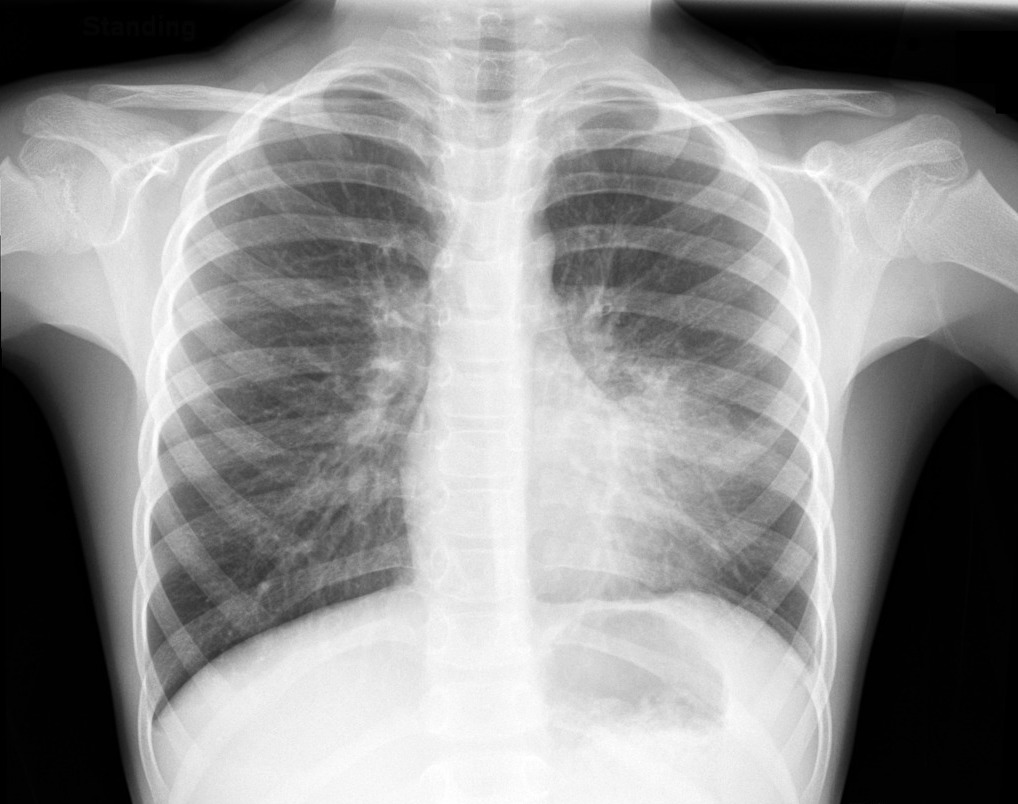
Рентгенография легких для диагностики пневмонии
- определения клинических проявлений;
- сбора анамнеза;
- осмотра ребенка с прослушиванием дыхания;
- лабораторных исследований крови;
- проведения рентгенографии легких.
Рентгенография является основным и наиболее показательным методом исследования, позволяющим определить очаг воспаления, изменения в бронхах и лимфоузлах. С помощью рентгенографии также удается выявить различные нарушения в формировании органов дыхания.
Методы лечения

Лечение пневмонии проводится в условиях стационара
Пневмония у новорожденного – опасная патология, которая требует постоянного наблюдения за состоянием малыша. Лечение проводится в условиях стационара. А его продолжительность зависит от тяжести заболевания и индивидуальных особенностей новорожденного.
Для уничтожения патогенных агентов назначаются антибиотики широкого спектра действия. В этот период проводятся лечебные мероприятия, направленные на восстановление функций внутренних органов и устранение дыхательной недостаточности. Особое внимание уделяется снятию интоксикационных проявлений.
Новорожденный малыш требует постоянного ухода и усиленного питания преимущественно грудным молоком. Если ребенок не в состоянии сосать грудь, молоко вводят в организм через зонд. В помещении, где находится новорожденный, должен поддерживаться определенный микроклимат. Важно соблюдать оптимальный температурный режим, избегая перегрева и переохлаждения ребенка.
При одностороннем воспалении легких новорожденного укладывают на здоровую сторону. Если воспаление двустороннее, новорожденного ребенка через каждые два часа переворачивают с одного бока на другой. В качестве дополнительной терапии назначаются следующие группы лекарственных препаратов:

Иммуностимуляторы для лечения пневмонии
- иммуностимуляторы;
- препараты, снимающие симптомы болезни (жаропонижающие, муколитики при затруднении отхождения мокроты, противовоспалительные средства);
- витамины и пробиотики для укрепления иммунитета.
Улучшить отхождение мокроты помогает массаж и физиопроцедуры. Период интенсивного лечения новорожденного в среднем составляет 1 месяц.
Последствия пневмонии
Пневмония у ребенка не проходит бесследно. Даже при ранней постановке диагноза и правильном лечении она отражается на дальнейшей жизни ребенка. Наиболее распространенными последствиями являются:

Хронический бронхит является последствием пневмонии
- частые простуды;
- частые вирусные и бактериальные инфекции;
- хронические бронхиты;
- снижение защитных функций.
Осложнения после перенесенной пневмонии развиваются у недоношенных детей, а также у новорожденных, имеющих различные пороки развития. Тяжелые осложнения дает двустороннее воспаление легких у недоношенных детей. В дальнейшем развиваются следующие нарушения:
- со стороны бронхолегочной системы (плевриты, абсцессы, тяжелая дыхательная недостаточность и прочее);
- другие виды осложнение (сердечная и надпочечниковая недостаточность, отиты, тромбозы и прочее).
Если новорожденный перенес пневмонию, он еще на протяжении года находится под диспансерным наблюдением.
Как предотвратить внутриутробное заражение
Чтобы избежать развития пневмонии у ребенка во время беременности, необходимо соблюдать следующие правила:

Для профилактики развития пневмонии у ребенка стоит в период беременности регулярно посещать врача
- проходить регулярную диспансеризацию;
- планировать беременность, проходя обследование на наличие инфекций до зачатия;
- лечить инфекционные болезни до беременности;
- в период беременности регулярно посещать врача и проходить все скрининговые обследования.
Избежать постнатальной пневмонии у ребенка поможет ограничение контакта новорожденного с больными людьми, создание комфортной атмосферы в помещении, где постоянно находится новорожденный малыш, а также грудное вскармливание.
Видео по теме: Пневмония
