Для чего нужна плазма крови при ожоге

Основным в комплексе противошоковых мероприятий является следующее. Прежде всего принимают меры к уменьшению боли. Достигается это введением наркотиков (промедол, пантопон, детям старшего возраста – морфин). При этом, как установлено опытом, следует избегать любой дополнительной травмы, в частности излишних переносок больного, перевязок и любых манипуляций над ожоговыми ранами.
Мощное противошоковое действие оказывают новокаиновые блокады по методу А. В. Вишневского. При этом методе слабые растворы новокаина вводят в ткани, расположенные возле крупных нервных узлов или у основания конечности. Благоприятное действие оказывает новокаин, вводимый и внутривенно в 0,25% растворе.
Stucke, Leuterer, В. С. Огиенко и Л. С. Риммер наблюдали благоприятные результаты в борьбе с шоком при использовании нейроплегиков. В то же время в ожоговом отделении Института хирургии к нейроплегикам как средству лечения ожогового шока относятся сдержанно. Достаточным личным опытом в применении нейроплегиков мы не располагаем, поэтому от рекомендации их в лечении шока воздерживаемся, тем более что в эксперименте на животных Н. И. Кочетыгов получил отрицательные результаты.
При нарушении сердечной деятельности необходимо повторное введение сердечно-сосудистых средств (кофеин, кордиамин, камфора и т. п.).
При тяжелых ожогах у детей особенно показан кислород, ингаляция которого производится через присоединенный к баллону и колбу с водой катетер, введенный и закрепленный у нижних носовых ходов. Кислородная терапия полезна и в других периодах ожоговой болезни.
Весьма важно предупредить охлаждение пострадавшего. Температура помещения, в котором находится обожженный, должна быть 22-24°. В случаях, когда больной жалуется на озноб и холод, его согревают грелками. Однако перегрев не менее вреден, чем охлаждение.
Главным звеном в борьбе с ожоговым шоком служит инфузионная терапия – вливание крови, плазмы, плазмозаменителей, растворов электролитов. Показания к инфузионной терапии, как правило, ограничиваются глубокими ожогами. Из числа поверхностных поражений лишь наиболее обширные могут потребовать вливание жидкости. Естественно, что ограниченные глубокие ожоги (у детей ориентировочно менее 5% поверхности тела) инфузионной терапии в большинстве случаев не требуют. Длительность инфузионной терапии ограничивается 1- 2 сутками, т. е. периодом шока.
Переливание крови, плазмы, растворов аминокислот в более поздних периодах диктуется специальными показаниями (анемия, гипопротеинемия, истощение и т. д.). Жидкость вводят капельно, в отдельных случаях необходимо перейти на струйное введение. Основным методом вливания жидкостей является внутривенный с использованием венесекции и венозного катетера (в случае спадения периферических вен). Подкожные вены для этой цели могут быть обнажены на любом участке верхних и нижних конечностей, даже если эти области поражены ожогом. При необходимости используется наружная яремная вена и вены головы. При ожоговом шоке в случаях выраженного спадения периферических вен возможно вливание жидкостей и в губчатые кости (пяточная кость, головки плюсневых костей и т. д.).
Дополнительным путем введения жидкости служит обильное питье. Разумеется, что повторная рвота, свойственная наиболее тяжелому шоку, исключает этот путь. Пострадавшему дают пить соляно-щелочные растворы (физиологический раствор поваренной соли с добавлением соды), раствор Рингера-Локка, 5% раствор глюкозы, теплый чай и т. д. Этим способом может быть возмещено до 1/4 – 1/3 общей потребности в жидкости.
Основной целью инфузионной терапии является восполнение объема циркулирующей крови, замена утраченной плазмы и разрушенных эритроцитов. При этом наиболее ответственным и трудным является вопрос, сколько перелить жидкости пострадавшему. Существует множество различных формул для решения этой задачи. Наиболее приемлемой является формула Evans. По этой формуле потребность в жидкости более или менее пропорциональна площади ожога и весу тела пострадавшего.
При выходе из шока начинается усиленное всасывание отечной жидкости из тканей, наступает естественное разжижение крови, исключающее необходимость дальнейшего плазмозамещения. Поэтому необходимое в первые сутки шока обильное вливание может стать опасным на 3-4-й день болезни.
Положительное значение формулы Evans определяется возможностью ориентировочного подсчета количества требуемой жидкости. Кроме того, она дает представление о ее составе. Однако следует иметь в виду, что формула Evans грубо приблизительна уже в своих исходных показателях – вес тела (таких больных, как правило, не взвешивают) и площади ожога (определяется не точно). К тому же, и это главное, формула не учитывает площади глубокого ожога, которая в период шока обычно и не может быть определена с достаточной точностью. Поэтому план инфузионной терапии должен быть индивидуальным, исходя из состояния больного, учитывая результаты исследования гематокрита, состава крови, остаточного азота, процентного содержания в плазме хлора, натрия и калия.
Вследствие сложности производства в срочном порядке некоторых из указанных исследований основным критерием эффективности инфузионной терапии является определение клиническим наблюдением ослабления или нарастания симптомов ожогового шока и изменений диуреза. Последний следует стремиться определять точно, для чего пострадавшим вводят постоянный катетер и измеряют количество выделенной мочи ежечасно или через каждые два часа.
Обеспечение нормального ежечасного выделения мочи, исходя из данных суточного диуреза, говорит о том, что установленный темп и количество вводимой жидкости достаточны. Превышение этих пределов указывает на необходимость прекращения или перерыва вливания. Если же диурез недостаточен, то это служит прямым указанием продолжать вливание. При этом нужно увеличить количество коллоидов, периодически добавляя к вливаемой жидкости новокаин.
Убедившись, что достигнутый результат устойчив, можно прекратить вливание.
Рассматривая вопрос инфузионной терапии ожогового шока, следует отметить, что к настоящему времени предложено большое количество различных жидкостей. Остановимся на тех из них, которые получили наибольшее распространение в клинической практике. Плазма оказывает прямое плазмозамещающее действие, принося с собой белок и минеральные соли. Мнение авторов о ценности плазмы при ожогах единодушно. Обычно применяется сухая плазма, способ заготовки которой обеспечивает длительное (5-7 лет) хранение. Ex tempore она разводится физиологическим раствором.
Прямое показание имеет цельная кровь, замещающая разрушенные вследствие раннего гемолиза эритроциты. Необходимо учитывать и незаменимые иммунобиологические свойства донорской крови.
Тем не менее вопрос о гемотрансфузиях при ожоговом шоке еще и сейчас представляется дискутабельным. Противники этого метода опасаются увеличения гемоконцентрации и даже повреждения почек. Другие авторы (их большинство), в частности Sarre, заявляют, что сгущение крови, даже если оно наступает, практически не ведет к нарушениям кровообращения. Установленную при этом исследованиями Quinby и Соре, а также Allgower гибель эритроцитов многие авторы считают более вредной, чем сгущение крови, она может компенсироваться только переливанием цельной крови.
Кроме того, кровь в меньшей мере, чем другие вливаемые жидкости, выходит из кровяного русла в ткани. Цельная кровь содержит также соли, сахар и многие другие жизненно необходимые вещества.
Переливание крови детям в период ожогового шока рекомендуют хирурги, имеющие большой опыт в лечении ожогов у детей.
Высокую эффективность этого метода лечения шока, а также других периодов ожоговой болезни отмечали и мы. Оптимальными дозами для детей являются 100-250 мл крови, вводимой преимущественно капельным путем.
Из числа искусственных плазмозаменителей широкое применение в инфузионной терапии ожогового шока нашли полиглюкин и белковые растворы. Полиглюкин – это 3% раствор декстрина, представляющего собой полимер глюкозы. Благодаря особенностям строения молекулы полиглюкин имеет высокое коллоидно-осмотическое давление и удерживается в кровяном русле несколько часов, препятствуя сгущению крови. Противошоковое действие полиглюкина объясняется увеличением количества циркулирующей крови и повышением ее давления. Однако полиглюкин не содержит белка и других азотистых веществ и потому не может быть эффективным в качестве средства для парентерального питания. Это плазмозаменитель мощного гемодинамического действия, и показания к применению его ограничиваются периодом шока.
К числу белковых плазмозаменителей относятся аминокровин, аминопептид (гидролизаты белка). За рубежом в качестве плазмозаменителей наиболее широко используются декстран и перистон.
Из числа растворов электролитов применяется обычно 0,85% раствор поваренной соли, а также раствор Рингера-Локка и 5% раствор глюкозы, который целесообразно дополнить комплексом витаминов (В1, В2, С).
Источник
Характер общего лечения зависит от фазы ожоговой болезни.
Основу общего лечения первого периода ожоговой болезни составляет незамедлительное количественное и качественное возмещение утраченной из сосудистого русла жидкости, т. е. трансфузионная терапия. Благодаря этой терапии происходят восстановление внутрисосудистого объема, улучшение микроциркуляции и поддержание жизненно важных функций организма. В противошоковом лечении нуждаются не только пострадавшие, находящиеся в состоянии ожогового шока, но и те, которым это состояние угрожает, так как основным условием успеха противошокового лечения является его раннее применение, позволяющее купировать основные расстройства в организме на ранней стадии их развития.
В педиатрической практике неотложную трансфузионную терапию с профилактической целью назначают всем детям, площадь ожога у которых превышает 5— 8 % поверхности тела. Сущность противошоковой терапии состоит в постоянном капельном введении в кровяное русло кровезаменителей, солевых и полиионных растворов и растворов, содержащих углеводы и инсулин. При обширных поверхностных ожогах программа замещающего лечения дополняется плазмой, при обширных глубоких ожогах — кровью. Трансфузионная терапия проводится на фоне обезболивания (промедол, дипидолор) и нейровегетативной блокады (дроперидол) и дополняется введением антигистаминных (димедрол, пипольфен), антипротеазных препаратов (контрикал и трасилол), витаминов группы В и С, эуфиллина, снимающего спазм почечных сосудов, кислородной терапией и симптоматическими средствами. В тяжелых и далеко зашедших случаях ожогового шока проводится заместительная терапия стероидными гормонами (кортизон), применяются препараты, обладающие диуретическими свойствами (лазикс, раствор маннита). Лечение антибиотиками в периоде ожогового шока проводится только при наличии сопутствующего заболевания (пневмония, ангина и др.). Все указанные выше препараты и растворы вводятся только внутривенно, так как всасывание из тканей в первом периоде ожоговой болезни резко замедленно. Под кожу вводится только 0,5 мл противостолбнячного анатоксина, если с момента вакцинации прошло более 6 мес, а после ревакцинации — более 1 года. Необходимость профилактики столбняка объясняется тем, что столбнячные палочки, которые могут находиться в окружающем воздухе или на предметах, соприкасающихся с ожоговой раной, способны проникнуть в организм через поврежденную ожогом кожу и вызвать заболевание столбняком. Прием жидкости и пищи через рот строго регулируется врачом. При рвоте вся жидкость вводится только внутривенно.
Дозы и состав переливаемых жидкостей определяются врачом на основании обширности и глубины ожога, возраста и массы тела пострадавшего, времени, прошедшего с момента ожога; скорость введения жидкостей — общим состоянием обожженного, уровнем артериального давления, частотой пульса и дыхания, данными лабораторных исследований (гематокрит, относительная плотность мочи, концентрация калия и натрия в сыворотке крови и эритроцитах, уровень кислотно-основного равновесия). Обязательно проводится строгий учет количества выделенной больным жидкости. Сбор мочи производится в мерные флаконы. Ориентиром адекватности жидкостной терапии является динамика общего состояния, диуреза, артериального и венозного давления, показателей лабораторного обследования. В среднем в периоде ожогового шока, т. е. в первые 2 сут после ожога, ребенку может быть введено 2—6 л жидкости. Прекращение рвоты, восстановление нормального диуреза и стабилизация всех гемодинамических показателей свидетельствуют о положительном результате лечения.
В фазе острой ожоговой токсемии общее лечение направлено на дальнейшую коррекцию нарушенных функций и обменных процессов. В связи с этим активно проводится борьба с развивающейся интоксикацией, малокровием (анемией), снижением количества белка в плазме крови (гипопротеинемией), авитаминозом и инфекцией. С 3-х суток пострадавший обязательно получает жидкость и легкоусвояемую пищу, а также некоторые лекарственные препараты через рот. Общий объем внутривенно вливаемой жидкости уменьшается, но активная инфузионно-трансфузионная терапия продолжается. Она включает в себя переливание крови, плазмы, белковых препаратов, введение кровезамещающих растворов, обладающих дезинтоксикационным эффектом, жидкостей, содержащих необходимые организму соли (раствор Рингера, полиионные растворы, раствор натрия гидрокарбоната) или обеспечивающих его энергетические запросы (гипертонические растворы глюкозы).
Комплекс консервативных мероприятий, направленных на борьбу с ожоговой токсемией при глубоких и обширных ожогах, может быть дополнен экстракорпоральной детоксикацией — гемосорбцией, с помощью которой из циркулирующей крови удаляются токсины. В качестве сорбента используются активированные угли. Перфузия осуществляется через две (центральная и периферическая) или одну вену (центральная или периферическая). Перед началом гемосорбции экстракорпоральная периферическая система заполняется 5 % раствором альбумина или реополиглюкина, чтобы с их помощью по окончании перфузии вытеснить кровь из колонки в сосудистую систему больного.
Гемосорбция проводится после премедикации, для чего используются внутримышечные или внутривенные инъекции седуксена или дроперидола, на фоне гепаринизации. Доза гепарина подбирается в зависимости от возраста и состояния свертывающей системы ребенка. В конце сеанса сорбции вводят препараты кальция и витамины группы В.
Детоксикацией при массивных ожогах удается купировать ознобы, гипертермию, нормализовать периферический кровоток.
Большое место в периоде острой ожоговой токсемии занимает антибактериальная терапия. Антибиотики назначаются только в зависимости от индивидуальной чувствительности флоры, проводится активная и пассивная иммунизация против патогенных стафилококков, постоянно присутствующих в ожоговых ранах. Применяются различные виды стимулирующей терапии, чтобы поднять защитные силы организма, и средства, регулирующие обмен (анаболические гормоны). Продолжается введение больших доз витаминов, антигистамин-ных, десенсибилизирующих, седативных препаратов и симптоматических средств, т. е. осуществляется комплексная терапия, имеющая целью помочь организму компенсировать те нарушения, которые произошли в периоде ожогового шока, усилить его сопротивляемость инфекции и подавить ее активность.
Общее лечение пострадавшего в фазе септикотоксемии включает продолжающуюся борьбу с инфекцией, анемией, развивающимся ожоговым истощением. Для этого осуществляются систематические гемотрансфузии (в том числе прямые переливания крови), вливание плазмы и белковых жидкостей, введение больших доз витаминов, антибиотиков и сульфамидов, предупреждающих и купирующих развитие инфекционных осложнений, десенсибилизирующих и седативных средств. Выбор антибиотиков ставится в связь с индивидуальной чувствительностью флоры. Рекомендуется введение полиглобулинов, стафилококкового γ-глобулина, ауто-вакцины. Для борьбы с синегнойной палочкой используются гипериммунная плазма и вакцина. С целью профилактики ожогового истощения при глубоких ожогах вводится 3 г, при крайне обширных поражениях — 5 г белка/кг массы в сутки. Помимо обычного кормления богатой белками и витаминами пищей, применяется зондовый метод введения белков. Для этой цели используются тонкостенные пластмассовые зонды диаметром 1,5—2 мм, через которые в желудок капельно вводятся содержащие белок и аминокислоты растворы. При обширных глубоких ожогах применяется лечение стероидными гормонами.
Общее лечение больного в фазе реконвалесценции после восстановления кожного покрова многообразно. Объем его зависит от состояния внутренних органов (печени, почек, эндокринных желез). Функция их должна быть постепенно восстановлена, для этого прихо дится прибегать к помощи различных терапевтических средств. В этой фазе ожоговой болезни главными задачами являются восстановление движений в суставах и реабилитация личности пострадавшего, перенесшего тяжелую болезнь и крайнюю степень эмоционального напряжения. Поэтому большое значение приобретают занятия лечебной гимнастикой, физиотерапевтические процедуры (ванны, массаж, тепловое и электролечение) и различные способы воздействия на эмоционально-психическую сферу.
Ожоги у детей. Казанцева Н.Д. 1986г.
Источник
Плазма представляет собой жидкую составную часть крови, богатую биологически активными компонентами: белками, липидами, гормонами, ферментами. Свежезамороженная плазматическая жидкость считается лучшим продуктом в виду того, что в ней сохраняется наибольшее число полезных компонентов. Тогда как жидкая нативная, сухая лиофилизированная и антигемофильная плазма несколько теряет присущие этому компоненту лечебные характеристики, поэтому они менее востребованы.
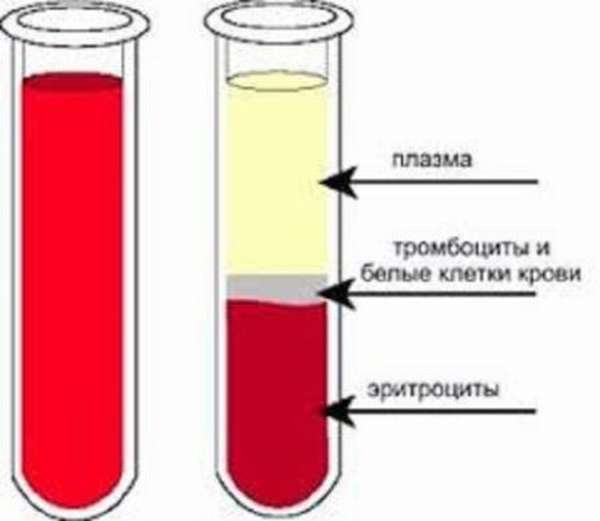
Плазма крови: для чего переливают?
Переливание любого вида плазмы крови позволяет восстановить нормальный объем циркулирующей в организме крови, равновесие между гидростатическим и коллоидно-онкотическим давлением.
Положительный эффект от такого-рода процедуры становится возможным по той причине, что молекулярная масса плазматических белков и молекулярная масса крови реципиента различны. В виду этого проницаемость стенок сосудов низкая, и питательные вещества не усваиваются, они на протяжении долгого времени находятся в кровяном русле.
Если у человека острое кровотечение, внутривенное плазменное переливание реализуется в дозе от 0,5 л и до 2 л. В данном случае все зависит от артериального давления больного и сложности протекания его заболевания. В особо тяжелых ситуациях рекомендуется совмещать вливание плазмы и эритроцитной массы.
Плазму вливают струйно или капельно, в зависимости от показаний. Если нарушена микроциркуляция, к плазме добавляют реополиглюкин или другие препараты этой группы.
Термины: Гемотрансфузия – это внутрисосудистое переливание цельной крови реципиенту. По сути, сложнейшая операция, предполагающая трансплантацию живой ткани человеку.
Переливание плазмы крови: показания
Фармакологический справочник РЛС диктует следующие показания к переливанию свежезамороженной плазмы крови:
- Острый ДВС синдром, который одновременно осложняет протекание шока разного происхождения, синдром массивных трансфузий,
- Сильное кровотечение, которое предполагает потерю более чем трети общего объема крови. При этом возможно дальнейшее осложнение в виде того же синдрома диссеминированного внутрисосудистого свертывания,

- Патологические изменения печени и почек (условные показания),
- Передозировка антикоагулянтов, к примеру, дикумарина,
- При процедуре плазмафереза терапевтического характера, вызванного синдромом Мошковица, острыми отравлениями, сепсисом,
- Тромбоцитопеническая пурпура,
- Операции на открытом сердце с подключением аппарат искусственного кровообращения,
- Коагулопатии, возникающие из-за низкой концентрации физиологических антикоагулянтов и прочее.
Мы рассмотрели наиболее распространенные показания для переливания свежезамороженной плазмы. Не рекомендовано выполнять подобную процедуру для восполнения всего объема циркулирующей крови. В данном случае применяются другие методики. Не назначают переливание плазмы больным, страдающим застойной формой СН.
Свежезамороженная кровяная плазма
Свежезамороженная плазма считается одной из базовых составных крови, она создается путем быстрого замораживания после отделения форменных ее элементов. Сохраняют такое вещество в специальных пластиковых контейнерах.
Главные недостатки использования данного биоматериала:
- риск передачи инфекционного заболевания,
- риск возникновения аллергических реакций,
- конфликт биоматериала донора и реципиента (перед переливанием обязательна биологическая проба на совместимость).

Свежезамороженная плазма изготавливается двумя методами:
- плазмаферезом,
- центрифугированием.
Плазма замораживается при температуре -20 градусов. Использовать ее разрешается в течение года. Только на это время обеспечивается сохранность лабильных факторов системы гемостаза. После истечения срока годности плазма утилизируется как биологические отходы.
Термины: Гемостаз – это такая система в организме человека, главной задачей которой остановка кровотечений и растворение тромбов при сохранении жидкого состояния крови в сосудах.

Непосредственно перед самим вливанием плазмы кровь оттаивают при температурных показателях в + 38 градусов. При этом выпадают хлопья фибрина. Это не страшно, поскольку они не помешают нормальному току крови через пластификаторы с фильтрами. Тогда как крупные сгустки и мутность плазмы свидетельствуют о некачественном продукте. И для врачей это противопоказание для ее дальнейшего использования, хотя при сдаче крови и пробе лаборанты могли не выявить дефектов.
Важно! Благодаря тому, что хранить такой продукт допускается на протяжении длительного времени, врачи стараются придерживаться правила один донор – один реципиент.
Белки плазмы иммуногенны. Это означает, что при частых и объемных переливаниях у рецепиента может сформироваться сенсибилизация. Это способно привести к анафилактическому шоку при очередной процедуре. Данное обстоятельство приводит к тому, что врачи стараются переливать плазму по строгим показаниям. При лечении коагулопатий предпочтительнее использовать криопрециптат (белковый препарат, содержащий факторы свертывания крови. которых не хватает человеку).
При использовании биоматериала важно соблюдать строгие правила: нельзя использовать один и тот же контейнер плазмы для переливания нескольким реципиентам. Не допускается повторно замораживать плазму крови!
Переливание плазмы крови: последствия
Практика показывает, что чаще всего осложнений и проблем после переливание плазмы крови не предполагается. Если рассматривать исследования, то это меньше одного процента из ста. Однако побочные эффекты могут стать причиной существенных сбоев в работе всего организма и даже летального исхода. В виду того, что гемотрансфузия плазмозаменителем (плазмой) не дает стопроцентной безопасности, от пациентов изначально берут согласие на такую процедуру, обязательно доводя до их ведома все положительные стороны, эффективность и возможные альтернативы переливания.
- Системой, позволяющей максимально быстро выявить и лечить побочные эффекты, которые угрожают жизни человека, должна быть снабжена любая клиника, где выполняется переливание плазмы. Современные федеральные инструкции и руководства регламентируют постоянно сообщать о таких случаях, как это происходит с несчастными случаями и врачебными ошибками.
Острые неблагоприятные эффекты
К иммунологическим острым неблагоприятным эффектам относятся следующие:
- Фебрильная реакция на трансфузию. При этом лихорадка встречается чаще всего. Если такая реакция сопровождает несовместимость крови донора и реципиента (гемолиз), то переливание требуется немедленно прекратить. Если это негемолитическая реакция, то она не опасно для жизни человека. Такая реакция часто сопровождается головной болью, зудом и другими проявлениями аллергии. Лечится назначением ацетаминофена.
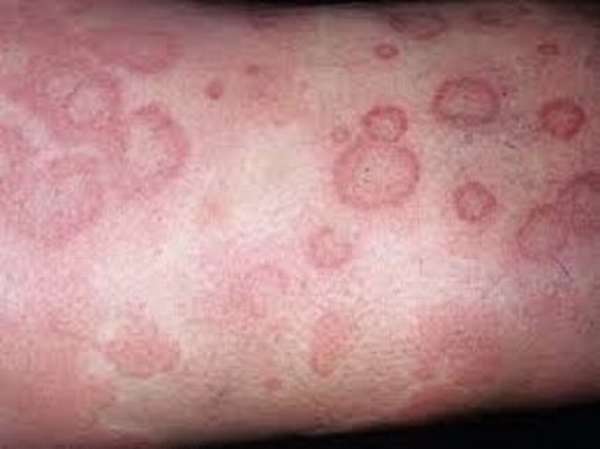
- Уртикарная сыпь дает о себе знать сразу же после переливания плазмы. Это весьма распространенное явление, механизм которого тесно взаимосвязан с высвобождением гистамина. Чаще всего врачи в таком случае выписывают рецепт на применение лекарственного средства бенадрил. И как только сыпь исчезнет, можно говорить о том, что реакция закончилась.
- Буквально через два-три часа после переливания плазмы крови может резко проявиться респираторный дистресс-синдром, понижение гемоглобина и гипотония. Это свидетельствует о развитии острого повреждения легких. В данном случае требуется быстрое вмешательство врачей для организации респираторной поддержки с вентиляцией механического характера. Но переживать слишком не надо, исследования показали, что летальный исход от такого эффекта наступает меньше чем у десяти процентов реципиентов. Главное – вовремя сориентироваться лечебному персоналу.
- Острый гемолиз возникает по причине несоответствия идентификации плазмы крови реципиента, другими словами, в виду ошибки персонала. Вся сложность данного эффекта заключается в том, что клинические показания могут остаться не выраженными, сопровождаясь исключительно анемией (отсроченный гемолиз). Тогда как осложнения наступают в случае сопутствующих отягощающих факторов: почечной недостаточности в острой форме, шока, артериальной гипотонии, плохой свертываемости крови.
Важно! Если человек находится под наркозом или же впал в кому, признакомгемолиза становится внутреннее кровотечение по непонятным причинам из места инъекции.
В данном случае врачи обязательно воспользуются активной гидратацией и назначением вазоактивных лекарственных средств.
- Анафилаксия чаще всего дает о себе знать в первую минуту проведения переливания крови. Клиническая картина: респираторный дистресс, шок, артериальная гипотония, отечность. Это очень опасное явление, требующее экстренного вмешательства специалистов. Здесь нужно сделать все, чтобы поддержать дыхательную функцию человека, в том числе ввести адреналин, поэтому все препараты обязательно находятся под рукой.
К осложнениям неиммунологического характера относят:
- Перегрузку объемом (гиперволемию). При неверном расчете объема переливаемой плазмы повышается нагрузка на сердце. Объем внутрисосудистой жидкости излишне увеличивается. Лечится приемом мочегонных средств..
Симптоматика гиперволемии: сильная одышка, гипертензия и даже тахикардия. Чаще всего она проявляется по истечению шести часов после проведения переливания плазмы крови.
К химическим эффектам относят: интоксикацию цитратом, гипотермию, гиперкалиемию, коагулопатию и прочее.
Что представляет собой техника переливания плазмы крови?
Показания к переливанию плазмы крови и всех ее физиологических компонентов определяет исключительно лечащий врач на базе ранее проведенных лабораторных, физикальных и инструментальных исследований. Важно понимать, что стандартной и налаженной схемы лечения и диагностики заболеваний в данном случае нет. У каждого человека последствия и само переливание протекает индивидуально, в зависимости от реакции организма на происходящее. В любом случае, это значительная нагрузка на него.
Часто задаваемые вопросы, касающиеся разнообразных методик гемотрансфузии, можно отыскать в методических рекомендациях.
Что собой представляет непрямое и прямое переливание крови?
Непрямое переливание крови применяется чаще всего. Оно реализуется прямо в вену посредством одноразового флакона с фильтром. При этом технология заполнения одноразовой системы обязательно описывается в инструкции завода-изготовителя. В лечебной практике применяются и другие пути введения плазмы: не только в вену, но и внутриартериально, внутриаортально и внутрикостно. Все зависит от того, какого результата требуется достичь, и есть ли вообще возможность обеспечить переливание плазмы.
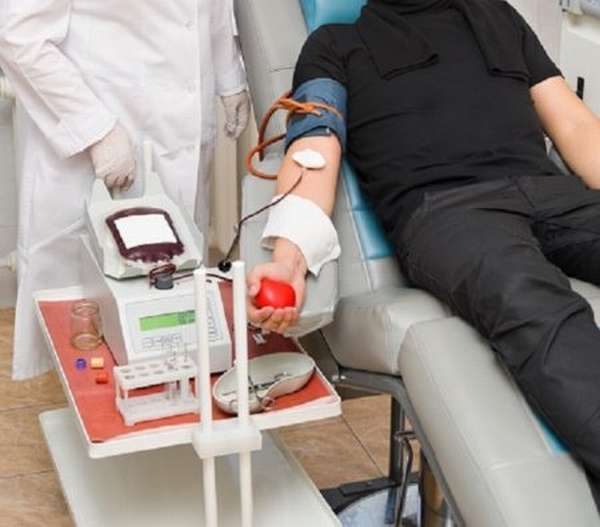
Прямое переливание кровяной массы не предполагает ее стабилизацию и консервацию. В данном случае процедура производится непосредственно от донора реципиенту. При этом возможно исключительно переливание цельной крови. Вводить кровь можно только внутривенно, других вариантов не предполагается.
Но прямое переливание крови проводится без использования фильтров. Это означает, что для больного возникает большой риск получить еще и тромб, который образовался во время процедуры. Следовательно, может развиться тромбоэмболия.
Именно поэтому прямое переливание крови проводится исключительно в экстренных случаях. И медицинский персонал к такого вида процедуре обращается крайне редко. Лучше в такой ситуации прибегнуть к переливанию свежезаготовленной теплой крови. Это уменьшает риск подцепить тяжелое заболевание, а эффект будет даже лучше.
Загрузка…
Источник
