Дифференциальная диагностика первичного туберкулезного комплекса с пневмониями
Перельман М. И., Корякин В. А.
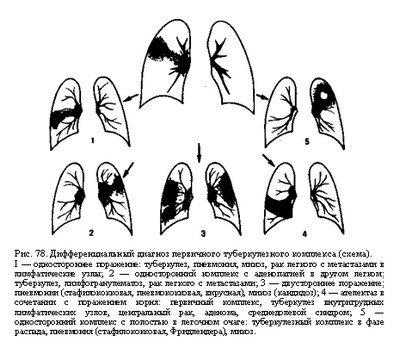
Наиболее часто первичный туберкулезный комплекс приходится дифференцировать от неспецифических воспалительных и невоспалительных процессов в легких.
Острые лобарные и сегментарные пневмонии по клинико-рентгенологическим признакам и реакции регионарных лимфатических узлов на воспаление в легких во многом сходны с первичным туберкулезным комплексом, у детей — с пневмониями при кори и коклюше.
Необходимо учитывать, что первичный туберкулезный комплекс начинается менее остро и протекает с менее выраженными симптомами интоксикации, не соответствующими распространенности воспалительного процесса.
В легких у больных с первичным туберкулезным комплексом выслушиваются немногочисленные хрипы или они совсем не определяются. Затемнение в легких при туберкулезе более интенсивное и неоднородное, особенно в периферических отделах, где просматриваются отдельные очаговые тени, сосудистый рисунок.
Пневмония более динамична, наблюдается параллелизм в инволюции симптомов интоксикации и рассасывании воспалительных изменений в легких. При возникновении острой пневмонии у инфицированного ребенка, подростка чувствительность к туберкулину снижается или даже наступает состояние анергии, тогда как для первичного туберкулеза характерна повышенная чувствительность к туберкулину вплоть до появления гиперергических реакций.
Больные туберкулезом редко предъявляют жалобы на кашель, выделение мокроты. У них отсутствуют выраженная дыхательная недостаточность и гипоксемия, характерные для больных пневмонией.
На поздних этапах развития первичного туберкулезного комплекса, если он не был выявлен своевременно, можно обнаружить отложения солей кальция в легочном и железистом компонентах, что позволяет исключить неспецифическую пневмонию.
Гораздо чаще приходится дифференцировать первичный туберкулезный комплекс от затянувшихся пневмоний вирусной, аденовирусной и бактериальной природы. В данных случаях сегментарное распространение неспецифической пневмонии, замедленное рассасывание при лечении, малая выраженность клинической симптоматики и вовлечение в патологический процесс регионарных лимфатических узлов корня легкого служат причиной ошибочного диагноза первичного туберкулезного комплекса.
Среди признаков первичного туберкулезного комплекса, которые необходимо учитывать при его отличии от затянувшейся сегментарной пневмонии, прежде всего следует иметь в виду появление виража туберкулиновой реакции или повышение чувствительности к туберкулину. У больных с затянушейся пневмонией реакция на пробу Манту слабоположительная или чаще отрицательная.
Для больных с первичным туберкулезным комплексом характерны постепенное начало заболевания, относительно хорошее состояние, преобладание в клинической картине общих симптомов заболевания, локализация поражения в любом сегменте или доле легкого. Для пневмонии характерны нижнедолевая локализация, полисегментарность и двусторонность поражении.

У больного пневмонией при бронхоскопическом исследовании выявляются диффузные гиперемия и отечность слизистой оболочки бронхов обоих легких, в просвете бронхов отмечается скопление слизисто-гноиного секрета. При туберкулезе специфическое воспаление ограниченного характера, локализующееся в области увеличенных лимфатических узлов.
Источник
Рентгенологическая диагностика
Рентгенологическая диагностика первичного туберкулёзного комплекса базируется на выявлении его основных компонентов: первичной туберкулёзной пневмонии, изменений во внутригрудных лимфатических узлах (чаще регионарных) и связывающей их так называемой дорожки. Вариабельность локальных проявлений обусловлена различной протяжённостью первичного лёгочного очага, его патоморфологическим субстратом (соотношение казеозно-экссудативных изменений тканевой реакции), распространённостью и характером процесса во внутригрудных лимфатических узлах, а также возможными осложнениями.
Рентгенологически тень первичной туберкулёзной пневмонии в периоде активной фазы процесса однородна, контуры её размыты, она связана с патологически изменённым корнем «дорожкой» в виде нечётко очерченных линейных образований. Их морфологическим субстратом бывает воспалительная трансформация лимфатических путей и межуточной ткани по ходу бронхов, сосудов и долек лёгкого. Интенсивность тени первичного очага различна, что обусловлено не только его величиной, но и выраженностью казеозного некроза. Изменения во внутригрудных лимфатических узлах чаще носят регионарный характер. При этом рентгенологически определяют объёмное увеличение или расширение корня лёгкого, нарушение дифференцированности его структурных элементов, на отграниченном участке в зоне поражения возможна нерезкость, размытость контуров корня.
Томографическое исследование средостения позволяет документировать увеличение лимфатических узлов при их гиперплазии до размеров, превышающих поперечное сечение прилежащего сосудистого ствола, при перинодулярном воспалении и при частичном кальцинировании. Кроме поражения внутригрудных лимфатических узлов, в прикорневой зоне определяют явления лимфостаза и лимфангиита в виде изменений лёгочного рисунка на стороне поражения. Рисунок при этом отображается в большем количестве элементов, деформированных по мелкосетчатому и линейному типу с нерезкими контурами. Практические наблюдения в согласии с данными литературы свидетельствуют о непостоянстве этого признака. Проявления лимфангиита и лимфостаза при туберкулёзе у детей раннего возраста отмечают в первые 2 мес при остром течении процесса во внутригрудных лимфатических узлах.
Дифференциальная диагностика. Рентгенологическая картина изменений специфических и неспецифических воспалительных процессов у детей чрезвычайно сходна. Дифференциальную диагностику в части наблюдений можно провести путём сопоставления анализа комплекса клинико-рентгенологических, лабораторных, бронхоскопичеких и других данных. Первичный туберкулёзный комплекс в фазе инфильтрации с первичным аффектом, представляющим собой специфический сегментит или лобит, необходимо дифференцировать от неспецифических процессов той же протяжённости. При возникновении деструктивных изменений в лёгочном компоненте возникает необходимость проведения дифференциальной диагностики со стафилококковой пневмонией, абсцессом лёгкого, реже – с нагноившимися кистами.
Затяжные сегментарные пневмонии в современных условиях стали довольно часто регистрировать. Обратное развитие таких процессов может задерживаться до 3-8 мес от начала заболевания. Затяжные сегментарные неспецифические пневмонии – обратимые процессы, так как воспалительные изменения в более поздние сроки удаётся ликвидировать.
Первичный туберкулёзный комплекс у детей в современных условиях благодаря ряду факторов, способствующих повышению реактивности детского организма, а также под влиянием интенсивной туберкулостатической терапии может иметь гладкое ускоренное течение. В связи с этим затяжные сегментарные пневмонии и первичный туберкулёзный комплекс могут иметь сходную клинико-рентгенологическую картину. При обоих заболеваниях отмечают малосимптомность проявлений, сходную сегментарную локализацию, вовлечение в процесс внутригрудных лимфатических узлов. В связи с этим необходимо выделить отличительные признаки, которые можно использовать для дифференциальной диагностики этих процессов.
Для диагностики первичного туберкулёзного комплекса следует руководствоваться следующими основными критериями.
- Анализ чувствительности к туберкулину в динамике у больных туберкулёзом позволяет установить инфицирование, при этом в большинстве случаев диагностируют ранний период инфицирования – вираж. У большинства больных с пневмонией чувствительность к туберкулёзу указывает на поствакцинальную аллергию, а некоторые дети отрицательно реагируют на туберкулин. Однако следует учитывать, что в части случаев инфицированный туберкулёзом ребёнок может переносить и неспецифический затяжной бронхолёгочный процесс. Именно у инфицированных туберкулёзом детей следует проводить дифференциальную диагностику для исключения возможного развития туберкулёза. Возникновение сегментарных и долевых поражений у ребёнка в период виража туберкулиновых реакций при отсутствии предшествующего ОРЗ свидетельствует скорее о специфической инфекции.
- Для первичного туберкулёзного комплекса характерно постепенное начало заболевания, симптомы интоксикации и дыхательной недостаточности выражены в меньшей степени. При рентгенологически определяемом долевом, сегментарном процессе туберкулёзной этиологии даже при значительном повышении температуры тела отмечают относительно хорошее самочувствие ребёнка, он сохраняет активность, дыхательные расстройства выражены незначительно. Сравнение клинических проявлений первичного туберкулёзного комплекса и пневмонии выявляет преобладание общих симптомов при туберкулёзе, в то время как при пневмонии более выражены кашель, боли в грудной клетке, может отделяться небольшое количество мокроты. При физикальном обследовании ребёнка при первичном комплексе выражены перкуторные изменения, они преобладают над аускультативными данными. Для ребёнка с затяжной сегментарной пневмонией характерно острое начало. В клинической картине острого периода сегментарной пневмонии отмечают соответствие между тяжестью состояния, распространённостью процесса и возрастом ребёнка. При долевых полисегментарных процессах у детей раннего возраста обнаруживают выраженность интоксикационного синдрома, респираторных симптомов, тяжёлое состояние. При пневмонии преобладают аускультативные изменения – разнокалиберные влажные хрипы на фоне ослабленного, местами бронхиального дыхания.
- При туберкулёзном поражении наиболее часто страдают верхние отделы лёгочной ткани, очаг расположен субплеврально (I-III сегменты), характерны односторонние поражения, чаще правого лёгкого. При неспецифических процессах характерны полисегментарные поражения с преимущественной локализацией в нижних долях лёгкого, одновременное сочетание поражений сегментов двух и более долей и двусторонние изменения. Стрептококковые и стафилококковые пневмонии также отличаются многофокусностью, двусторонним распространением, изменчивостью рентгенологической картины в короткие сроки. Известна триада характерных симптомов: фокусы инфильтрации, округлые полости распада, плевральный экссудат.
- При бронхоскопическом исследовании больного туберкулёзом характерны локализованные неспецифические катаральные эндобронхиты или (более редко) туберкулёзное поражение бронха. У больных пневмонией отмечают распространённую, диффузную, обычно двустороннюю отёчность и гиперемию слизистой оболочки, в просвете бронхов – слизисто-гнойный секрет.
- В затруднительных случаях с целью дифференциальной диагностики проводят терапию антибиотиками широкого спектра действия с учётом бактериальной чувствительности.
Учитывая патоморфоз первичного туберкулёза у детей в современных условиях и изменение клинических проявлений, каждый случай поражения лёгких и затяжного заболевания требует настороженности педиатров общей практики и необходимости более ранней консультации фтизиатра.
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12], [13], [14], [15], [16], [17]
Источник
Первичный туберкулезный комплекс
Первичный туберкулезный комплекс характеризуется специфическим поражением участка легкого (первичный аффект или первичный очаг), отводящих лимфу сосудов (лимфангиит) и регионарных внутригрудных лимфатических узлов (бронхаденит). Чаще бывает односторонним.
По мнению большинства исследователей, первичный аффект в легком возникает в месте внедрения микобактерий туберкулеза при первичном аэрогенном инфицировании. Он представляет собой очаг экссудативного воспаления, который быстро некротизируется, трансформируясь в фокус казеозной пневмонии с зоной перифокального воспаления. Первичный аффект может занимать несколько альвеол, ацинус, дольку или несколько долек и даже сегмент легкого. В связи с тем, что легочный первичный аффект всегда располагается под плеврой, она рано вовлекается в воспалительный процесс (перифокальный фибринозный или серозно-фибринозный плеврит, высыпания туберкулезных гранулем — туберкулез плевры).
Специфический лимфангиит проявляется развитием по ходу отводящих лимфу сосудов (вокруг бронхов и кровеносных сосудов, в междольковых перегородках) туберкулезных гранулем или мелких казеозных очагов.
Специфическое воспаление регионарных (бронхолегочных, трахеобронхиальных, околотрахеальных) лимфатических узлов характеризуется их гиперплазией, развитием в синусах туберкулезных гранулем, казеозным некрозом. В клетчатке средостения, прилегающей к казеозно-измененным лимфатическим узлам, развивается неспецифический или специфический воспалительный процесс.
При заживлении первичного туберкулезного комплекса происходит инкапсуляция, кальцинация и оссификация первичного аффекта (заживший первичный аффект в легком называют очагом Гона). Расположенные по ходу лимфатических сосудов туберкулезные гранулемы постепенно фиброзируются, а отдельные туберкулезные очаги пропитываются солями кальция и оссифицируются. Заживление в лимфатических узлах происходит так же, как в легочной ткани, но медленнее.
При прогрессирующем развитии первичного аффекта он может трансформироваться в очаг типа туберкулемы или каверну, возможен прорыв казеозных масс в плевральную полость с последующим поражением плевры. В ряде случаев процесс распространяется на всю долю легкого — туберкулезный лобит. Прогрессирование специфического воспаления в лимфожелезистом компоненте первичного туберкулезного комплекса сопровождается образованием массивных «пакетов» казеозно-измененных внутригрудных лимфатических узлов. Сдавление бронхов увеличенными лимфатическими узлами, а также нередко возникающий эндобронхит (неспецифический или специфический) приводят к нарушению легочной вентиляции, развитию ателектазов и фиброателектазов легочной ткани, бронхоэктазов. Иногда казеозные массы из лимфатического узла прорываются в просвет бронха, и образуется бронхиальный свищ, аспирация казеозных масс приводит к бронхогенной диссеминации микобактерий туберкулеза с развитием в легких новых участков туберкулезного воспаления (вплоть до казеозной пневмонии). Туберкулезный процесс с казеозно-измененных внутригрудных лимфатических узлов может переходить на перикард, стенку трахеи и пищевода.
Возможна генерализация туберкулезного процесса, которая характеризуется гематогенным распространением микобактерий туберкулеза с формированием множественных милиарных или более крупных очагов туберкулезного воспаления в различных органах, в т.ч. в мозговых оболочках (туберкулезный менингит). В ряде случаев развивается туберкулезный сепсис.
Иногда изменения в легочной ткани исчезают, а во внутригрудных лимфатических узлах туберкулезный процесс медленно прогрессирует на фоне гиперсенсибилизации с тканевыми проявлениями по типу гиперчувствительности замедленного типа — хронически текущий первичный туберкулез. В различных тканях и органах при этом отмечаются параспецифические изменения — мезенхимальные клеточные реакции с диффузно-узелковой пролиферацией лимфоцитов и макрофагов, гиперпластическими процессами в кроветворной ткани, фибриноидными изменениями соединительной ткани и стенок артериол, диспротеинозом, в т.ч. амилоидозом. Указанные изменения являются структурной основой клинических «масок» первичного туберкулеза: полисерозита, полиартрита Понсе, гепатита, фликтены, узловатой эритемы и др.
Первичный туберкулезный комплекс развивается преимущественно у детей и подростков. Чаще встречается неосложненный первичный туберкулезный комплекс со слабо выраженным легочным компонентом, протекающий с минимальными проявлениями (незначительными симптомами интоксикации) или бессимптомно. Болезнь в этих случаях выявляется главным образом при обследовании детей и подростков с виражом туберкулиновой реакции, у взрослых нередко случайно, например при профилактическом флюорографическом исследовании органов грудной клетки.
При обширном процессе со значительным легочным компонентом выражены симптомы интоксикации (высокая температура тела, ночные поты, раздражительность, снижение аппетита), кашель, могут быть боли в груди, одышка. Отмечается бледность кожи и видимых слизистых оболочек. Пальпируется несколько групп (до 7-10) периферических лимфатических узлов, мягкоэластической консистенции, диаметром 2—10 мм. Над участком поражения в легком перкуторно определяется притупление легочного звука, аускультативно — ослабление дыхания. Возможны обусловленные интоксикацией изменения сердечно-сосудистой системы (тахикардия, снижение АД, небольшое расширение границ сердца, систолический шум на верхушке сердца), увеличение размеров печени. При исследовании крови выявляют лейкоцитоз со сдвигом лейкоцитарной формулы влево, лимфопению, повышение СОЭ. По мере стихания туберкулезного воспаления выраженность клинических проявлений постепенно уменьшается.
При прогрессировании процесса симптоматика нарастает в связи с развитием осложнений; экссудативного плеврита, эндобронхита, ателектаза части легкого, распада легочной ткани с формированием каверны, диссеминации с образованием внелегочных очагов и др. Болезнь может принимать волнообразное течение с периодами обострений и ремиссий.
Важное значение для диагностики первичного туберкулезного комплекса имеют результаты многопроекционной рентгенографии органов грудной клетки и прицельной томографии на оптимальном уровне. Рентгенологически при этой форме Т. о. д. выявляют биполярное поражение — легочный и лимфожелезистый компоненты первичного туберкулезного комплекса, соединенные «дорожкой». Легочный компонент — участок затенения округлой или неправильной формы — занимает площадь от дольки до сегмента легкого. В фазе инфильтрации интенсивность затенения небольшая, контуры размытые; в фазе рассасывания очертания участка затенения становятся более четкими, в нем могут появляться зоны уплотнения и обызвествления. Лимфожелезистый компонент на рентгенограммах определяется в виде расширенной и уплотненной тени корня легкого, на томограммах видны тени отдельных внутригрудных лимфатических узлов с бугристыми контурами. «Дорожка», возникающая в результате периваскулярной и перибронхиальной инфильтрации, представляет собой нечеткие линейные тени, соединяющие компоненты первичного туберкулезного комплекса. У детей легочный и лимфожелезистый компоненты, как правило, выявляются четко, с возрастом выраженность лимфожелезистого компонента уменьшается, иногда он обнаруживается с трудом только на томограммах.
Под влиянием противотуберкулезной терапии отмечается положительная рентгенологическая динамика, через 12 и более месяцев легочный рисунок и структура корня легкого могут нормализоваться. Чаще выявляются остаточные изменения: ограниченная тяжистость легочного рисунка с мелкими вкраплениями солеи кальция, очаг Гона, кальцинаты во внутригрудных лимфатических узлах. Очаг Гона и кальцинаты в лимфатических узлах корня легкого нередко обнаруживаются у лиц с бессимптомно протекавшим первичным туберкулезным комплексом после спонтанного излечения.
Для диагностики первичного туберкулезного комплекса важны сведения о контакте пациента с больным туберкулезом и результаты туберкулинодиагностики. В большинстве случаев при этой форме Т. о. д. выявляется положительная (норм – или гиперергическая) реакция на туберкулин. У детей и подростков о первичном инфицировании микобактериями туберкулеза свидетельствует вираж туберкулиновой реакции. Микобактерии туберкулеза в мокроте, бронхиальном секрете обнаруживаются редко, в основном при осложнениях — туберкулезе бронха, образовании каверны в легком. Гемограмма часто не изменена, возможны лейкоцитоз со сдвигом лейкоцитарной формулы влево, повышение СОЭ. Большое диагностическое значение имеет выявление туберкулеза бронха, подтвержденного гистологическим исследованием биоптата, полученного при бронхоскопии.
Дифференциальный диагноз проводят с другими формами туберкулеза легких: у детей — с туберкулезом внутригрудных лимфатических узлов, осложненным ателектазом легкого; у подростков и взрослых — чаще с инфильтративным туберкулезом и туберкулемой. Кроме того, первичный туберкулезный комплекс следует отличать от пнгевмоний, вызванных кокковой флорой, а у детей — также от повторных острых респираторных вирусных заболеваний и бронхитов. Необходимо учитывать, что сходные клинико-рентгенологические проявления могут наблюдаться при актиномикозе, аспергиллёзе и других грибковых поражениях легких, эхинококкозе легкого, заполненной солитарной кисте легкого в период активизации воспалительного процесса в ее стенке, опухолях легких. Особенно большие трудности возникают при наличии у больного с нетуберкулезным поражением легких положительных туберкулиновых проб. В этих случаях решающим в диагностике является цитологическое и бактериологическое исследование материала, полученного при бронхоскопии.
Источник
