Диф диагноз пневмония и экссудативный плеврит
Источник
Пневмококковая пневмония возникает остро (больной указывает день и час начала заболевания), температура тела повышается до 39-40 градусов, нарастает интоксикация, в крови обнаруживается большое количество нейтрофильных лейкоцитов. Характеризуется тяжелым течением. Вызывается пневмококками 1, 2, 3 типов. Лечение препаратами пинициллинового ряда, как правило, дает быструю регрессию процесса.
Клиническая картина пневмококковой пневмонии:
- Интоксикационный синдром: характеризуется повышенной утомляемостью, снижением аппетита, слабостью и др.
- Синдром воспалительных изменений: повышение температуры тела, кашель с мокротой, перкуторные и аускультативные изменения в легких и др.
- Вовлечение других органов и систем: выделительная, цнс, сердечно-сосудистая и др.
- Болевой синдром: возникает при кашле, дыхание.
- Синдром дыхательных нарушений: кашель (вначале – сухой, в дальнейшем с мокротой), одышка.
Диагностика пневмококковой пневмонии:
Осмотр: Бледность кожных покровов, цианоз носогубного треугольника, одышка в покое, отставание при дыхание пораженной стороны (это связано с вовлечением в процесс плевры), лихорадочный румянец на щеках.
Пальпация: Увеличение голосового дрожания.
Перкуссия: Укорочение перкуторного звука (над участком поражения), возможен тимпанический оттенок звука (из-за уменьшения эластичности легочной ткани, снижения тонуса альвеол), тупой перкуторный звук (при заполнение альвеол экссудатом).
Аускультация: В стадии прилива отмечается ослабление дыхания, в стадии гепатизации (уплотнение легких) выслушиваются звонкие влажные хрипы разного калибра и бронхиальное дыхание, при включение в патологический процесс плевры – крепитация. При разрешение процесса дыхание становится сначала жестким, после – везикулярным.
Рентгенологическая картина: Наличее однородного гомогенного затемнения, чаще всего, с обозначенными границами, иногда наличие выпота, утолщение плевры, объем корня легкого на стороне поражения увеличен.
Лабороторная диагностика: Общий анализ крови (лейкоцитоз, увеличенное СОЭ, возможно появление токсической зернистости)
ЭКГ: Часто выявление синусовой тахикардии,признаки перегрузки правых отделов.
Компьютерная томография: Характерная томогрофическая картина.
Экссудативный плеврит – это выпот в плевральной полости, при различных заболеваниях.
Чаще всего заболевание возникает, как осложнение при пневмонии и туберкулезе.
Клиническая картина экссудативного плеврита:
- Болевой синдром: Острая боль в грудной клетке, увеличивающаяся при глубоком вдохе и кашле, при обширном выпоте, возможен без болевое течение.
- Интоксикационный синдром: Высокая температура тела (до 40 градусов), слабость, утомляемость и др.
- Синдром дхательных нарушений: Сухой кашель, без мокроты.
Диагностика экссудативного плеврита:
Осмотр: Пациент принимает положение лежа на больном боку, либо полусидячие положение, одышка в покое, набухание шейных вен, ограничение дыхательных движений
на пораженной стороне, увеличение межреберных промежутков на стороне очага.
Пальпация: Резко ослаблено голосовое дрожание.
Перкуссия: Тупой перкуторный звук, над очагом.
Аускультация: Везикулярное дыхание ослаблено, либо отсутствует, у верхней границы выпота, может прослушиваться шум трения плевры, средостение смещено в здоровую сторону.
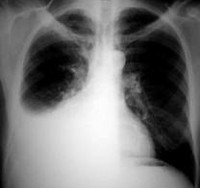
Рентгенологическая картина: Затемнение с косой верхней границей идущей к низу и кнутри, средостение смещается в здоровую сторону, возможны осумковатые выпоты.
Лабороторная диагностика: Общий анализ крови (лейкоцитоз, увеличенное СОЭ, возможно появление токсической зернистости)
Компьютерная томография: Характерная томогрофическая картина.
Итак, подведем итог дифференциальной диагностики пневмококковой пневмонии и экссудативного плеврита:
1) При пневмококковой пневмонии средостение не смещается в здоровую сторону, при экссудативном плеврите оно смещено.
2) Голосовое дрожание при пневмонии усилено, а при плеврите снижено или отсутствует.
3) Экссудативный плеврит легко подтвердить методом УЗИ.
Нужен врач? Мы подберем лучшего!
»crosslinked«
Источник
Экссудативный плеврит – это поражение плевры инфекционного, опухолевого или иного характера, протекающее с явлениями экссудации – образованием и накоплением выпота в плевральной полости. Экссудативный плеврит проявляет себя болями и чувством тяжести на стороне поражения, рефлекторным кашлем, нарастающей одышкой, фебрильной температурой тела. Решающее значение в диагностике экссудативного плеврита имеет рентгенография грудной клетки, УЗИ плевральной полости, диагностическая пункция с цитологическим и бактериологическим исследованием экссудата, торакоскопия. Лечение экссудативного плеврита заключается в эвакуации скопившейся жидкости, проведении патогенетического и симптоматического лечения.
Общие сведения
Экссудативный плеврит (гидроторакс, выпотной плеврит) в клинической практике встречается как самостоятельное заболевание (первичный плеврит), однако чаще является следствием других легочных или внелегочных процессов (вторичный плеврит). Об истинной частоте плевральных выпотов судить сложно; предположительно экссудативный плеврит диагностируется не менее чем у 1 млн. человек в год. Экссудативным плевритом может осложняться течение значительного числа патологических процессов в пульмонологии, онкологии, кардиологии, ревматологии. Скопление экссудата в плевральной полости часто отягощает течение основного заболевания и поэтому требует проведения специальных диагностических и лечебных мероприятий с привлечением пульмонологов и торакальных хирургов.
Экссудативный плеврит
Причины
Большая часть инфекционных экссудативных плевритов является осложнением патологических легочных процессов инфекционно-воспалительного, травматического, опухолевого и иного генеза. В ряде случаев экссудативный плеврит может являться следующей стадией сухого плеврита.
1. Инфекционные плевриты могут вызываться специфическими (микобактериями туберкулеза) и неспецифическими бактериальными возбудителями (пневмококком, стрептококком, стафилококком, гемофильной палочкой, клебсиеллой, синегнойной палочкой, брюшнотифозной палочкой), риккетсиями, вирусами, грибками, паразитами (эхинококком), простейшими (амебами), микоплазмой и т. д. Около 80% случаев гидроторакса выявляется у пациентов с туберкулезом легких. Экссудативные плевриты реактивного характера могут наблюдаться при пневмониях, бронхоэктазах, абсцессах легких, поддиафрагмальном абсцессе.
2. Асептические плевриты могут отягощать течение:
- лекарственной аллергии;
- экзогенного аллергического альвеолита;
- постинфарктного аутоаллергического перикардита или полисерозита (синдрома Дресслера) и др.;
- диффузных заболеваний соединительной ткани – ревматоидного артрита, ревматизма, склеродермии, системной красной волчанки и др.
3. Посттравматические плевриты сопровождают:
- закрытую травму грудной клетки;
- перелом ребер;
- ранение грудного лимфатического протока;
- спонтанный пневмоторакс;
- электроожоги;
- лучевую терапию.
4. Опухолевые плевриты развиваются при:
- раке плевры (мезотелиоме);
- раке легкого;
- лейкозах;
- метастатических опухолях из отдаленных органов (молочной железы, яичников, желудка, толстой кишки, поджелудочной железы).
5. Застойный плеврит чаще этиологически связан с:
- сердечной недостаточностью;
- тромбоэмболией легочной артерии.
6. Диспротеинемические плевриты встречаются при:
- нефротическом синдроме (гломерулонефрите, амилоидозе почек, липоидном нефрозе);
- циррозе печени;
- микседеме и др.
7. Ферментогенный экссудативный плеврит может развиваться при панкреатите.
8. Причинами геморрагического плеврита могут служить авитаминозы, геморрагический диатез, заболевания крови.
Патогенез
Плевральная полость является замкнутым пространством, образуемым наружным (париетальным) и внутренним (висцеральным) листками плевры, выстилающими внутреннюю стенку грудной клетки и легкие. В норме в полости плевры содержится незначительное количество (от 1-2 до 10 мл) жидкости, которая обеспечивает скольжение листков при дыхательных движениях и осуществляет сцепление двух поверхностей. В час париетальная плевра продуцирует около 100 мл жидкости, которая целиком всасывается капиллярами и лимфатическими сосудами плевральных листков, поэтому в плевральной полости жидкость практически отсутствует. При экссудативном плеврите количество образующегося выпота превышает адсорбционные возможности плевры, поэтому значительное количество экссудата скапливается в плевральной полости.
Начальный механизм патогенеза экссудативного плеврита обусловлен изменением проницаемости сосудистой стенки и повышением внутрисосудистого давления. В результате нарушения физиологических взаимоотношений между плевральными листками, происходит снижение барьерной функции висцеральной плевры и резорбирующей функции париетальной плевры, что сопровождается повышенным накоплением экссудата, который не успевает обратно всасываться капиллярами и лимфатическими сосудами. Инфицирование плеврального выпота может происходить при непосредственном (контактном) переходе инфекции из прилежащих очагов, лимфогенным или гематогенным путем, в результате прямого инфицирования плевры при нарушении ее целостности.
Прогрессирующее накопление жидкости между плевральными листками вызывает сдавление легкого и уменьшение его воздушности. При скоплении больших объемов жидкости средостение смещается в здоровую сторону, что сопровождается дыхательными и гемодинамическими расстройствами. Характерными физико-химическими признаками серозного (серозно-фибринозного) экссудата являются большой удельный вес (>1,018), содержание белка >30 г/л, рН <7,3, положительная проба Ривольта, содержание клеточных элементов (лейкоцитов >1,0х109/л), повышение активности ЛДГ в плевральном выпоте и др.
Чаще экссудативный плеврит носит односторонний характер, однако при метастатических опухолевых процессах, СКВ, лимфоме, может определяться двусторонний плевральный выпот. Объем жидкости в плевральной полости при экссудативном плеврите может достигать 2-4 и более литров.
Классификация
Экссудативные плевриты по своей этиологии делятся на инфекционные и асептические. С учетом характера экссудации плевриты могут быть:
- серозными,
- серозно-фибринозными,
- геморрагическими,
- эозинофильными,
- холестериновыми,
- хилезными (хилоторакс),
- гнойными (эмпиема плевры),
- гнилостными,
- смешанными.
По течению различают острые, подострые и хронические экссудативные плевриты. В зависимости от локализации экссудата плевриты могут быть:
- Диффузные.
- Осумкованные (отграниченные):
- верхушечные (апикальные),
- пристеночные (паракостальные),
- костнодиафрагмальные,
- диафрагмальные (базальные),
- междолевые (интерлобарные),
- парамедиастинальные.
Симптомы экссудативного плеврита
Выраженность проявлений зависит от объема и скорости накопления выпота, тяжести основного заболевания. В периоде накопления экссудата беспокоят интенсивные боли в грудной клетке. По мере накопления выпота плевральные листки разобщаются, что сопровождается уменьшением раздражения чувствительных окончаний межреберных нервов и стиханием болей. На смену болям приходят тяжесть в соответствующей половине грудной клетки, кашель рефлекторного генеза, одышка, заставляющая больного принимать вынужденное положение на больном боку.
Симптомы экссудативного плеврита усиливаются при глубоком дыхании, кашле, движениях. Нарастающая дыхательная недостаточность проявляется бледностью кожных покровов, цианозом слизистых оболочек, акроцианозом. Типично развитие компенсаторной тахикардии, снижение артериального давления.
Гидроторакс может сопровождаться фебрильной температурой, потливостью, слабостью. При экссудативных плевритах инфекционной этиологии отмечается ремитирующая лихорадка, озноб, выраженная интоксикация, головная боль, отсутствие аппетита.
Незначительное количество серозного экссудата может подвергаться самостоятельной резорбции в течение 2-3 недель или нескольких месяцев. Нередко после самопроизвольного разрешения экссудативного плеврита остаются массивные плевральные шварты (спайки), ограничивающие подвижность легочных полей и приводящие к нарушению вентиляции легких. Нагноение экссудата сопровождается развитием эмпиемы плевры.
Диагностика
Алгоритм диагностики экссудативного плеврита включает проведение физикального, рентгенологического обследования, диагностической плевральной пункции с цитологическим и бактериологическим исследованием выпота.
- Осмотр. Физикальные данные при экссудативном плеврите характеризуются отставанием пораженной стороны грудной клетки при дыхании, притуплением перкуторного звука, ослаблением дыхания в проекции скопления экссудата, шумом плеска при покашливании, расширением и выбуханием межреберных промежутков, ослаблением или отсутствием голосового дрожания над областью экссудата.
- Анализы крови. В биохимическом анализе крови отмечается диспротеинемия, повышение уровня сиаловых кислот, гаптоглобина, фибрина, серомукоида, появление СРБ.
- Лучевая диагностика. Диагноз экссудативного плеврита подтверждается данными рентгенографии или рентгеноскопии легких, позволяющих выявить интенсивное гомогенное затемнение, смещение сердца в здоровую сторону. Для предварительного определения количества выпота целесообразно проведение УЗИ плевральной полости.
- Пункция. Обязательной диагностической процедурой при экссудативном плеврите является торакоцентез. Полученный при этом плевральный экссудат подвергается лабораторному (цитологическому, биохимическому, бактериологическому) исследованию, имеющему важное дифференциально-диагностическое значение.
- Томография. В ряде случаев для точной диагностики причин экссудативного плеврита прибегают к проведению компьютерной томографии легких (МСКТ, МРТ) после эвакуации жидкости.

КТ органов грудной клетки. Правосторонний экссудативный плеврит
При упорном течении экссудативного плеврита и массивном накоплении выпота показано выполнение диагностической торакоскопии (плевроскопии), проведение биопсии плевры под визуальным контролем с последующим морфологическим исследованием биоптата. Трансторакальная пункционная биопсия плевры обладает меньшей диагностической точностью.
Лечение экссудативного плеврита
Консервативная терапия
Основными принципами лечения экссудативных плевритов является эвакуация из плевральной полости скопившейся жидкости и воздействие на основной патологический процесс, вызвавший реакцию плевры. В лечении экссудативного плеврита могут быть задействованы пульмонологи, фтизиатры, торакальные хирурги, травматологи, ревматологи, кардиологи, онкологи и др. специалисты.
- Эвакуация выпота. При клинически значимом количестве экссудата проводится пункция или дренирование плевральной полости, позволяющие добиться удаления жидкости, расправления поджатого легкого, уменьшения одышки, снижения температуры тела и т. д.
- Этиотропная терапия. С учетом основного диагноза назначается медикаментозная терапия: туберкулостатическая (при туберкулезных плевритах), антибактериальная (при парапневмонических плевритах), цитостатическая (при опухолевых плевритах), глюкокортикоиды (при волчаночном и ревматическом плевритах) и т. д.
- Вспомогательная терапия. Независимо от этиологии экссудативного плеврита целесообразно назначение анальгетиков, противовоспалительных, противокашлевых, десенсибилизирующих, мочегонных средств, кислородотерапии, переливание плазмозамещающих растворов.
- ФТЛ. В стадии рассасывания экссудата к лечению подключаются комплексы дыхательной гимнастики, массаж грудной клетки, вибрационный массаж, физиотерапевтическое лечение (при отсутствии противопоказаний) – электрофорез, парафинотерапия.
Хирургическое лечение
При эмпиеме плевры показано дренирование, санация плевральной полости антисептиками, внутриплевральное введение антибиотиков. Хроническая эмпиема плевры лечится оперативным путем (торакостомия, торакопластика, плеврэктомия с декортикацией легкого и др.). При опухолевых плевритах проводится химиотерапия, паллиативная плеврэктомия, химический плевродез (облитерация плевральной полости).
Прогноз и профилактика
Экссудативные плевриты, обусловленные неспецифическими заболеваниями легких, даже при затянувшемся течении, как правило, имеют благоприятный исход. В некоторых случаях массивный спаечный процесс в плевральной полости может приводить к дыхательной недостаточности. При экссудативном плеврите туберкулезной этиологии за пациентами устанавливается диспансерное наблюдение фтизиатра. Неблагоприятный прогноз для жизни связан с развитием канцероматозного плеврита.
Профилактике экссудативных плевритов способствует своевременное лечение различных фоновых заболеваний, предупреждение переохлаждения, повышение защитных свойств организма, предотвращение травматизма. Через 4-6 месяцев после разрешения экссудативного плеврита необходимо проведение рентген-контроля.
Источник
