Диагноз пневмония формулировка у детей

“Если здоровье плохо — думай о чем-нибудь другом” Эдуард Бенсон
ОПРЕДЕЛЕНИЕ
Пневмония — инфекционное воспаление легочной паренхимы.
Этиология
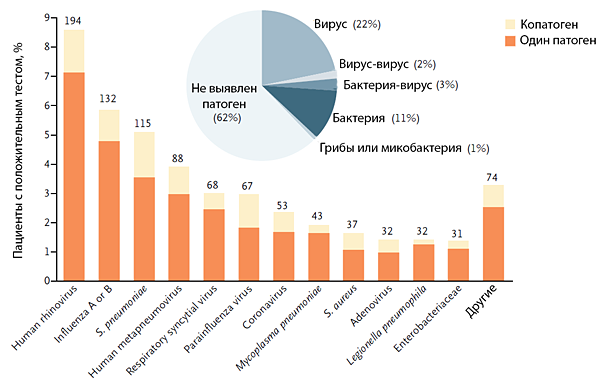
Jain S, et al. N Engl J Med. 2015;373:415–27.
ЭТИОЛОГИЯ ПНЕВМОНИИ
с
Streptocoсcus pneumoniae
Электронная фотография Streptocoсcus pneumoniae. Janice Haney Carr.
ОПРЕДЕЛЕНИЕ ЭТИОЛОГИИ ПНЕВМОНИИ
• Окраска по Граму и посев мокроты, посев крови.
• Тяжелая внебольничная пневмония.
• Эмпирическое лечение MRSA или P. aeruginosa.
• Предшествующая инфекция (особенно респираторная) MRSA или P. aeruginosa.
• Госпитализация и лечение парентеральными антибиотиками в последние 90 сут.
Аденовирусы в назофарингеальных клетках
Желтая иммунофлуоресценция указывает на антигены аденовирусов. Hibbert K, et al. N Engl J Med. 2018;378:182–90.
ДИАГНОСТИКА КЛИНИЧЕСКАЯ
• Кашель с мокротой.
• Лихорадка.
• Притупление перкуторного звука.
• Локально мелкопузырчатые, крепитирующие хрипы.
• Шкалы: диагностика пневмонии (GRACE consortium), тяжести (CRB-65, SMART-COP).
Отчеты по Mycoplasma pneumoniae Великобритании
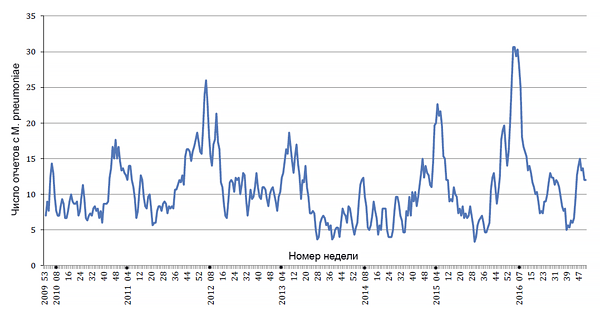
Public Health England.
ДИАГНОСТИКА ЛАБОРАТОРНАЯ
• Общий анализ крови.
• Пульсоксиметрия.
• Рентгенография: прямая, боковая. При разрешении симптомов за 5–7 сут контроль не требуется (1% рака за 90 сут).
• Компьютерная томография: при неинформативной рентгенограмме.
• УЗИ, плевральная пункция.
Рентгенография грудной клетки
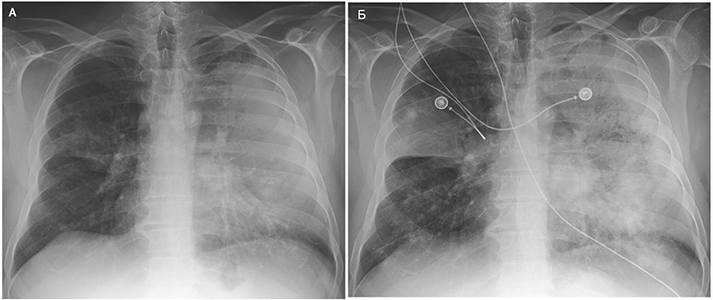
Диссеминированный легочной бластомикоз. 6 сут до госпитализации (А), 5 сут после (Б). Mansour M, et al. New Engl J Med. 2015;373:1554–64.
ОСЛОЖНЕНИЯ ПНЕВМОНИИ
• Плевральный выпот (неосложненный и осложненный).
• Эмпиема плевры.
• Деструкция/абсцедирование легочной ткани.
• Острый респираторный дистресс-синдром.
• Острая дыхательная недостаточность.
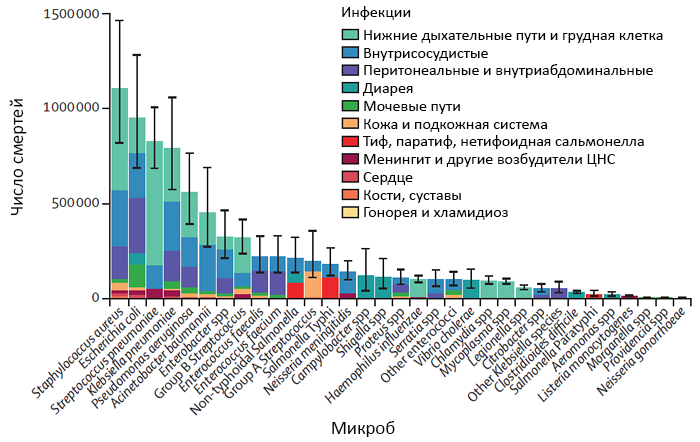
• Сепсис, септический шок (50% всех причин [ATS]).
• Вторичная бактериемия, сепсис, гематогенный очаги отсева.
• Перикардит, миокардит.
• Нефрит.
Ультразвуковое исследование легких
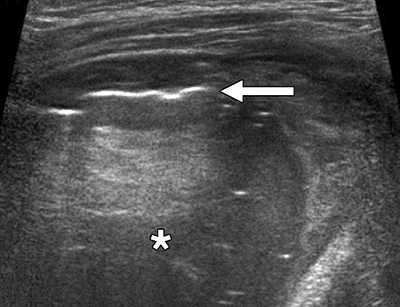
Стрелка — плеврит, звездочка — уплотнение. Schenck E, Rajwani K. Curr Opin Infect Dis. 2016;29:223–8.
КЛАССИФИКАЦИЯ ПНЕВМОНИИ
• Условия: внебольничная, госпитальная (>48 ч после госпитализации).
• Локализация: сегмент, доля, легкое.
• Тяжесть: тяжелая, нетяжелая.
• Этиология: Streptococcus pneumoniae, Mycoplasma pneumoniae, Chlamidia pneumoniae, Pneumocystis jiroveci…
• Особые формы: интерстициальная (± с аутоиммунными признаками [ESC]), эозинофильная.
ФОРМУЛИРОВКА ДИАГНОЗА
□ Внебольничная пневмония (Str. pneumoniae), в нижней доле справа, нетяжелая. [J13]
□ Внебольничная пневмония верхней доли слева, тяжелая. [J18.1]
□ Внебольничная пневмония двухсторонняя, вызванная коронавирусом (COVID-19), тяжелая. [U07.2]
Динамика госпитальной летальности от пневмонии в Иркутске
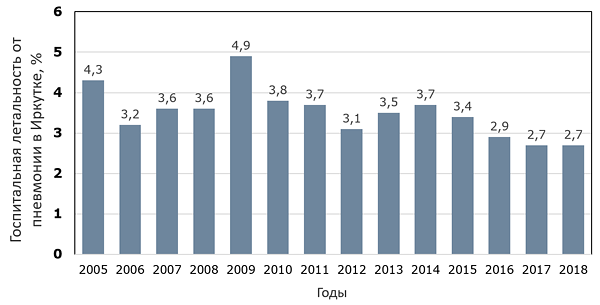
ИркутскСтат, 2019.
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ (ERS/ESCMID)
• Подозрение на тяжелую пневмонию (оглушенность, тахипноэ >30, тахикардия >100, гипотензия <90/60 мм рт. ст.).
• Нет эффекта на антибиотики.
• Пожилые с повышенным риском осложнений (коморбидность: диабет, сердечная недостаточность, умеренная/тяжелая ХОБЛ, болезни печени, почек, злокачественные новообразования).
• Подозрение на легочную эмболию.
• Подозрение на злокачественное новообразование.
Время начала антибиотиков и смертность от внебольничной пневмонии
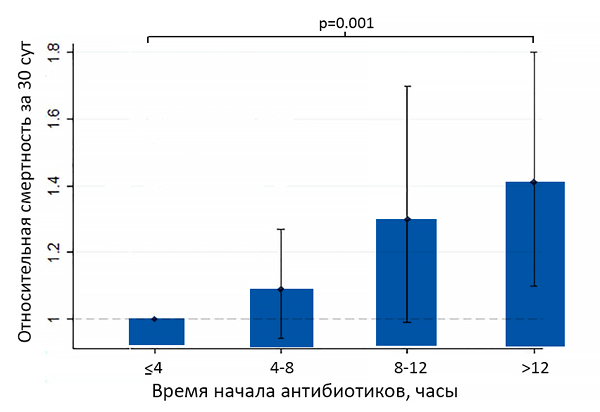
Daniel P, et al. Thorax. 2016;71:568–70.
КРИТЕРИИ ТЯЖЕЛОЙ ПНЕВМОНИИ (IDSA/ATS)
Большие критерии
• Септический шок с необходимостью вазопрессоров (>4 ч).
• Потребность в механической ИВЛ.
Малые критерии
• Частота дыхания ≥30 в мин.
• PaO2/FiO2 ≤250.
• Поражение >2 долей по R.
• Оглушенность/дезориентация.
• Уремия с азотом мочевины >20 мг/дл.
• Лейкопения <4•109/л.
• Тромбоцитопения <100•1012/л.
• Гипотермия <36°C.
• Гипотензия, требующая агрессивной инфузии.
Перевод в ПИТ: 1 большой или 3 малых критерия.
Кортикостероиды у пациентов, госпитализированных с внебольничной пневмонией
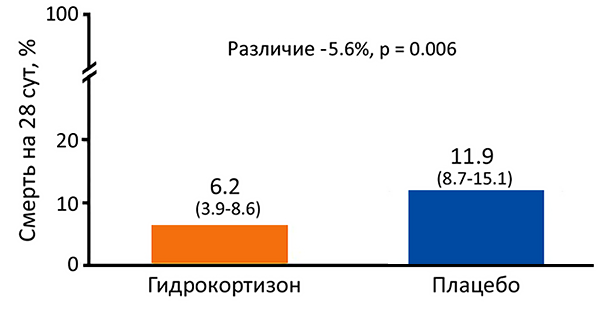
Снижение смертности на 3%, потребности в ИВЛ на 5%, длительности лечения на 1 сут. Siemieniuk R, et al. Ann Intern Med. 2015;163:519–28.
ЛЕЧЕНИЕ ПНЕВМОНИИ
• Антибиотики.
• Кортикостероиды при рефрактерном септическом шоке (ATS/IDSA).
• Назначение противокашлевых препаратов, отхаркивающих, муколитиков, антигистаминных и бронходилататоров, физиотерапии нецелесообразно (ERS/ESCMID).
АНТИБАКТЕРИАЛЬНОЕ ЛЕЧЕНИЕ (IDSA/ATS, 2019)
Амбулаторно, без коморбидности, риска MRSA или P.aeruginosa
• Азитромицин 500 мг и далее 250 мг однократно.
• Кларитромицин 500 мг дважды или 1000 мг продленного однократно.
• Доксициклин 100 мг дважды.
• Амоксициллин 1 г 3 раза.
Амбулаторно, есть сопутствующие болезни
• Бета-лактам: амоксициллин/клавуланат 500/125 мг 3 раза, 875/125 мг дважды, цефуроксим 500 мг дважды + макролид.
• Респираторный фторхинолон: левофлоксацин 750 мг, моксифлоксацин 400 мг, гемифлоксацин 320 мг однократно.
Стационар, нетяжелая
• Ампициллин-сульбактам 1.5–3 г через 6 ч, цефотаксим 1–2 г через 8 ч, цефтриаксон 1–2 г + азитромицин 500 мг однократно или кларитромицин 500 мг дважды.
• Левофлоксацин 750 мг, моксифлоксацин 400 мг однократно.
Стационар, тяжелая
• Бета-лактам + маколид.
• Бета-лактам + респираторный фторхинолон.
• MRSA: ванкомицин 15 мг/кг, линезолид 600 мг через 12 ч.
• P. aeruginosa: пиперациллин-тазобактам 4.5 г, имипенем 500 мг через 6 ч; меропенем 1 г, цефепим 2 г, цефтазидим 2 г, азтреонам 2 г через 8 ч.
Частота общей и аритмогенной смерти при лечении антибиотиками
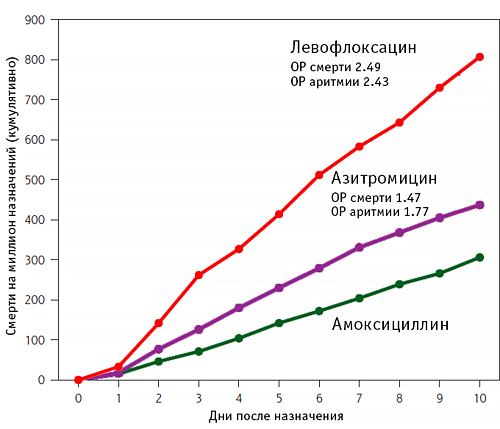
Rao G, et al. Ann Fam Med. 2014;12:121–7.
ДЛИТЕЛЬНОСТЬ ЛЕЧЕНИЯ
• Минимум 5 сут.
• MRSA или P.aeruginosa 7 сут.
• Без лихорадки (≤37.8°C) в течение 48 ч.
Частота пневмонии после начала вакцинации
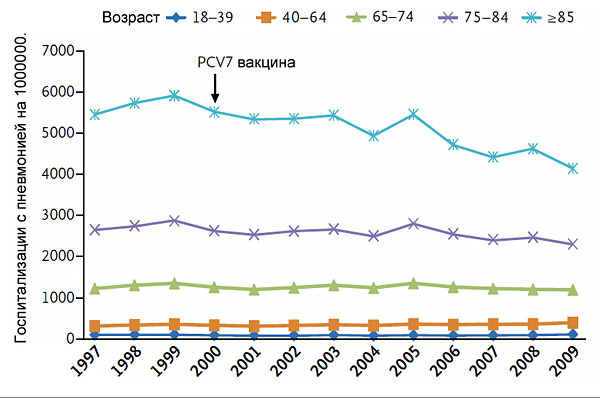
Griffin M, et al. NEJM. 2013;369:155–63.
ПОКАЗАНИЯ К ПРОТИВОПНЕВМОКОККОВОЙ ВАКЦИНАЦИИ (PPSV23, PCV13)
• Иммунокомпетентные пожилые >65 лет.
• <65 лет с хроническими заболеваниями.
• Спленэктомия.
Источник

Сегодня мы предлагаем с вами поговорить о том, что такое пневмония. Формулировки диагноза, этиология, механизм развития заболевания, лечение, диагностика и множество других вопросов будут обязательно затронуты в статье. Речь пойдет об остром воспалительном поражении легких (преимущественно инфекционного происхождения). Эта болезнь затрагивает и альвеолы, и интерстициальную ткань. Также заметим, что заболевание достаточно распространенное, особенно у пожилых людей (после 55 лет).
Этиология
Прежде чем мы перейдем к примерам формулировки диагноза «пневмония», необходимо разобраться с причинами болезни. Об этом мы сейчас и поговорим. К возбудителям относятся:

Неинфекционная природа болезни:
Развитие
Всего выделяют 3 пути, по которым возбудитель попадает в легкие. О них мы и поговорим:
- Бронхогенный. Самый распространенный способ — попадание вируса со вдохом. Наибольшая вероятность заболевания наблюдается у людей с воспалительным процессом в носу. Также возможно заражение в результате некоторых медицинских манипуляций (интубация или бронхоскопия).
- Гематогенный. Встречается реже. Причиной может служить сепсис, внутриутробное заражение, внутривенное введение наркотиков.
- Лимфогенный. Встречается крайне редко. Инфекция распространяется с током лимфы, то есть вредоносным микроорганизмам необходимо пробраться в сосудистую систему.
Классификация
По клиническим и морфологическим признакам принято болезнь разделять на следующие группы:
По способу инфицирования выделяется:
Довольно-таки распространенным недугом является именно негоспитальная форма (то есть заражение произошло за пределами медицинского учреждения). Выделяется 4 категории данной формы болезни.
| Категория | Краткое пояснение (условия) |
| 1 | |
| 2 | |
| 3 | |
| 4 |
Диагноз «внебольничная пневмония» распространен не только у взрослых, но и у детей. Интересен и тот факт, что 90 % смертей после 60 лет происходит именно по данной причине.
Также выделяется 3 группы внутригоспитальной пневмонии.
| Группа | Краткое пояснение (условия) |
| 1 (А) | |
| 2 (Б) | |
| 3 (В) |
Пример формулировки диагноза пневмонии госпитальной формы: поражена нижняя доля правого легкого, течение — тяжелое, этиология — стафилококковая инфекция; наличие осложнений — плеврит.
Симптомы
Мы рассмотрели различные формы пневмонии, примеры диагноза вы также могли увидеть в предыдущем разделе. Теперь хочется сказать о том, что каждая конкретная форма болезни имеет свои особенности (это касается и симптоматики). В этом разделе мы обсудим те проявления недуга, которые присущи всем видам.

Выделяется 4 разновидности симптомов:
Осложнения и последствия
О формулировке диагноза «пневмония» и о симптоматике мы поговорили, переходим к осложнениям. Сразу отметим, что течение болезни напрямую зависит от последствий, которых может быть огромное множество. Выделяется 2 формы:

Особое внимание стоит уделить тяжелым формам болезни, которые ведут к последующему воздействию токсинов:
Диагностика
Независимо от формулировки диагноза пневмонии (примеры мы рассмотрели выше), диагностика и лечение заболевания необходимы.
К необходимым исследованиям относят:
При необходимости врач может назначить и другие дополнительные исследования.
Лечение
Так как пневмония чаще всего имеет вирусную этиологию, то первое, на что обращает внимание врач — подбор препаратов антибактериального действия. Для лечения используется несколько групп антибиотиков:
Длительность курса лечения составляет от 1 до 2 недель (за это время возможно изменение препаратов).

Симптоматическая терапия:
При необходимости врач может назначить некоторые физиотерапевтические процедуры. Также больному рекомендуется:

Профилактика
Сразу обращаем ваше внимание на то, что нет никаких специфических мер профилактики данного заболевания. Необходимо общее укрепление организма. То есть речь идет о закаливании, укреплении иммунитета, своевременном лечении заболеваний. Немаловажно избегать переохлаждения, следить за чистотой дома (избегать контакта с пылью и аллергенами), отказаться от вредных привычек. Если работа связана с вредным производством, то ее по возможности необходимо сменить.
Источник
Пневмонии – это группа различных по
этиологии, патогенезу и морфологической
характеристике острых очаговых
инфекционных заболеваний легких с
преимущественным поражением респираторных
отделов и наличием внутриальвеолярной
экссудации
Классификация
Внебольничная пневмония (приобретенная
вне лечебного учреждения) пневмония.
Синонимы: домашняя, амбулаторная.Госпитальная пневмония (приобретенная
в лечебном учреждении) пневмония.
Синонимы: нозокомиальная, внутрибольничная.Аспирационная пневмония.
Пневмония у лиц с тяжелыми дефектами
иммунитета (врожденный иммунодефицит,
ВИЧ-инфекция, ятрогенная иммуносупрессия).
Внебольничная пневмония — острое
заболевание, возникшее во внебольничных
условиях, сопровождающееся симптомами
инфекции нижних дыхательных путей
(лихорадка, кашель, выделение мокроты,
возможно гнойной, боли в груди, одышка)
и рентгенологическими признаками
недавних очагово-инфильтративных
изменений в лёгких при отсутствии
очевидной диагностической альтернативы.
Госпитальная или нозокомиальная
пневмония определяется как пневмония,
развивающаяся через 48 и более часов
после госпитализации.
Аспирационные
пневмонии
обусловлены попаданием в дыхательные
пути из желудка (при регургитации)
неклостридиальных облигатных анаэробов
(Bacteroides fragilis, Bacteroides melaninogenicus, Fusobacterium
nucleatum, Peptococcus и др.) чаще всего в сочетании
с разнообразной грамотрицательной
палочковой микрофлорой.
Пневмонии у лиц с тяжелыми нарушениями
иммунитетасвязаны с цитомегаловирусной
инфекцией, патогенными грибами,
Pneumocystis carinii, микобактериями туберкулеза,
а также практически со всеми микробными
агентами.
По тяжести:
нетяжелая (в диагнозе можно не указывать)
тяжелая
Примеры формулировки диагноза:
1. Внебольничная пневмония верхней доли
справа (S1,S2),
нетяжелое течение, неуточненной
этиологии. ДНI–II(клинически).
2. Госпитальная пневмония нижней доли
правого легкого, тяжелое течение,
стафилококковой этиологии. Осложнения:
ВН IIIпо рестриктивному
типу. Экссудативный плеврит справа.
3.
Внебольничная долевая (Str.
pneumoniae)
пневмония нижней доли правого легкого.
Тяжелое течение. Осложнения: Правосторонний
экссудативный плеврит. Инфекционно-токсическая
почка. Дыхательная недостаточность 2
степени (клинически).
Бронхиальная астма
Бронхиальная астма (БА) — хроническое
воспалительное заболевание дыхательных
путей, в котором принимают участие
многие клетки и клеточные элементы.
Хроническое воспаление обуславливает
развитие бронхиальной гиперреактивности,
которая приводит к повторяющимся
эпизодам свистящих хрипов, одышки
преимущественно в ночные или утренние
часы. Эти эпизоды обычно связаны с
распространенной, но изменяющейся по
своей выраженности обструкцией
дыхательных путей в легких, которая
часто бывает обратимой либо спонтанно,
либо под действием лечения.(GINA,
2006 г.)
Классификация
По этиологии
Неоднократно предпринимались попытки
классифицировать БА на основе этиологии,
особенно с учетом сенсибилизирующих
внешних факторов. Однако возможности
такой классификации ограничены, так
как для некоторых больных не удается
выявить внешние факторы риска. Несмотря
на это поиск внешних факторов развития
БА (например профессиональной) должен
являться частью первоначальной
диагностики, так как от его результатов
будет зависеть подход к ведению пациентов
и к элиминации аллергенов. выделние
аллергической БА нецелесообразно, так
как причиной БА редко является единственный
специфический аллерген(GINA,
2006 г.).
В РФ принята
нижеприведенная этиологическая
классификация.
Этиология:
атопическая
(экзогенная, аллергическая) форма:
атопический анамнез, наследственность
отягощенная по атопии, положительные
кожные аллергопробы, уровень общего
IgE > 100 ME/мл, симптомы других аллергических
заболеваний, раннее начало астмы;неатопическая
(эндогенная, неаллергическая) форма:
отсутствие атопического анамнеза,
отрицательные кожные аллергопробы,
общий IgЕ
100 ME/мл, дебют астмы в зрелом возрасте;
аспириновая форма
бронхиальной астмы;смешанная форма:
с указанием всех вариантов.
Профессиональная
БА может развиться у людей различных
профессий , связанных с воздействием
различных химических агентов, растворителей
(изоцианаты, формальдегид, акриловые
соединения и др.) в мастерских по ремонту
автомобилей, химчистках. при производстве
пластика, зубных лабораториях.
стоматологических кабинетах и пр. (А.Г.
Чучалин, 2007).
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Пневмония у детей – острый инфекционный процесс в легочной паренхиме с вовлечением в воспаление всех структурно-функциональных единиц респираторного отдела легких. Пневмония у детей протекает с признаками интоксикации, кашлем, дыхательной недостаточностью. Диагноз пневмонии у детей ставится на основе характерной аускультативной, клинико-лабораторной и рентгенологической картины. Лечение пневмонии у детей требует назначения антибиотикотерапии, бронхолитиков, жаропонижающих, отхаркивающих, антигистаминных средств; в стадии разрешения – физиотерапии, ЛФК, массажа.
Общие сведения
Пневмония у детей – острое инфекционное поражения легких, сопровождающееся наличием инфильтративных изменений на рентгенограммах и симптомов поражения нижних дыхательных путей. Распространенность пневмонии составляет 5-20 случаев на 1000 детей раннего возраста и 5–6 случаев на 1000 детей в возрасте старше 3 лет. Заболеваемость пневмонией среди детей ежегодно повышается в период сезонной эпидемии гриппа. Среди различных поражений респираторного тракта у детей доля пневмонии составляет 1-1,5%. Несмотря на достижения диагностики и фармакотерапии, показатели заболеваемости, осложнений и смертности от пневмонии среди детей остаются стабильно высокими. Все это делает изучение пневмонии у детей актуальным вопросом педиатрии и детской пульмонологии.
Пневмония у детей
Причины
Этиология пневмонии у детей зависит от возраста и условий инфицирования ребенка. Пневмонии новорожденных обычно связаны с внутриутробным или внутрибольничным инфицированием. Врожденные пневмонии у детей часто вызываются вирусом простого герпеса типов 1 и 2 типов, ветряной оспы, цитомегаловирусом, хламидией. Среди внутригоспитальных патогенов ведущая роль принадлежит стрептококкам группы В, золотистому стафилококку, кишечной палочке, клебсиелле. У недоношенных и доношенных новорожденных велика этиологическая роль вирусов – гриппа, РСВ, парагриппа, кори и др.
У детей первого года жизни преобладающим возбудителем внебольничной пневмонии выступает пневмококк (до 70-80% случаев), реже – гемофильная палочка, моракселла и др. Традиционными патогенами для детей дошкольного возраста служат гемофильная палочка, кишечная палочка, протей, клебсиелла, энтеробактер, синегнойная палочка, золотистый стафилококк. У детей школьного возраста, наряду с типичным воспалением легких, возрастает число атипичных пневмоний, вызванных микоплазменной и хламидийной инфекцией. Факторами, предрасполагающими к развитию пневмонии у детей, служат недоношенность, гипотрофия, иммунодефицит, стресс, охлаждение, хронические очаги инфекции (кариес зубов, гайморит, тонзиллит).
В легкие инфекция проникает преимущественно аэрогенным путем. Внутриутробная инфекция в сочетании с аспирацией околоплодных вод приводят к возникновению внутриутробной пневмонии. Развитие аспирационной пневмонии у детей раннего возраста может происходить вследствие микроаспирации секрета носоглотки, привычной аспирации пищи при срыгиваниях, гастроэзофагеальном рефлюксе, рвоте, дисфагии. Возможно гематогенное распространение патогенов из внелегочных очагов инфекции. Инфицирование госпитальной флорой нередко происходит при проведении ребенку трахеальной аспирации и бронхоальвеолярного лаважа, ингаляции, бронхоскопии, ИВЛ.
«Проводником» бактериальной инфекции обычно выступают вирусы, поражающие слизистую респираторного тракта, нарушающие барьерную функцию эпителия и мукоцилиарный клиренс, увеличивающие продукцию слизи, снижающие местную иммунологическую защиту и облегчающие проникновение возбудителей в терминальные бронхиолы. Там происходит интенсивное размножение микроорганизмов и развитие воспаления, в которое вовлекаются прилегающие участки легочной паренхимы. При кашле инфицированная мокрота забрасывается в крупные бронхи, откуда попадает в другие респираторные бронхиолы, обусловливая образование новых воспалительных очагов.
Организации очага воспаления способствует бронхиальная обструкция и формирование участков гиповентиляции легочной ткани. Вследствие нарушения микроциркуляции, воспалительной инфильтрации и интерстициального отека нарушается перфузия газов, развивается гипоксемия, респираторный ацидоз и гиперкапния, что клинически выражается признаками дыхательной недостаточности.
Классификация
В используемой в клинической практике классификации учитываются условия инфицирования, рентгеноморфологические признаки различных форм пневмонии у детей, тяжесть, длительность, этиология заболевания и т. д.
По условиям, в которых произошло инфицирование ребенка, выделяют внебольничные (домашние), внутрибольничные (госпитальные) и врожденные (внутриутробные) пневмонии у детей. Внебольничная пневмония развивается в домашних условиях, вне лечебного учреждения, главным образом, как осложнение ОРВИ. Внутрибольничной считается пневмония, возникшая спустя 72 часа после госпитализации ребенка и в течение 72 часов после его выписки. Госпитальные пневмонии у детей имеют наиболее тяжелые течение и исход, поскольку у внутрибольничной флоры нередко развивается резистентность к большинству антибиотиков. Отдельную группу составляют врожденные пневмонии, развивающиеся у детей с иммунодефицитом в первые 72 часа после рождения и неонатальные пневмонии у детей первого месяца жизни.
С учетом рентгеноморфологических признаков пневмония у детей может быть:
- Очаговой (очагово-сливной) – с очагами инфильтрации диаметром 0,5-1 см, расположенными в одном либо нескольких сегментах легкого, иногда – билатерально. Воспаление легочной ткани носит катаральный характер с образованием в просвете альвеол серозного экссудата. При очагово-сливной форме происходит слияние отдельных участков инфильтрации с образованием большого очага, нередко занимающего целую долю.
- Сегментарной – с вовлечением в воспаление целого сегмента легкого и его ателектазом. Сегментарное поражение часто протекает в виде затяжной пневмонии у детей с исходом в легочный фиброз или деформирующий бронхит.
- Крупозной – с гиперергическим воспалением, проходящим стадии прилива, красного опеченения, серого опеченения и разрешения. Воспалительный процесс имеет лобарную или сублобарную локализацию с вовлечением плевры (плевропневмония).
- Интерстициальной – с инфильтрацией и пролиферацией интерстициальной (соединительной) ткани легких очагового или диффузного характера. Интерстициальная пневмония у детей обычно вызывается пневмоцистами, вирусами, грибами.
По тяжести течения различают неосложненные и осложненные формы пневмонии у детей. В последнем случае возможно развитие дыхательной недостаточности, отека легких, плеврита, деструкции легочной паренхимы (абсцесса, гангрены легкого), экстрапульмональных септических очагов, сердечно-сосудистых нарушений и т. д.
Течение пневмонии у детей может быть острым или затяжным. Острая пневмония разрешается в сроки 4-6 недель; при затяжной пневмонии клинико-рентгенологические признаки воспаления сохраняются более 1,5 месяцев. По этиологии выделяются вирусную, бактериальную, грибковую, паразитарную, микоплазменную, хламидийную, смешанную формы пневмонии у детей.
Симптомы пневмонии у детей
Клиника очаговой пневмонии у детей обычно развивается на 5-7-й день ОРВИ. Общеинфекционная симптоматика характеризуется фебрильной температурой тела (>38°С), признаками интоксикации (вялостью, нарушением сна, бледностью кожных покровов, расстройством аппетита; у грудных детей – срыгиваниями и рвотой). Респираторные симптомы пневмонии у ребенка включают кашель (влажный или сухой), одышку, периоральный цианоз; иногда – участие в дыхании вспомогательной мускулатуры, втяжение межреберий. Течение очагово-сливной пневмония у детей всегда более тяжелое; нередко с дыхательной недостаточностью, токсическим синдромом, развитием плеврита или деструкции легочной ткани.
Сегментарные пневмонии у детей протекают с лихорадкой, интоксикацией и дыхательной недостаточностью различной степени выраженности. Процесс восстановления может затягиваться до 2-3 месяцев. В дальнейшем на месте воспаления может формироваться сегментарный фиброателектаз или бронхоэктазы.
Клиника крупозной пневмонии у детей отличается бурным началом, высокой лихорадкой с ознобами, болью при кашле и дыхании в грудной клетке, откашливанием «ржавой» мокроты, выраженной дыхательной недостаточностью. Нередко при пневмонии у детей развивается абдоминальный синдром с рвотой, болями в животе с симптомами раздражения брюшины.
Интерстициальная пневмония у детей характеризуется преобладанием симптомов нарастающей дыхательной недостаточности: одышки, цианоза, мучительного кашля со скудной мокротой, ослабления дыхания; нередко – признаками правожелудочковой сердечной недостаточности.
В числе осложнений пневмонии, встречающихся у детей, – инфекционно-токсический шок, абсцессы легочной ткани, плеврит, эмпиема плевры, пневмоторакс, сердечно-сосудистая недостаточность, респираторный дистресс-синдром, полиорганная недостаточность, ДВС-синдром.
Диагностика
Основу клинической диагностики пневмонии у детей составляет общая симптоматика, аускультативные изменения в легких и рентгенологические данные. При физикальном обследовании ребенка определяется укорочение перкуторного звука, ослабление дыхания, мелкопузырчатые или крепитирующие хрипы. «Золотым стандартом» выявления пневмонии у детей остается рентгенография легких, позволяющая обнаружить инфильтративные или интерстициальные воспалительные изменения.
Этиологическая диагностика включает вирусологические и бактериологические исследования слизи из носа и зева, бакпосев мокроты; ИФА и ПЦР-методы выявления внутриклеточных возбудителей.
Гемограмма отражает изменения воспалительного характера (нейтрофильный лейкоцитоз, увеличение СОЭ). Детям с тяжелой пневмонией необходимо проводить исследование биохимических показателей крови (печеночных ферментов, электролитов, креатинина и мочевины, КОС), пульсоксиметрию.
Пневмонию у детей необходимо отличать от ОРВИ, острого бронхита, бронхиолита, туберкулеза, муковисцидоза. В типичных случаях диагностика пневмонии у детей проводится участковым педиатром; в сомнительных ситуациях ребенку требуется консультация детского пульмонолога или фтизиатра, проведение КТ легких, фибробронхоскопии и др.
Лечение пневмонии у детей
Основаниями для госпитализации ребенка, заболевшего пневмонией, являются: возраст до 3-х лет, вовлечение в воспаление двух и более долей легких, тяжелая дыхательная недостаточность, плеврит, тяжелые энцефалопатии, гипотрофия, врожденные пороки сердца и сосудов, хроническая патология легких (бронхиальная астма, бронхолегочная дисплазия и др.), почек (гломерулонефрит, пиелонефрит), состояния иммунодефицита. В лихорадочном периоде ребенку показан постельный режим, рациональное питание и питьевая нагрузка.
Основным методом лечения пневмонии у детей является эмпирическая, а затем этиотропная антибактериальная терапия, для которой могут использоваться бета-лактамы (амоксициллин+клавулановая кислота и др.), цефалоспорины (цефуроксим, цефамандол), макролиды (мидекамицин, азитромицин, кларитромицин), фторхинолоны (ципрофлоксацин, офлоксацин), имипенемы (имипенем) и др. При неэффективности терапии в течение 36-48 часов стартовый антибиотик заменяют на препарат из другой группы.
Симптоматическая и патогенетическая терапия пневмонии у детей включает назначение препаратов жаропонижающего, муколитического, бронхолитического, антигистаминного действия. После стихания лихорадки показано физиолечение: СВЧ, индуктотермия, электрофорез, ингаляции, массаж грудной клетки, перкуторный массаж, ЛФК.
Прогноз и профилактика
При своевременном распознавании и лечении исход пневмонии у детей благоприятный. Неблагоприятный прогноз имеют пневмонии, вызванные высоковирулентной флорой, осложненные гнойно-деструктивными процессами; протекающие на фоне тяжелых соматических заболеваний, иммунодефицитных состояний. Затяжное течение пневмонии у детей раннего возраста чревато формированием хронических бронхолегочных заболеваний.
Профилактика пневмонии у детей заключается в организации хорошего ухода за ребенком, его закаливании, предупреждении ОРВИ, лечении ЛОР-патологии, вакцинации против гриппа, пневмококковой инфекции, гемофильной инфекции. Все дети, переболевшие пневмонией, подлежат диспансерному учету у педиатра в течение 1 года с проведением контрольной рентгенографии грудной клетки, ОАК, осмотра ребенка детским пульмонологом, детским аллергологом-иммунологом и детским отоларингологом.
Источник
