Деструктивная пневмония у детей pdf
ФДПО ГБОУ ВПО РНИМУ им. Н.И.Пирогова Минздрава России, Москва Морозовская детская городская клиническая больница, Москва
Проведен обзор литературных данных, посвященных вопросам диагностики и выбора индивидуальной этиопатогенетической терапии деструктивной пневмонии у детей. Приведены наиболее распространенные классификации и нормативные документы, описывающие порядок диагностики и выбора терапии при данной патологии. Дана характеристика основным возбудителям и средствам антибактериальной терапии, необходимым для лечения. Описан клинический случай, демонстрирующий диагностические и терапевтические подходы при деструктивной пневмонии.
Вдревности на заре изучения хирургии Гиппократ указывал на то, что, если воспаление легких не разрешается в течение 14–18 дней, оно заканчивается формированием абсцесса. В 1930-е гг. абсцедирующие формы пневмонии были связаны с туберкулезом и стафилококком. История изучения тяжелых форм пневмоний принадлежит основоположнику детской хирургии С.Д. Терновскому, который в 1938 г. описал клинику гнойных плевритов у детей. В последующие годы (1970–1990) данная проблема разрабатывалась академиком Ю.Ф. Исаковым, профессорами В.И. Гераськиным, Э.А. Степановым (1978), С.Я. Долецким, Г.А. Баировым, Л.М. Рошалем [1–3].
Основные направления хирургии в этой области на протяжении последних десятилетий были сосредоточены на разработке методов видеоторакоскопии. Торакоскопические операции в 1970-е гг. были основаны на применении жестких эндоскопов без использования волоконного освещения и видеотехники. В последующие годы видеотехника торакосопических операций была усовершенствована [4–8]. Подробно была описана техника торакоскопии с использованием троакара диаметром 5 мм, которая позволяет определять дальнейшую тактику хирургического лечения больного. Точка для введения первого торакопорта – в области угла лопатки при отведенной вверх руке на уровне 4–5-го межреберья по заднеподмышечной линии. Инструментальный торакопорт диаметром 3 мм необходимо вводить под визуальным контролем. Детям раннего возраста санация плевральных полостей производится из двух доступов, что позволяет уменьшать операционную рану. При санации плевральных полостей проводится разъединение спаек, абсцесс дренируется. При гангренозной деструкции проводится удаление некротических масс с помощью мягких эндохирургических зажимов. В конце операции – промывание антисептическими растворами от 300 до 1000 мл. Операция заканчивается раздуванием легкого до его полного расправления [9].
При лечении деструктивной пневмонии всегда возникает вопрос о необходимости проведения повторных санаций плевры. В работе А.С. Кашина и соавт. (2009) были разработаны показания к повторным вмешательствам с оценкой состояния плевры, легочной ткани, внутриплеврального содержимого [9]. При оценке состояния париетальной (костальной) плевры принимается во внимание диффузное ее утолщение от 2 мм и более; при инструментальной пальпации имеет место деревянистая плотность. Визуально сосудистый рисунок не прослеживается, плевра серо-белесого цвета, при удалении фибрина возникает диффузная кровоточивость. Висцеральная плевра плотная, имеет плотные сращения с фибрином в виде шварт. При оценке состояния легочной ткани наблюдаются диффузные или локальные уплотнения, внутрилегочные абсцессы (исключение составляют субплевральные абсцессы без глубокого повреждения легочной ткани, участки гангренозно-некротизированной ткани). При оценке внутриплеврального содержимого возможно выявление плотного фибринозного слоя с множественными отграниченными полостями, содержащими гнойный выпот и фибрин на разных стадиях разной плотности; плотных фибринозных шварт в междолевых бороздах. Средняя продолжительность видеоторакоскопической санации плевральной полости при эмпиеме плевры у детей равна 64,4±15,3 минуты. Срок пребывания в реанимации – 1–2 дня, в постреанимационных отделениях – 32,2±2,46 дня [9]. Таким образом, на сегодняшний день хирургами предложены органосохраняющие методы эндоскопической хирургии.
Деструктивная пневмония на сегодняшний день относится к междисциплинарной проблеме, т.к. в ее лечении помимо хирургов принимают участие специалисты других медицинских профессий: педиатры, инфекционисты, пульмонологи. От тесного взаимодействия хирургов и педиатров во многом зависит исход заболевания. Не случайно на протяжении более 60 лет педиатрами также активно разрабатывается настоящая тема [10, 11]. Основные усилия педиатров были сосредоточены на изучении характера микрофлоры и выборе антибактериальной терапии, исследовании микроциркуляторного гемостаза, иммунной системы – для проведения иммунокоррекции, а также других методов лечения, например энзимотерапии.
Благодаря развитию антибиотикотерапии многие тяжелые формы внебольничной пневмонии в отсутствие показаний к оперативному вмешательству лечатся уже не в хирургических, а в педиатрических отделениях. Однако летальность от деструктивной пневмонии, по литературным данным, колеблется от 3 до 15%. По данным Морозовской детской городской клинической больницы, за последние годы количество деструктивных форм значительно увеличилось – с 2,6 (2010) до 14% (2014).
Для внебольничных пневмоний (ВП) существует следующая классификация.
В соответствии с МКБ-10 (1992) и Классификацией клинических форм бронхолегочных заболеваний у детей выделяют следующие формы пневмоний [12]:
- по этиологии: бактериальная, вирусная, грибковая, паразитарная, хламидийная, микоплазменная, смешанная (J12–J18);
- по морфологическим формам: очаговая, очагово-сливная, сегментарная, полисегментарная, лобарная (долевая), интерстициальная;
- по …
М.С.Савенкова, С.Г.Врублевский, И.Е.Колтунов, Е.С.Персиянинова, Л.П.Семенова, А.Н.Анин, С.Я.Пуркина, Н.В.Бузина, В.О.Трунов, И.В.Куренков
Источник
Бактериальная деструкция легких – это осложнения бактериальной пневмонии, протекающие с развитием гнойно-воспалительных процессов в легком и плевре. Общими проявлениями различных форм бактериальной деструкции легких служат симптомы гнойной интоксикации и дыхательной недостаточности. Диагностика и дифференциальная диагностика основывается на данных рентгенографии легких, УЗИ плевральной полости, торакоцентеза, лабораторного исследования мокроты, экссудата, периферической крови. Основные принципы лечения бактериальной деструкции легких включают антибиотикотерапию, инфузионную детоксикацию, санацию бронхов, по показаниям – пункцию и дренирование плевральной полости, хирургическое лечение.
Общие сведения
Бактериальная деструкция легких (син. гнойно-деструктивная пневмония) – это воспаление легочной ткани, приобретающее гнойно-некротический характер и приводящее к грубым морфологическим изменениям паренхимы легких. Бактериальной деструкцией легких осложняются около 10% пневмоний у детей, летальность при этом составляет 2–4 %. Среди взрослых гнойно-деструктивная пневмония чаще всего регистрируется у мужчин в возрасте 20-40 лет. Примерно в 2/3 случаев поражается правое легкое, в 1/3 – левое легкое, очень редко (у 1-5% больных) развивается двусторонняя бактериальная деструкция легких. Поскольку данное состояние всегда вторично и развивается на фоне бактериальной пневмонии, важнейшей задачей пульмонологии является поиск путей предупреждения, ранней диагностики и оптимального лечения деструктивных процессов в легких.
Бактериальная деструкция легких
Причины
Наиболее частыми инициаторами деструктивных пневмоний выступают стафилококки, зеленящие стрептококки, протей, синегнойная и кишечная палочки. Среди возбудителей отмечается абсолютное преобладание стафилококка, что заставило выделить в особую этиологическую подгруппу стафилококковую деструкцию легких. Реже бактериальную деструкцию легких вызывают палочки Пфейффера и Фридлендера, пневмококки. В большинстве случаев начало гнойно-некротическим процессам дают микробные ассоциации, одновременно представленные 2–3 и более видами бактерий.
В основе развития первичной бактериальной деструкции легких лежит аэрогенный или аспирационный механизм проникновения возбудителей в легкие с развитием бактериальной пневмонии. Факторами риска в этом случае выступают предшествующие воспалению легких ОРВИ, аспирация содержимого носо- и ротоглотки, желудка; ГЭРБ, фиксация инородных тел в бронхах и др. При вторично-метастатической деструкции главенствующее значение принадлежит гематогенному распространению инфекции из локальных гнойных очагов (при остром остеомиелите, фурункулезе, пупочном сепсисе и пр.).
Развитию бактериальной деструкции легких способствуют состояния, сопровождающиеся снижением кашлевого рефлекса, уровня сознания и резистентности организма: никотиновая зависимость, злоупотребление алкоголем, наркомания, профессиональные вредности, ЧМТ, переохлаждение, эпилептические приступы, инсульт, кома, перенесенные инфекции и др. Нередко деструктивные процессы в легочной ткани развиваются вследствие функционирующих пищеводно-бронхиальных свищей, ранения легкого.
Патогенез
В своем развитии бактериальная деструкция легких проходит три стадии: преддеструкции (от 1-2 до 7-14 суток), собственно деструктивных изменений и исхода. Стадия преддеструкции протекает по типу очагово-сливной пневмонии или гнойного лобита. Вторая стадия характеризуется некрозом и распадом легочной паренхимы с последующим отторжением некротических масс и формированием осумкованной гнойной полости. Благоприятным исходом бактериальной деструкции легких является выздоровление с формированием пневмофиброза или кисты легкого, к числу неблагоприятных относятся осложнения и смерть.
Классификация
Бактериальные деструкции легких классифицируются по этиологии, механизму инфицирования, формам поражения, течению. В зависимости от типа возбудителя различают процессы, вызванные аэробной, анаэробной, аэробно-анаэробной флорой. Некоторые авторы на основании этого же принципа различают стафилококковые, стрептококковые, протейные, синегнойные, смешанные деструкции. По механизму поражения патологические процессы делятся на первичные (аэрогенные – 80%) и вторичные (гематогенные – 20%). Среди клинико-рентгенологических форм бактериальной деструкции легких выделяют:
- преддеструкцию (острые массивные пневмонии и лобиты)
- легочные формы (буллы и абсцессы легких)
- легочно-плевральные формы (пиоторакс, пневмоторакс, пиопневмоторакс)
- хронические формы (кисты легких, бронхоэктазы, пневмофиброз, хронический абсцесс легкого, эмпиема плевры) являются исходами острой деструкции.
В клинической практике преобладают легочно-плевральные формы деструкции, на долю легочных приходится всего 15-18%. По динамике течения процесс может быть стабильным, прогрессирующим, регрессирующим; неосложненным и осложненным. Течение бактериальной деструкции легких может быть острым, затяжным и септическим.
Симптомы
Клиническая симптоматика деструктивной пневмонии разворачивается тогда, когда острые проявления воспаления легких уже стихают. Таким образом, на фоне удовлетворительного самочувствия вновь возникает гипертермия до 38-39о С, озноб, слабость, потливость, сухой кашель, болезненность в грудной клетке. Стремительно нарастает одышка и цианоз; состояние пациента быстро ухудшается. Обычно в стадии преддеструкции специфические рентгенологические данные отсутствуют, поэтому больному выставляется диагноз пневмонии.
Вместе с тем, заподозрить начавшуюся бактериальную деструкцию легких позволяет ряд клинических признаков: гнилостный запах изо рта, тяжелейшая интоксикация, характерная для гнойных процессов (адинамия, тахикардия, температурные пики до 39-40оС, анорексия и др.). После прорыва абсцесса в бронхи начинается обильное откашливание гнойной зловонной мокроты. На этом фоне отмечается улучшение самочувствия, снижение температуры, повышение активности, появление аппетита и т. д. Если дренирования абсцесса не происходит, гнойно-септический синдром сохраняется и прогрессирует.
При пиотораксе состояние больного ухудшается постепенно. Возникают выраженные боли в груди при дыхании, прогрессирует одышка, температура тела повышается, главным образом, по вечерам. У детей может развиться абдоминальный синдром, симулирующий острый живот, и нейротоксикоз. Бурное клиническое течение может принимать пиопневмоторакс, являющийся следствием разрыва легочной ткани и прорыва гнойного очага в плевральную полость. В этом случае резко возникает приступообразный кашель, одышка, нарастающий цианоз, тахикардия. Вследствие внезапно развившегося коллапса легкого и плевропульмонального шока возможно кратковременное апноэ. При ограниченном пиопневмотораксе вся симптоматика выражена умеренно.
Течению хронических форм бактериальной деструкции легких свойственны признаки гнойной интоксикации (бледный, землисто-серый цвет кожи, недомогание, плохой аппетит, похудание). Беспокоит кашель с умеренным количеством гнойной мокроты с запахом, кровохарканье, небольшая одышка. Типичен легкий цианоз, утолщение дистальных фаланг пальцев.
Осложнения
Различные формы бактериальной деструкции легких могут осложняться легочным кровотечением, внутриплевральным кровотечением (гемотораксом), перикардитом. При массивной инфекции и сниженной иммунной реактивности развивается молниеносный сепсис, при хроническом течении – амилоидоз внутренних органов. Летальные исходы в большинстве своем обусловлены острой почечной недостаточностью, полиорганной недостаточностью.
Диагностика
В анализах крови – признаки активного воспаления: лейкоцитоз со сдвигом влево, значительное повышение СОЭ; увеличение уровня сиаловых кислот, гаптоглобина, серомукоидов, фибрина. Микроскопическое исследование мокроты определяет ее гнойный характер, большое количество лейкоцитов, наличие эластических волокон, холестерина, жирных кислот. Идентификация возбудителя производится при бактериологическом посеве мокроты. Бронхиальный секрет может быть получен как при откашливании, так и во время проведения диагностической бронхоскопии.
Картина, выявляемая по данным рентгенографии легких, различается в зависимости от формы бактериальной деструкции легких. В типичных случаях легочные деструкции определяются в виде полостей с горизонтальным уровнем жидкости, вокруг которых распространяется воспалительная инфильтрация легочной ткани. При плевральных осложнениях выявляется смещение тени средостения в здоровую сторону, уровень жидкости в плевральной полости, частичный или полный коллапс легкого. В этом случае целесообразно дополнение рентгенологической картины данными УЗИ плевральной полости, плевральной пункции и исследования экссудата. Бактериальную деструкцию легких требуется дифференцировать от полостной формы рака легкого, бронхогенных и эхинококковых кист, кавернозного туберкулеза. В проведении дифдиагностики, должны участвовать пульмонологи, торакальные хирурги, фтизиатры.
Лечение бактериальной деструкции легких
В зависимости от формы и течения бактериальной деструкции легких ее лечение может быть консервативным или хирургическим с обязательной госпитализацией в пульмонологический стационар или отделение торакальной хирургии. Консервативный подход возможен при хорошо дренирующихся неосложненных абсцессах легкого, острой эмпиеме плевры.
Независимо от тактики ведения патологии проводится массивная антибактериальная, дезинтоксикационная и иммуностимулирующая терапия. Антибиотики (карбапенемы, фторхинолоны, цефалоспорины, аминогликозиды) вводятся внутривенно, а также эндобронхиально (во время проведения санационных бронхоскопий) и внутриплеврально (в процессе лечебных пункций или проточно-промывного дренирования плевральной полости). Кроме инфузионной детоксикации, в лечении бактериальных деструкций легких находят широкое применение экстракорпоральные методы (ВЛОК, УФОК, плазмаферез, гемосорбция). Иммунокорригирующая терапия предполагает введение гамма-глобулинов, гипериммунной плазмы, иммуномодуляторов и др. В фазе стихания воспаления медикаментозная терапия дополняется методами функциональной реабилитации (физиопроцедурами, ЛФК).
Из оперативных методов лечения при неадекватном опорожнение гнойника в легком используется пневмотомия (открытое дренирование), иногда – резекционные вмешательства (лобэктомия, билобэктомия) или пневмонэктомия. При хронической эмпиеме плевры может потребоваться проведение торакопластики или плеврэктомии с декортикацией легкого.
Прогноз и профилактика
Полным выздоровлением заканчивается примерно четверть случаев бронхиальной деструкции легких; у половины больных достигается клиническое выздоровление с сохранением остаточных рентгенологических изменений. Хронизация заболевания происходит в 15-20% наблюдений. Летальным исходом заканчивается 5-10% случаев. Основу профилактики развития бактериальной деструкции легких составляет своевременная антибиотикотерапия бактериальных пневмоний и гнойных внелегочных процессов, клинико-рентгенологических контроль излеченности, повышенное внимание к больным группы риска по развитию деструктивных процессов в легких. На этапе первичной профилактики важна пропаганда здорового образа жизни, борьба с алкоголизмом и наркоманией.
Источник
Термин «,деструкция», происходит от латинского слова «,destructio»,, что в переводе означает «,разрушение»,. Острыми деструктивными называются воспаления легких, которые характеризуется гнойным расплавлением легочной ткани и интерстициального каркаса.
Это очень тяжело протекающая пневмония, которая, согласно статистическим данным, регистрируется у каждого десятого ребенка, болеющего пневмонией.
- Клиника инфильтративно-деструктивной формы пневмонии
- Симптоматика гнойного лобита у детей
- Клинические признаки абсцесса легких у детей
Причины и патогенез острых деструктивных воспалений легких у детей
Деструктивные процессы в легких характерны больше для недоношенных и грудничков, что связано с незрелостью их иммунной системы.
 Среди причин развития деструктивных пневмоний в детском возрасте большую роль играют:
Среди причин развития деструктивных пневмоний в детском возрасте большую роль играют:
- вирусы (гриппа, парагриппа) – до 50%,
- золотистый стафилококк – до 30%,
- пневмококки – 25%,
- хламидии,
- микоплазма,
- грибковая инфекция.
Факторами риска возникновения острой деструктивной пневмонии у детей являются:
- аспирация дыхательных путей (околоплодными водами в родах, содержимым желудка),
- гипотрофия (дефицит массы тела),
- пороки сердца,
- иммунодефицитные состояния,
- острые респираторные вирусные инфекции,
- нерациональная антибиотикотерапия, проведенная накануне.
 Попадание возбудителя в легкие происходит разными путями. Наиболее частым является бронхогенный путь, при котором микроорганизмы вдыхаются ребенком естественным путем (через бронхи) с воздухом. Более редкими являются гематогенный и лимфогенный пути заражения.
Попадание возбудителя в легкие происходит разными путями. Наиболее частым является бронхогенный путь, при котором микроорганизмы вдыхаются ребенком естественным путем (через бронхи) с воздухом. Более редкими являются гематогенный и лимфогенный пути заражения.
Острая респираторная вирусная инфекция увеличивает выработку слизи в дыхательных путях ребенка, но при этом ослабляет ее противоинфекционные свойства. Вирусы в процессе своей жизнедеятельности разрушают клетки альвеолярных стенок. Густая мокрота нарушает работу мукоцилиарного аппарата, в результате этого слизь, содержащая микроорганизмы и разрушенные клетки альвеолярного эпителия, скапливается в просвете альвеол, нарушая тем самым дыхательную функцию легких.
На фоне сниженного вирусами местного бронхопульмонального иммунитета в легких начинает активно развиваться вторичная бактериальная флора.
Таким образом, причиной деструктивных пневмоний, которые возникают при острых респираторных вирусных заболеваниях, являются не вирусы, а вирусно-бактериальные ассоциации.
Внедрение инфекционного агента в ослабленную дыхательную систему ребенка вызывает отечность и полнокровие слизистых оболочек бронхов и бронхиол, что нарушает их вентиляционную и дренажную функции. У детей с отягощенным аллергологическим анамнезом такие морфофункциональные изменения в легких могут в считанные часы привести к удушью вследствие острого бронхообструктивного синдрома.
 Застой крови в сосудах легких приводит к нарушению легочной микроциркуляции. В результате этого в мелких сосудах запускаются процессы патологического тромбообразования, что еще больше затрудняет кровообращение в легочных тканях. В итоге начинается гипоксия клеток легочных структур с их последующим некрозом (отмиранием).
Застой крови в сосудах легких приводит к нарушению легочной микроциркуляции. В результате этого в мелких сосудах запускаются процессы патологического тромбообразования, что еще больше затрудняет кровообращение в легочных тканях. В итоге начинается гипоксия клеток легочных структур с их последующим некрозом (отмиранием).
Из разрушенных клеток легких высвобождаются множество внутриклеточных ферментов и продуктов распада. В присутствии микрофлоры процесс отмирания и гнойного распада ткани легкого усугубляется. Вокруг некротического очага наблюдается реактивное воспаление ткани легкого.
Классификация деструктивных пневмоний
Острая гнойная деструктивная пневмония у детей протекает тяжело, с септическими проявлениями. Различают несколько вариантов течения острой легочной деструкции:
-
 При остром течении патологии в легких происходит активный гнойно-воспалительный процесс с расплавлением тканей. Клинические симптомы и интоксикационный синдром при этой форме очень выражены.
При остром течении патологии в легких происходит активный гнойно-воспалительный процесс с расплавлением тканей. Клинические симптомы и интоксикационный синдром при этой форме очень выражены. - При подостром течении клиническая картина умеренно выражена. Часто пневмония с таким течением заканчивается отграничением гнойного очага – абсцедированием.
- Острая пневмония у детей при ее хроническом течении часто заканчивается выздоровлением.
Различают несколько форм острого гнойного воспаления легких, что зависит от обширности патологии в легких и окружающих их тканях:
- Инфильтративно-деструктивная (имеет клинику полисегментарного воспаления легких, которое характеризуется подострым течением с образованием множественных гнойных полостей небольшого размера с перифокальным воспалением легочной ткани).
- Гнойный лобит (протекает с гнойным воспалением ткани целой легочной доли, в центре которой формируется деструктивный очаг).
-
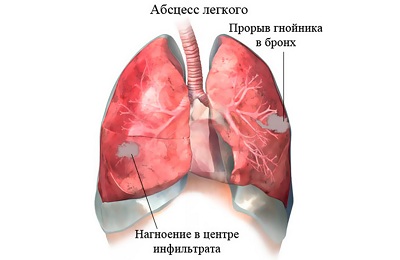 Абсцесс легкого (характеризуется формированием псевдоабсцесса, где на месте деструкции участка легкого формируется полость, ограниченная стенкой из фибрина. Вследствие разрушения волокон фибрина в образовавшейся полости скапливаются разрушенная легочная ткань и гной. Однако, поскольку такой псевдоабсцесс не имеет соединительнотканной оболочки (капсулы), он быстро прорывает в бронх или плевральную полость.
Абсцесс легкого (характеризуется формированием псевдоабсцесса, где на месте деструкции участка легкого формируется полость, ограниченная стенкой из фибрина. Вследствие разрушения волокон фибрина в образовавшейся полости скапливаются разрушенная легочная ткань и гной. Однако, поскольку такой псевдоабсцесс не имеет соединительнотканной оболочки (капсулы), он быстро прорывает в бронх или плевральную полость. - Буллезная (протекает с образованием воздушных полостей. Если эти полости небольшие по размеру, они часто самоликвидируются. Такие буллы имеют тонкую стенку, поэтому при их расположении близко к плевре, они могут прорываться в плевральную полость).
Клиническая картина каждой из форм имеет свои особенности клинической и рентгенологической картины, что позволяет своевременно поставить ребенку диагноз и назначить адекватную терапию.
Особенности клиники разных видов деструкций легких у детей
Деструктивная пневмония у детей обычно имеет острое начало. Выраженность клинической картины зависит от течения и формы заболевания, возраста и состояния иммунитета ребенка.
Клиника инфильтративно-деструктивной формы пневмонии
Клиническими признаками инфильтративно-деструктивной формы острой деструктивной пневмонии являются:
- связь с острой респираторной инфекцией,
- острое начало,
-
 лихорадка (до 40°С),
лихорадка (до 40°С), - одышка,
- учащение сердцебиения,
- цианоз периоральной (около рта) области и кончиков пальцев,
- при перкуссии выявляется притупление звука над зоной инфильтрации,
- при аускультации грудной клетки над пораженной зоной легкого выслушивается ослабленное дыхание,
- на рентгенограмме – негомогенное затемнение ткани легкого с множественными «,ячейками»,.
Симптоматика гнойного лобита у детей
При возникновении у ребенка гнойного лобита симптоматика будет такой:
- быстрое нарастание тяжелой интоксикации,
-
 выраженная одышка,
выраженная одышка, - цианоз кожных покровов,
- при осмотре определяется уменьшение амплитуды дыхательных движений пораженной половины грудной клетки,
- при перкуссии – притупление перкуторного звука,
- при аускультации – резко ослабленное дыхание или его отсутствие над пораженной долей легкого,
- на рентгенограмме – гомогенное затемнение всей доли легкого, признаки парапневмонического плеврита.
Клинические признаки абсцесса легких у детей
При образовании абсцесса легкого симптоматику можно разделить на стадии, что зависит от процессов, происходящих в легких:
-
 До прорыва: лихорадка с ознобом, болевые ощущения в грудной клетке, выраженный интоксикационный синдром, учащение дыхания.
До прорыва: лихорадка с ознобом, болевые ощущения в грудной клетке, выраженный интоксикационный синдром, учащение дыхания. - После прорыва: в бронх (снижение температуры тела и улучшение состояния ребенка), в плевральную полость (внезапная боль со стороны прорыва и резкое ухудшение состояния пациента).
При перкуссии над полостью абсцесса выявляется тупой перкуторный звук, а при аускультации – ослабленное дыхание. На рентгенограмме определяется круглый очаг с четкими очертаниями, а если имеет место прорыв в бронх – уровень экссудата в этом очаге.
Буллы в легких указывают на выздоровление после деструктивной пневмонии и являются вариантом благоприятного исхода.
На рентгенограмме буллы определяются в виде полостей с тонкими стенками, вокруг которых находится нормальная легочная ткань.
Диагностика и возможные осложнения
Выявление острых гнойных деструктивных пневмоний у детей проводится с помощью:
-
 физикальных методов (осмотра, пальпации, перкуссии, аускультации),
физикальных методов (осмотра, пальпации, перкуссии, аускультации), - обзорной рентгенографии,
- лабораторных исследований (анализов крови, мокроты, плевральной жидкости),
- ультразвукового исследования органов грудной клетки,
- других методов (компьютерной или магнитно-резонансной томографии).
Как правило, врачи-клиницисты в своей практике применяют не все дополнительные методы исследования. Их объем зависит от выраженности клинической симптоматики у ребенка, опыта врача, физической и материальной возможности их проведения.
Острые гнойные деструктивные процессы в легких при несвоевременном и неправильном лечении могут осложняться, что усугубляет течение патологии и закончится летально. Осложнениями острого деструктивного воспаления легких у детей являются легочными и внелегочными, например:
- пиоторакс – развивается вследствие прорыва в плевральную полость абсцессов, образовавшихся при инфильтративно-деструктивной форме пневмонии,
- пиопневмоторакс – возникает в результате прорыва гнойного лобита или абсцесса, которые возникли в результате острой деструктивной пневмонии,
-
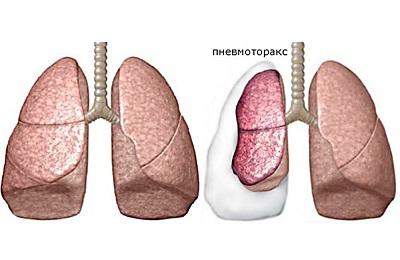 пневмоторакс – происходит при прорыве в плевральную полость буллы. При наличии клапана из разорвавшейся стенки буллезной полости развивается напряженный пневмоторакс,
пневмоторакс – происходит при прорыве в плевральную полость буллы. При наличии клапана из разорвавшейся стенки буллезной полости развивается напряженный пневмоторакс, - фибриноторакс – на их основе формируются спайки,
- острая дыхательная недостаточность,
- инфекционно-токсический шок,
- септикопиемия,
- сепсис,
- сердечно-сосудистая, почечная или полиорганнная недостаточность.
Частым осложнением острых деструктивных воспалений легких у детей является вовлечение плевры, что проявляется в виде парапневмонического плеврита. В результате этого в плевральной полости начинают накапливаться белки, лейкоциты, эритроциты (экссудативный плеврит), откладываться нити фибрина (фибринозный плеврит), что приводит к образованию спаек. Клинически такой плеврит проявляется сильными болями с пораженной стороны грудной клетки, ребенок щадит эту сторону при дыхании, что при внешнем осмотре выглядит как отставание половины грудной клетки при дыхании.
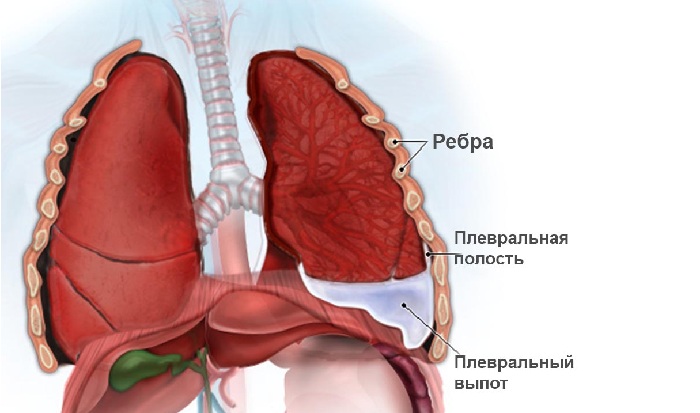
Плеврит
Процесс скопления гноя в плевральной полости может принять хроническое течение. При большом количестве фибринозных спаек между ними формируются гнойные полости – развивается эмпиема плевры. Протекает эта стадия с выраженным интоксикационным синдромом и недостаточностью внутренних органов.
Лечение и профилактика острых деструктивных пневмоний у детей
Дети в остром периоде гнойного деструктивного воспаления легких должны госпитализироваться в отделение интенсивной терапии. Пневмонии у детей подлежат комплексному лечению с обязательным назначением антибактериального препарата или их комбинации. Выбор антибиотика зависит от:
-
 возраста ребенка,
возраста ребенка, - тяжести заболевания,
- обширности процесса,
- вида возбудителя,
- состояния иммунитета,
- сопутствующих патологий,
- наличия осложнений.
До первого введения или приема антибиотика проводится взятие материала для бактериологического посева. До получения результатов бакпосева и определения антибиотикоустойчивости возбудителя ребенку назначаются антибактериальные препараты широкого спектра действия (Амоксиклав, Цефуроксим, Кларитромицин и другие) эмпирически, то есть без подтверждения вида возбудителя и его чувствительности к этому средству.
Вместе с антибиотиками назначаются пробиотики (Лактовит, Линекс, Бифиформ). После получения результатов бактериологического посева проводится коррекция антибиотикотерапии (при необходимости).
Если есть подозрение, что первичным возбудителем послужила вирусная или грибковая инфекция, то вместе с антибактериальной терапией возможно назначение противовирусных и противогрибковых средств.
 В случае неэффективности антибиотикотерапии проводят замену противомикробного препарата. Неэффективный считается антибиотик, который не дает уменьшения клинической симптоматики после 3-5 дней приема (в зависимости от тяжести патологического процесса). Длительность лечения антибиотиками определяет врач на основании клинических данных, осмотра и результатов лабораторных исследований и рентгенографии. Средняя продолжительность у детей составляет около 4 недель.
В случае неэффективности антибиотикотерапии проводят замену противомикробного препарата. Неэффективный считается антибиотик, который не дает уменьшения клинической симптоматики после 3-5 дней приема (в зависимости от тяжести патологического процесса). Длительность лечения антибиотиками определяет врач на основании клинических данных, осмотра и результатов лабораторных исследований и рентгенографии. Средняя продолжительность у детей составляет около 4 недель.
Еще одним из главных направлений консервативной терапии при острых гнойных деструктивных воспалениях легких у детей является дезинтоксикационное лечение. Для этого назначается инфузионная терапия солевыми растворами, растворами глюкозы, детоксикантами (Реополиглюкин, Гемодез) на фоне диуретиков.
Патогенетическая терапия острых гнойных деструктивных воспалений легких включает назначение:
- бронхолитических, муколитических препаратов, бронходилататоров (Ацетилцистеин, Лазолван, Мукалтин, Бромгексин, Эуфиллин) – для облегчения отхождения мокроты,
- антигистаминных средств (Димедрол, Супрастин, Терфен, Эриус) – при признаках бронхоспазма,
- системных энзимов (Вобэнзима, Флогэнзима) – для предупреждения спаечной болезни.

По показаниям назначаются и препараты других групп. Это входит в компетенцию лечащего врача и зависит от имеющихся у ребенка показаний для их назначения.
При нарастании симптоматики и появлении осложнений острой деструктивной пневмонии у детей показано оперативное лечение – дренирование плевральной полости. Для этого между шестым и седьмым ребрами в плевральную полость вводится дренажная трубка, по которой может отводиться гной или подаваться ферментные препараты (при выраженном спаечном процессе) или антибиотики (при пиотораксе).
 Профилактика возникновения острых гнойных деструктивных воспалений легких у детей заключается в своевременном выявлении и лечении заболеваний дыхательной системы, в том числе острых респираторных инфекций, и проведении вакцинопрофилактики.
Профилактика возникновения острых гнойных деструктивных воспалений легких у детей заключается в своевременном выявлении и лечении заболеваний дыхательной системы, в том числе острых респираторных инфекций, и проведении вакцинопрофилактики.
Прогноз при своевременно начатом правильном лечении острых гнойных деструктивных пневмоний у детей в целом благоприятный, однако летальность от осложнений острых гнойных деструктивных пневмоний составляет около 1%.
Загрузка…
Источник
