Деструкция легочной ткани возможна при пневмонии вызванной

Бактериальная деструкция легких – это осложнения бактериальной пневмонии, протекающие с развитием гнойно-воспалительных процессов в легком и плевре. Общими проявлениями различных форм бактериальной деструкции легких служат симптомы гнойной интоксикации и дыхательной недостаточности. Диагностика и дифференциальная диагностика основывается на данных рентгенографии легких, УЗИ плевральной полости, торакоцентеза, лабораторного исследования мокроты, экссудата, периферической крови. Основные принципы лечения бактериальной деструкции легких включают антибиотикотерапию, инфузионную детоксикацию, санацию бронхов, по показаниям – пункцию и дренирование плевральной полости, хирургическое лечение.
Общие сведения
Бактериальная деструкция легких (син. гнойно-деструктивная пневмония) – это воспаление легочной ткани, приобретающее гнойно-некротический характер и приводящее к грубым морфологическим изменениям паренхимы легких. Бактериальной деструкцией легких осложняются около 10% пневмоний у детей, летальность при этом составляет 2–4 %. Среди взрослых гнойно-деструктивная пневмония чаще всего регистрируется у мужчин в возрасте 20-40 лет. Примерно в 2/3 случаев поражается правое легкое, в 1/3 – левое легкое, очень редко (у 1-5% больных) развивается двусторонняя бактериальная деструкция легких. Поскольку данное состояние всегда вторично и развивается на фоне бактериальной пневмонии, важнейшей задачей пульмонологии является поиск путей предупреждения, ранней диагностики и оптимального лечения деструктивных процессов в легких.
Бактериальная деструкция легких
Причины
Наиболее частыми инициаторами деструктивных пневмоний выступают стафилококки, зеленящие стрептококки, протей, синегнойная и кишечная палочки. Среди возбудителей отмечается абсолютное преобладание стафилококка, что заставило выделить в особую этиологическую подгруппу стафилококковую деструкцию легких. Реже бактериальную деструкцию легких вызывают палочки Пфейффера и Фридлендера, пневмококки. В большинстве случаев начало гнойно-некротическим процессам дают микробные ассоциации, одновременно представленные 2–3 и более видами бактерий.
В основе развития первичной бактериальной деструкции легких лежит аэрогенный или аспирационный механизм проникновения возбудителей в легкие с развитием бактериальной пневмонии. Факторами риска в этом случае выступают предшествующие воспалению легких ОРВИ, аспирация содержимого носо- и ротоглотки, желудка; ГЭРБ, фиксация инородных тел в бронхах и др. При вторично-метастатической деструкции главенствующее значение принадлежит гематогенному распространению инфекции из локальных гнойных очагов (при остром остеомиелите, фурункулезе, пупочном сепсисе и пр.).
Развитию бактериальной деструкции легких способствуют состояния, сопровождающиеся снижением кашлевого рефлекса, уровня сознания и резистентности организма: никотиновая зависимость, злоупотребление алкоголем, наркомания, профессиональные вредности, ЧМТ, переохлаждение, эпилептические приступы, инсульт, кома, перенесенные инфекции и др. Нередко деструктивные процессы в легочной ткани развиваются вследствие функционирующих пищеводно-бронхиальных свищей, ранения легкого.
Патогенез
В своем развитии бактериальная деструкция легких проходит три стадии: преддеструкции (от 1-2 до 7-14 суток), собственно деструктивных изменений и исхода. Стадия преддеструкции протекает по типу очагово-сливной пневмонии или гнойного лобита. Вторая стадия характеризуется некрозом и распадом легочной паренхимы с последующим отторжением некротических масс и формированием осумкованной гнойной полости. Благоприятным исходом бактериальной деструкции легких является выздоровление с формированием пневмофиброза или кисты легкого, к числу неблагоприятных относятся осложнения и смерть.
Классификация
Бактериальные деструкции легких классифицируются по этиологии, механизму инфицирования, формам поражения, течению. В зависимости от типа возбудителя различают процессы, вызванные аэробной, анаэробной, аэробно-анаэробной флорой. Некоторые авторы на основании этого же принципа различают стафилококковые, стрептококковые, протейные, синегнойные, смешанные деструкции. По механизму поражения патологические процессы делятся на первичные (аэрогенные – 80%) и вторичные (гематогенные – 20%). Среди клинико-рентгенологических форм бактериальной деструкции легких выделяют:
- преддеструкцию (острые массивные пневмонии и лобиты)
- легочные формы (буллы и абсцессы легких)
- легочно-плевральные формы (пиоторакс, пневмоторакс, пиопневмоторакс)
- хронические формы (кисты легких, бронхоэктазы, пневмофиброз, хронический абсцесс легкого, эмпиема плевры) являются исходами острой деструкции.
В клинической практике преобладают легочно-плевральные формы деструкции, на долю легочных приходится всего 15-18%. По динамике течения процесс может быть стабильным, прогрессирующим, регрессирующим; неосложненным и осложненным. Течение бактериальной деструкции легких может быть острым, затяжным и септическим.
Симптомы
Клиническая симптоматика деструктивной пневмонии разворачивается тогда, когда острые проявления воспаления легких уже стихают. Таким образом, на фоне удовлетворительного самочувствия вновь возникает гипертермия до 38-39о С, озноб, слабость, потливость, сухой кашель, болезненность в грудной клетке. Стремительно нарастает одышка и цианоз; состояние пациента быстро ухудшается. Обычно в стадии преддеструкции специфические рентгенологические данные отсутствуют, поэтому больному выставляется диагноз пневмонии.
Вместе с тем, заподозрить начавшуюся бактериальную деструкцию легких позволяет ряд клинических признаков: гнилостный запах изо рта, тяжелейшая интоксикация, характерная для гнойных процессов (адинамия, тахикардия, температурные пики до 39-40оС, анорексия и др.). После прорыва абсцесса в бронхи начинается обильное откашливание гнойной зловонной мокроты. На этом фоне отмечается улучшение самочувствия, снижение температуры, повышение активности, появление аппетита и т. д. Если дренирования абсцесса не происходит, гнойно-септический синдром сохраняется и прогрессирует.
При пиотораксе состояние больного ухудшается постепенно. Возникают выраженные боли в груди при дыхании, прогрессирует одышка, температура тела повышается, главным образом, по вечерам. У детей может развиться абдоминальный синдром, симулирующий острый живот, и нейротоксикоз. Бурное клиническое течение может принимать пиопневмоторакс, являющийся следствием разрыва легочной ткани и прорыва гнойного очага в плевральную полость. В этом случае резко возникает приступообразный кашель, одышка, нарастающий цианоз, тахикардия. Вследствие внезапно развившегося коллапса легкого и плевропульмонального шока возможно кратковременное апноэ. При ограниченном пиопневмотораксе вся симптоматика выражена умеренно.
Течению хронических форм бактериальной деструкции легких свойственны признаки гнойной интоксикации (бледный, землисто-серый цвет кожи, недомогание, плохой аппетит, похудание). Беспокоит кашель с умеренным количеством гнойной мокроты с запахом, кровохарканье, небольшая одышка. Типичен легкий цианоз, утолщение дистальных фаланг пальцев.
Осложнения
Различные формы бактериальной деструкции легких могут осложняться легочным кровотечением, внутриплевральным кровотечением (гемотораксом), перикардитом. При массивной инфекции и сниженной иммунной реактивности развивается молниеносный сепсис, при хроническом течении – амилоидоз внутренних органов. Летальные исходы в большинстве своем обусловлены острой почечной недостаточностью, полиорганной недостаточностью.
Диагностика
В анализах крови – признаки активного воспаления: лейкоцитоз со сдвигом влево, значительное повышение СОЭ; увеличение уровня сиаловых кислот, гаптоглобина, серомукоидов, фибрина. Микроскопическое исследование мокроты определяет ее гнойный характер, большое количество лейкоцитов, наличие эластических волокон, холестерина, жирных кислот. Идентификация возбудителя производится при бактериологическом посеве мокроты. Бронхиальный секрет может быть получен как при откашливании, так и во время проведения диагностической бронхоскопии.
Картина, выявляемая по данным рентгенографии легких, различается в зависимости от формы бактериальной деструкции легких. В типичных случаях легочные деструкции определяются в виде полостей с горизонтальным уровнем жидкости, вокруг которых распространяется воспалительная инфильтрация легочной ткани. При плевральных осложнениях выявляется смещение тени средостения в здоровую сторону, уровень жидкости в плевральной полости, частичный или полный коллапс легкого. В этом случае целесообразно дополнение рентгенологической картины данными УЗИ плевральной полости, плевральной пункции и исследования экссудата. Бактериальную деструкцию легких требуется дифференцировать от полостной формы рака легкого, бронхогенных и эхинококковых кист, кавернозного туберкулеза. В проведении дифдиагностики, должны участвовать пульмонологи, торакальные хирурги, фтизиатры.
Лечение бактериальной деструкции легких
В зависимости от формы и течения бактериальной деструкции легких ее лечение может быть консервативным или хирургическим с обязательной госпитализацией в пульмонологический стационар или отделение торакальной хирургии. Консервативный подход возможен при хорошо дренирующихся неосложненных абсцессах легкого, острой эмпиеме плевры.
Независимо от тактики ведения патологии проводится массивная антибактериальная, дезинтоксикационная и иммуностимулирующая терапия. Антибиотики (карбапенемы, фторхинолоны, цефалоспорины, аминогликозиды) вводятся внутривенно, а также эндобронхиально (во время проведения санационных бронхоскопий) и внутриплеврально (в процессе лечебных пункций или проточно-промывного дренирования плевральной полости). Кроме инфузионной детоксикации, в лечении бактериальных деструкций легких находят широкое применение экстракорпоральные методы (ВЛОК, УФОК, плазмаферез, гемосорбция). Иммунокорригирующая терапия предполагает введение гамма-глобулинов, гипериммунной плазмы, иммуномодуляторов и др. В фазе стихания воспаления медикаментозная терапия дополняется методами функциональной реабилитации (физиопроцедурами, ЛФК).
Из оперативных методов лечения при неадекватном опорожнение гнойника в легком используется пневмотомия (открытое дренирование), иногда – резекционные вмешательства (лобэктомия, билобэктомия) или пневмонэктомия. При хронической эмпиеме плевры может потребоваться проведение торакопластики или плеврэктомии с декортикацией легкого.
Прогноз и профилактика
Полным выздоровлением заканчивается примерно четверть случаев бронхиальной деструкции легких; у половины больных достигается клиническое выздоровление с сохранением остаточных рентгенологических изменений. Хронизация заболевания происходит в 15-20% наблюдений. Летальным исходом заканчивается 5-10% случаев. Основу профилактики развития бактериальной деструкции легких составляет своевременная антибиотикотерапия бактериальных пневмоний и гнойных внелегочных процессов, клинико-рентгенологических контроль излеченности, повышенное внимание к больным группы риска по развитию деструктивных процессов в легких. На этапе первичной профилактики важна пропаганда здорового образа жизни, борьба с алкоголизмом и наркоманией.
Источник
Инфекционные деструкции легких – тяжелые патологические состояния, характеризующиеся воспалительной инфильтрацией и последующим гнойным или гнилостным распадом (деструкцией) легочной ткани в результате воздействия неспецифических инфекционных возбудителей (Н. В. Пухов, 1998). Выделяют три формы инфекционных деструкции легких: абсцесс, гангрена и гангренозный абсцесс легкого.
Причины инфекционных деструкций легких
Специфических возбудителей инфекционных деструкции легких не существует. У 60-65% больных причиной заболевания являются неспорообразующие облигатно анаэробные микроорганизмы: бактероиды (B.fragilis, B.melaninogenicus); фузобактерии (F.nucleatum, F.necropharum); анаэробные кокки (Peptococcus, Peptostreptococcus) и др. Инфекционные деструкции, возникающие вследствие аспирации ротоглоточной слизи, чаще вызываются фузобактериями, анаэробными кокками и B.melaninogenicus. При аспирации желудочного содержимого наиболее частым возбудителем инфекционной деструкции легких является B.fragilis.
У 30-40% больных инфекционные деструкции легких вызываются золотистым стафилококком, стрептококком, клебсиеллой, протеем, синегнойной палочкой, энтеробактериями. Названные возбудители чаще всего вызывают инфекционные деструкции легких, первично не связанные с аспирацией ротоглоточной слизи или желудочного содержимого.
Инфекционные деструкции легких гематогенно-эмболического происхождения чаще всего вызываются золотистым стафилококком.
В редких случаях причиной заболевания являются небактериальные патогены (грибы, простейшие).
Предрасполагающие факторы: курение, хронический бронхит, бронхиальная астма, сахарный диабет, эпидемический грипп, алкоголизм, челюстно-лицевая травма, длительное пребывание на холоде, грипп.
Патогенез инфекционных деструкций легких
Возбудители инфекционной деструкции легких проникают в легочную паренхиму через дыхательные пути, реже гематогенно, лимфогенно, путем распространения с соседних органов и тканей. При трансбронхиальном инфицировании источником микрофлоры являются ротовая полость и носоглотка. Большую роль играет аспирация (микроаспирирование) инфицированной слизи и слюны из носоглотки, а также желудочного содержимого. Кроме того, абсцессы легкого могут возникать при закрытых травмах (ушибы, сдавления, сотрясения) и проникающих ранениях грудной клетки. При абсцессе первоначально наблюдается ограниченная воспалительная инфильтрация с гнойным расплавлением легочной ткани и образованием полости распада, окруженной грануляционным валом.
В последующем (через 2-3 нед.) наступает прорыв гнойного очага в бронх; при хорошем дренировании стенки полости спадаются с образованием рубца или участка пневмосклероза.
При гангрене легкого после непродолжительного периода воспалительной инфильтрации в связи с воздействием продуктов жизнедеятельности микрофлоры и тромбоза сосудов развивается обширный некроз легочной ткани без четких границ. В некротизированной ткани формируется множество очагов распада, которые частично дренируются через бронх.
Важнейшим патогенетическим фактором является также снижение функции общего иммунитета и местной бронхопульмональной защиты (см. «Хронический бронхит»).
Классификация инфекционных деструкций легких
- Причины (в зависимости от вида инфекционного возбудителя).
- Аэробная и/или условно-анаэробная флора.
- Облигатно анаэробная флора.
- Смешанная аэробно-анаэробная флора.
- Небактериальные возбудители (грибы, простейшие).
- Патогенез (механизм инфицирования).
- Бронхогенные, в том числе аспирационные, постпневмонические, обтурационые.
- Гематогенные, в том числе эмболические.
- Травматические.
- Связанные с непосредственным переходом нагноения с соседних органов и тканей.
- Клинико-морфологическая форма.
- Абсцессы гнойные.
- Абсцессы гангренозные.
- Гангрена легкого.
- Расположение в пределах легкого.
- Периферические.
- Центральные.
- Распространенность патологического процесса.
- Единичные.
- Множественные.
- Односторонние.
- Двусторонние.
- С поражением сегмента.
- С поражением доли.
- С поражением более одной доли.
- Тяжесть течения.
- Легкое течение.
- Течение средней тяжести.
- Тяжелое течение.
- Крайне тяжелое течение.
- Наличие или отсутствие осложнений.
- Неосложненные.
- Осложненные:
- пиопневмоторакс, эмпиема плевры;
- легочное кровотечение;
- бактериемический шок;
- острый респираторный дистресс-синдром взрослых;
- сепсис (септикопиемия);
- флегмона грудной стенки;
- поражение противоположной стороны при первично одностороннем процессе;
- прочие осложнения.
- Характер течения (в зависимости от временных критериев).
- Острые.
- С подострым течением.
- Хронические абсцессы легких (хроническое течение гангрены невозможно).
Примечание: под гангренозным абсцессом понимается промежуточная форма инфекционной деструкции легких, отличающаяся менее обширным и более склонным к отграничению, чем гангрена, омертвением легочной ткани. При этом в процессе расплавления легочной ткани формируется полость с пристеночными или свободно лежащими тканевыми секвестрами.
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12]
Источник
Абсцедирующая пневмония. УЗИ характеристика очагов деструкции легкого
Своевременная и точная диагностика деструктивных изменений легочной ткани в пневмоническом инфильтрате позволяет вовремя скорректировать лечение и избежать осложнений, в первую очередь, связанных с образованием бронхо-плевральных свищей и развитием пиопневмоторакса.
Традиционно абсцедирующее течение пневмонии устанавливается по данным рентгенографии грудной клетки при выявлении неоднородного характера затемнения в легком с участками просветления, соответствующими воздушным полостям распада. Однако такая симптоматика появляется на достаточно позднем этапе деструкции легкого, когда воспалительные полости заполняются воздухом. До тех пор, пока очаги деструкции содержат гнойный экссудат, они не отличаются по своей интенсивности от окружающей инфильтрированной легочной ткани. Выявить мелкие полости распада на раннем этапе их формирования, до прорыва в бронхи, рентгенологически не представляется возможным.
Диагностике абсцедирования на рентгенограммах мешает и плевральный выпот, превышающий по плотности зону пневмонии. Поэтому большой практический интерес представляет использование для этой цели ультразвукового исследования легких.
Общим ультразвуковым признаком абсцедирующих пневмоний, позволяющим диагностировать гнойно-некротический характер заболевания, является наличие одного или нескольких очагов деструкции в структуре долевой, реже сегментарной воспалительной инфильтрации. Полости распада вариабельны по размеру, форме и содержимому, ограничены непосредственно безвоздушной легочной тканью и не имеют эхогенных стенок. В своем развитии они проходят несколько последовательных стадий и постепенно исчезают в процессе рассасывания пневмонического инфильтрата. Исключение составляют лишь крупные полости, которые сохраняются после восстановления воздушности окружающей легочной ткани и тогда эхографически не отличаются от абсцесса.
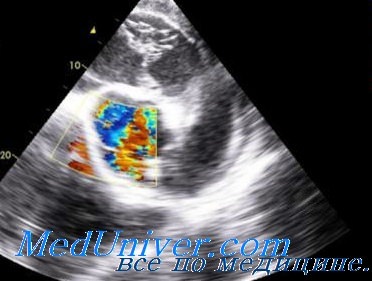
Основные различия полостей распада связаны с характером их содержимого, которое в зависимости от эффективности спонтанного дренирования бронхами может быть однофазным — жидким или газообразным, либо смешанным с различным количественным соотношением обоих компонентов. Мы выделили в ультразвуковой семиотике абсцедирующих пневмоний несколько вариантов эхокартины, обусловленных различной консистенцией содержимого в очаге распада и характеризующих стадийность гнойно-некротического процесса. В основу данной классификации положена эффективность спонтанного дренирования бронхами полости деструкции:
1) блокированные или жидкостные полости;
2) полости с недостаточным спонтанным дренированием;
3) полости со свободным спонтанным дренированием;
4) воздушные полости распада.
Блокированные очаги гнойного расплавления появляются на начальной стадии нагноителыюго процесса в легком и встречаются значительно реже дренированных, поскольку существуют относительно недолго до прорыва жидкого содержимого в бронхи.
Они представляют собой замкнутые полости, заполненные гнойным экссудатом, и лоцируются в виде небольших анэхогенных участков округлой или неправильной формы с неровными, местами нечеткими контурами на фоне гипоэхогснного воспалительного инфильтрата. По размеру они не превышают 2—3 см и ограничены безвоздушной легочной тканью, что позволяет успешно их визуализировать. Очаги деструкции большего размера, как правило, захватывают близлежащие бронхи, через которые происходит дренирование гнойного содержимого.
При прогрессировании деструктивных изменений полости распада увеличиваются и прорываются в бронхиальное дерево, откуда в них попадает воздух и перемешивается с гнойным экссудатом.
Эхоструктура сообщающейся с бронхами воспалительной полости зависит от преобладания газообразного или жидкого содержимого. Существующие различия в эхокартине мы отобразили в предложенной классификации как две разные стадии — с недостаточным и свободным спонтанным дренированием, соответственно эффективности дренирования гнойной полости бронхами. Эти стадии различаются по эхогенности и структуре содержимого, хотя разграничить их не всегда возможно, поскольку дренирующая функция бронхов и количественное соотношение компонентов не являются постоянными показателями.
Стадии могут плавно переходить одна в другую в зависимости от преобладания процесса деструкции с накоплением гнойного экссудата или, наоборот, очищения от него полости распада. Когда определить преобладание жидкостного или воздушного компонента, а, значит, и дифференцировать эти стадии невозможно, мы предлагаем употреблять термин «частично дренированная полость деструкции».
Недостаточный просвет дренирующих бронхов, наличие в них густого секрета или фибриновых пробок препятствуют эффективному дренированию полости распада, в которой сохраняется достаточное количество экссудата. Такие очаги деструкции имеют средние размеры (с максимальным диаметром до 5 см), неоднородную эхоструктуру за счет отдельных гиперэхогенных воздушных включений на фоне преобладающего ан- или гипоэхогенного жидкого содержимого, эхогенность которого зависит от наличия и плотности эхогенной взвеси.
– Также рекомендуем “УЗИ характеристика полостей распада легкого. Ультразвуковая оценка распространенности инфильтрации легкого”
Оглавление темы “УЗИ характеристика легочной инфильтрации”:
- Воздушная эхобронхограмма. Безвоздушный кортикальный слой легкого
- Кортикальная пневмония. УЗИ характеристика кортикальной пневмонии
- Интерстициальная пневмония. УЗИ характеристика интерстициальной пневмонии
- Абсцедирующая пневмония. УЗИ характеристика очагов деструкции легкого
- УЗИ характеристика полостей распада легкого. Ультразвуковая оценка распространенности инфильтрации легкого
- Ультразвуковая оценка размеров инфильтрации легкого. Положительная динамика пневмонии
- Отрицательная ультразвуковая динамика пневмонии. УЗИ дифференциация пневмоний и ателектазов легкого
- УЗИ дифференцация абсцедирующей пневмонии. Деструкция в обтурационном ателектазе легкого
- Гангренозный абсцесс легкого. Гангрена легкого
- УЗИ характеристика абсцесс легкого. УЗИ оценка эхоструктуры очага деструкции легкого
Источник
