Данные осмотра при острой пневмонии
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Пневмония: причины появления, симптомы, диагностика и способы лечения.
Пневмония – это острое инфекционное заболевание преимущественно бактериального происхождения, которое характеризуется поражением легочной ткани и приводит к нарушению функции дыхания. Болезнь имеет типичные клинические проявления.
Пневмония известна давно, однако успешное ее лечение стало возможным после открытия микроорганизмов (бактерий, вирусов, грибков), факта их участия в развитии воспаления в легких и разработки специфических противомикробных препаратов – антибиотиков. До этого пневмония была частой причиной смерти людей разных возрастов.
Причины
Первопричиной пневмонии является инфекционный возбудитель.
Чаще всего это бактерии, реже – вирусы и грибы-паразиты. Их проникновение в легкие сопровождается активацией иммунитета и развитием воспалительного ответа, основная цель которого – уничтожение патогена.
Однако в ходе борьбы организма с инфекцией происходит повреждение собственных тканей, в т. ч. легочной, что лежит в основе возникновения пневмонии. Выделение специфических биологически активных веществ, а также попадание в кровь продуктов жизнедеятельности микроорганизмов обуславливает развитие системной реакции организма на инфекционного возбудителя. Поэтому при пневмонии, особенно тяжелой, немалую роль играет нарушение работы других органов и систем.
Классификация
Существует несколько критериев, на основании которых классифицируют пневмонию.
Так, в зависимости от природы возбудителя выделяют бактериальную, грибковую, паразитарную, вирусную пневмонию и пневмонию смешанной этиологии.
Воспалительный процесс может быть односторонним, захватывающим только одно легкое, или двусторонним.
В зависимости от объема поражения в каждом легком выделяют пневмонию очаговую, сегментарную, долевую и т. д.
Пневмония не относится к заболеваниям с легким течением, прогноз всегда серьезен. Однако выделяют группу тяжелых пневмоний, которые требуют интенсивного лечения и медицинского наблюдения с обязательной госпитализацией.
Во врачебной среде применяют разделение пневмоний на внебольничные и госпитальные.
Данная градация основана на моменте заражения: вне стационара или в стационаре. Этот показатель является интегральным, отражающим возможный спектр инфекционных агентов (более агрессивные возбудители, возможно даже невосприимчивые к ряду антибактериальных средств чаще встречаются в больницах), их чувствительность и устойчивость к основным группам антимикробных препаратов, предшествующее состояние здоровья человека и общий прогноз течения заболевания.
Симптомы пневмонии
Проявления пневмонии можно условно разделить на общие и местные. К первым будут относиться симптомы интоксикации. Они указывают на наличие инфекционного процесса в организме вообще, а не конкретно в легочной ткани.
Лихорадка, общая слабость, утомляемость, снижение аппетита, головная боль, сонливость – эти симптомы характерны для самых разных заболеваний, причем не только инфекционного происхождения.
Поэтому в диагностике пневмонии наиболее важны характерные признаки со стороны дыхательной системы: кашель, одышка, появление болей в области грудной клетки.
При осмотре врач определяет изменение плотности легочной ткани в ходе перкуссии (постукивания пальцем по грудной клетке пациента), а также наличие скопления жидкости в легких при аускультации: прослушиваются хрипы и крепитация (разновидность звуков, особенно характерных для пневмонии). В тяжелых случаях нарушение дыхательной функции настолько выражено, что кожа пациента, особенно вокруг рта, приобретает синюшный оттенок из-за недостаточного насыщения крови кислородом. Из-за гипоксии (кислородного голодания) головного мозга может отмечаться нарушение сознания.
В практическую деятельность врача достаточно широко вошла пульсоксиметрия – неинвазивный способ оценки степени насыщения крови кислородом при помощи маленького аппарата, надеваемого на палец руки или мочку уха пациента.
Диагностика
Диагностика пневмонии начинается с выявления жалоб. Больные обычно отмечают резкое появление кашля и повышение температуры тела. Однако эти симптомы присущи многим заболеваниям, а не только патологиям дыхательной системы.
Выяснение истории болезни позволяет установить предрасполагающие факторы, возможные условия заражения и заподозрить возбудителя инфекции.
Немаловажно выяснить наличие у пациента сопутствующих заболеваний, факта получения препаратов, снижающих естественную сопротивляемость организма к инфекциям, а также вредных привычек, особенно курения.
Золотым стандартом диагностики пневмонии является проведение рентгенографии органов грудной клетки в двух проекциях.
Специфические рентгенологические изменения – необходимый компонент верификации поставленного диагноза.
В тяжелых и сомнительных случаях, а также при осложнениях может потребоваться проведение компьютерной томографии (КТ) органов грудной клетки , позволяющей более детально исследовать легочную ткань и выявить изменения, которые могли быть пропущены при стандартной рентгенографии.
Лабораторные исследования также важны для подтверждения диагноза и выбора тактики лечения.
Клинический анализ крови с подсчетом лейкоцитарной формулы позволяет определить выраженность воспалительного ответа и даже предположить этиологию заболевания – тип возбудителя.
В случае тяжелого течения пневмонии может потребоваться биохимический анализ крови, включающий общий белок и его фракции,
Общий белок (в крови) (Protein total)
Синонимы: Общий белок, общий белок сыворотки крови. Total Protein, Serum Тotal Protein, Total Serum Protein, TProt, ТР.
Краткая характеристика определяемого вещества Общий белок в крови
Важнейший показатель белкового обмена.
Белки плазмы крови выполняют множество…
315 руб
Белковые фракции (Serum Protein Electrophoresis, SPE)
Синонимы: Белковые фракции крови; Протеинограмма.
Serum Protein Electrophoresis (SPE, SPEP).
Краткая характеристика теста «Белковые фракции»
Количественное соотношение фракций общего белка крови, отражающее физиологические и патологические изменения состояния организма. …
570 руб
оценку показателей работы почек (мочевина, креатинин),
Мочевина (в крови) (Urea)
Синонимы: Диамид угольной кислоты, карбамид, мочевина в крови. Urea nitrogen, Urea, Blood Urea Nitrogen (BUN), Urea, Plasma Urea.
Краткая характеристика определяемого вещества Мочевина
Главный конечный продукт белкового обмена. Около 50% остаточного азота (небелковые азотсодержа…
310 руб
Креатинин (в крови) (Creatinine)
Синонимы: Сывороточный креатинин; Креатинин сыворотки (с расчетом СКФ); 1-метилгликоциамидин.
Creatinine; Creat; Cre; Blood creatinine; Serum creatinine; Serum Creat.
Краткое описание определяемого аналита Креатинин
Азотистый метаболит, конечный продукт превращения креатинфосф…
310 руб
печени (АСТ, АЛТ, билирубин и его фракции) и т. д.
Билирубин общий (Bilirubin total)
Синонимы: Общий билирубин крови, общий билирубин сыворотки. Total bilirubin, TBIL.
Краткая характеристика определяемого вещества Билирубин общий
Желтый гемохромный пигмент, образуется в результате распада гемоглобина, миоглобина и цитохромов в ретикулоэндотелиальной системе селезен…
310 руб
Билирубин прямой (Билирубин конъюгированный, связанный; Bilirubin direct)
Синонимы: Прямой билирубин; конъюгированный билирубин; связанный билирубин. Direct bilirubin, Conjugated bilirubin.
Краткая характеристика определяемого вещества Билирубин прямой
Фракция общего билирубина крови, образующаяся в результате процессов конъюгирования свободного билирубина в печени. …
310 руб
При необходимости (обычно в условиях стационара) проводят исследование газового состава крови.
Крайне важно определение/выявление/установление возбудителя пневмонии. С этой целью выполняют бактериологическое исследование мокроты, серологическое исследование крови для выявления специфических антител возбудителей респираторных инфекций, а также ПЦР-тесты для обнаружения ДНК микоплазмы и др.
С целью исключения туберкулезной инфекции, особенно при длительно текущей пневмонии, плохо поддающейся стандартному лечению, делают внутрикожную пробу с аллергеном туберкулезным рекомбинантным (для детей – реакция Манту, для взрослых – Диаскинтест), при наличии противопоказаний можно провести квантифероновый тест.
К каким врачам обращаться
Первый врач, к которому стоит обратиться, –
терапевт
или
педиатр
. Именно эти специалисты проведут первичный осмотр больного и при подтверждении диагноза назначат специальное лечение. В случае неоднозначности диагноза может быть необходима консультация других специалистов:
пульмонолога
(врач, занимающийся лечением заболеваний дыхательной системы), аллерголога-иммунолога, фтизиатра и т. д. Пациентам старшего возраста с заболеваниями сердца может потребоваться консультация
кардиолога
, т. к. случаи развития пневмонии на фоне сердечной недостаточности не являются редкостью и требуют всестороннего обследования и комплексного лечения.
Лечение пневмонии
Лечение пневмонии направлено как на скорейшую элиминацию инфекционного агента, так и на уменьшение выраженности дыхательной недостаточности и других проявлений поражения легких.
Антибактериальную терапию (антибиотики), как правило, врач назначает еще до лабораторного определения возбудителя, на основании данных анамнеза, физикального и рентгенологического исследований. Лекарственное средство подбирают с учетом чувствительности микроорганизмов к нему. Также назначаются лекарства для улучшения отхождения мокроты. Для снижения температуры тела могут быть назначены жаропонижающие средства. При недостаточном насыщении крови кислородом может потребоваться подача кислорода через маску или носовые канюли, а в тяжелых случаях – искусственная вентиляция легких.
Осложнения
Одним из наиболее частых осложнений пневмонии является дыхательная недостаточность, которая может иметь различную степень выраженности.
Также пневмония может осложняться легочной деструкцией (разрушением ткани), формированием булл («пузырей») в легких, воспалением плевры (серозной оболочки, выстилающей легкие и грудную клетку изнутри). После пневмонии в легких могут остаться участки рубцовой ткани (фиброз). При неблагоприятном течении болезни возможна генерализация с появлением воспалительных очагов в других органах, а также развитие сепсиса (тяжелого заболевания, характеризующегося нарушением работы и недостаточностью многих органов и систем организма).
Достаточно частым последствием антибиотикотерапии становится дисбиоз (дисбактериоз) кишечника, кожи и слизистых, который может проявляться нарушением пищеварения, а также возникновением микозов на коже и слизистых (например, молочницы).
Профилактика заболевания
Профилактика пневмонии заключается в соблюдении здорового образа жизни, проведении вакцинации против гриппа, кори, пневмококковой инфекции, инфекции, вызванной гемофильной палочкой, а также своевременном обращении к врачу при любых заболеваниях органов дыхания, ведь пневмония может развиться как осложнение другой болезни, например, вирусного бронхита.
Источники литературы
- Внебольничная пневмония. Клинические рекомендации. Российское респираторное общество. Межрегиональная ассоциация по клинической микробиологии и антимикробной химиотерапии. 2018.
- Внебольничная пневмония у детей. Клинические рекомендации/Под ред. А.Г. Чучалина. 2015.
- Струтынский А.В., Баранов А.П., Ройтберг Г.Е., Гапоненков Ю.П. Основы семиотики заболеваний внутренних органов. 2013.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы – 19 лет
Поделитесь этой статьей сейчас
Похожие статьи
Стоматит
Стоматит: причины появления, симптомы, диагностика и способы лечения.
Стригущий лишай
Стригущий лишай: причины появления, симптомы, диагностика и способы лечения.
Вросший ноготь
Вросший ноготь: причины появления, симптомы, диагностика и способы лечения.
Гайморит
Гайморит – это воспаление слизистой оболочки верхнечелюстной (гайморовой) пазухи. Причинами острого воспаления верхнечелюстного синуса в большинстве случаев являются вирусы, реже – бактерии или грибки.
Простуда
Простуда: причины появления, симптомы, диагностика и способы лечения.
Источник
Общие сведения
Вирусная пневмония является осложнением ОРВИ — острых респираторных вирусных инфекций, к которым относятся в том числе простуда, COVID-19 и грипп. При этом заболевании вирус поражает легкие, начинается их воспаление, появляется кашель, а дыхание становится затрудненным. Болезнь чаще протекает в легкой форме. Она становится опасной, если ее течение тяжелое, затяжное.
Чаще пневмония является бактериальной (вызванной бактериями). Вирусы становятся причиной воспаления легких примерно в трети наблюдений. Даже если пневмония была вызвана вирусом, возможно присоединение бактериальной инфекции в результате осложнения. Разница между вирусной и бактериальной формой заболевания — в подходах к лечению. Если причина воспаления легких — бактерии, для лечения понадобится антибактериальная терапия. При вирусной пневмонии антибиотики бесполезны. Их назначают только в случаях, если вирусная пневмония переходит в бактериальную.
Причины
Чаще всего пневмонию вызывают бактерии и вирусы. Реже причиной воспаления легких становится грибок или паразитарное поражение. До начала пандемии COVID-19 наиболее распространенными были бактериальные пневмонии, вызванные пневмококком Streptococcus pneumoniae. По данным Министерства здравоохранения РФ, в России в амбулаторных условиях на вызванные пневмококком пневмонии приходилось 38% от общего количества наблюдений, тогда как на респираторные вирусы только 17%. В 2020 году из-за распространения новой коронавирусной инфекции ситуация изменилась, и доля вирусных пневмоний увеличилась.
Вирусную пневмонию вызывают (рис. 1):
- вирусы гриппа A и B;
- аденовирус;
- вирус парагриппа;
- респираторно-синцитиальный вирус;
- бокавирус человека;
- метапневмовирус человека;
- Вирус Эпштейна — Барр;
- коронавирусы.
При иммунодефиците пневмонию может вызывать цитомегаловирус или герпес. У детей она может становиться осложнением кори или ветряной оспы.
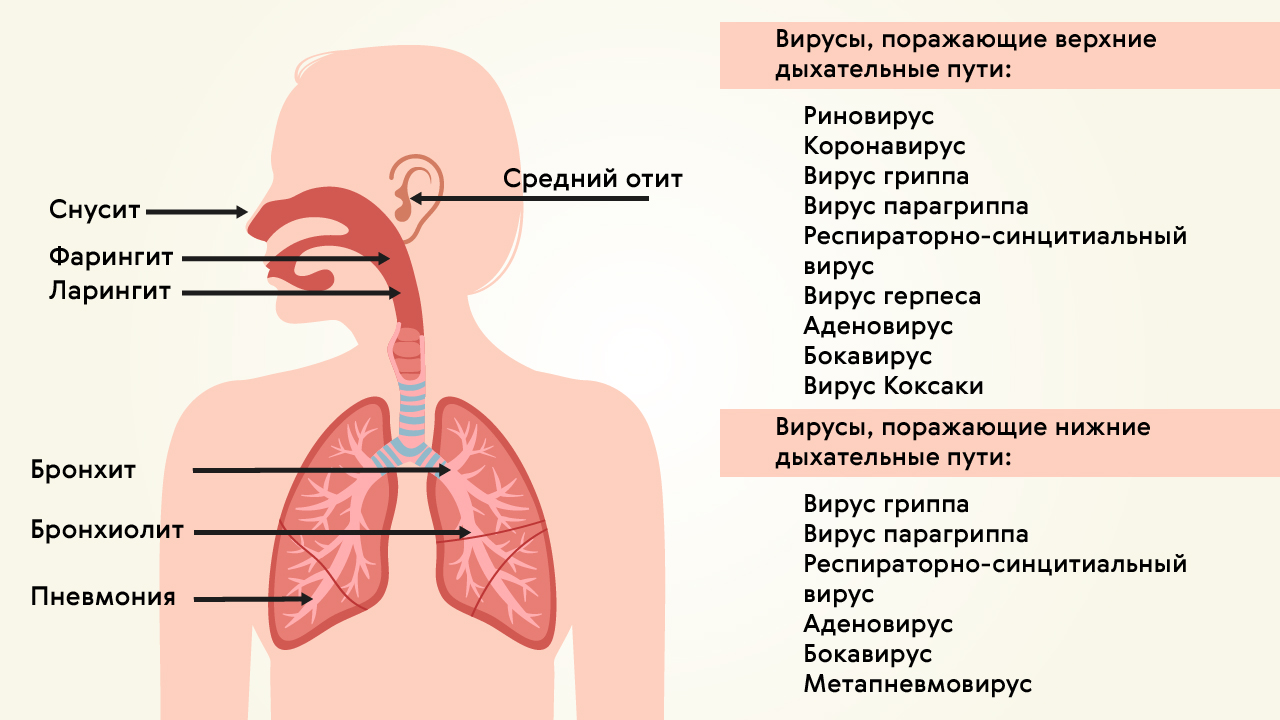 Рисунок 1. Поражение верхних и нижних дыхательных путей вирусами. Источник: МедПортал
Рисунок 1. Поражение верхних и нижних дыхательных путей вирусами. Источник: МедПортал
Передача вирусов, способных вызывать пневмонию, происходит при контакте с зараженным человеком (рис. 2). Пути распространения — воздушно-капельный (через дыхание, при кашле, чихании) и контактно-бытовой (через вещи, поверхности).
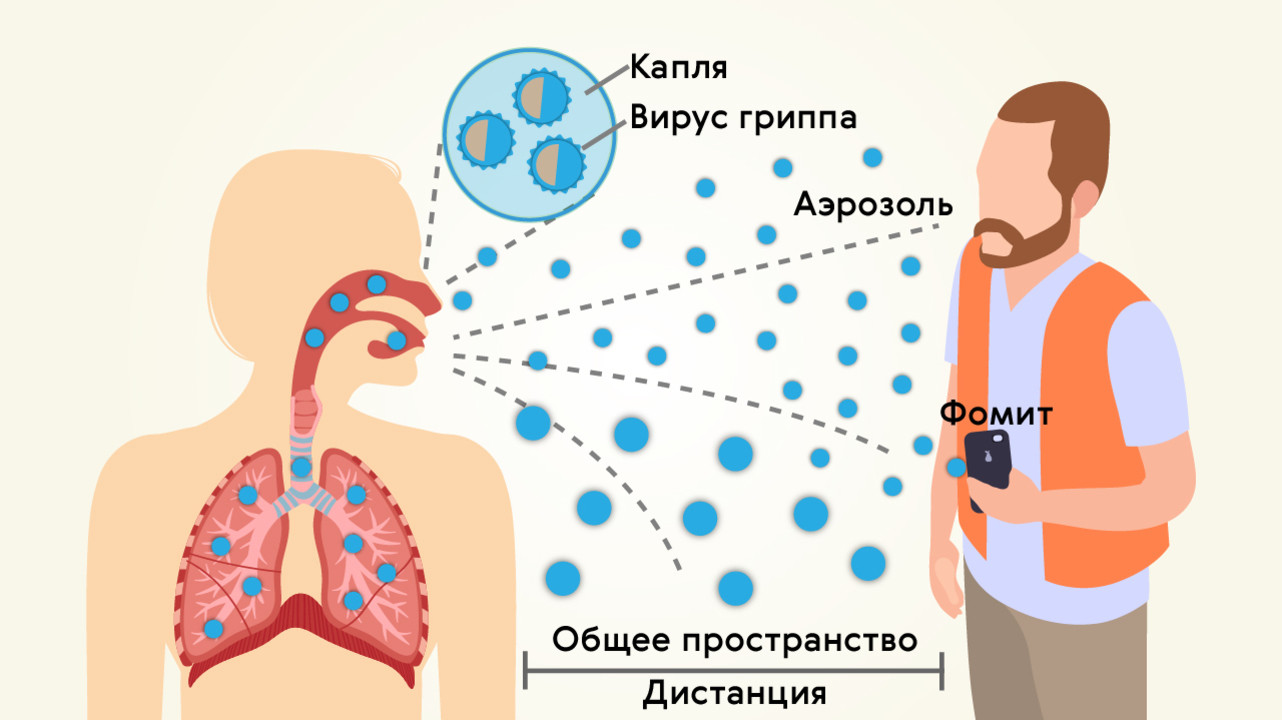 Рисунок 2. Основной путь распространения ОРВИ — воздушно-капельный. Фомит (на рисунке) — любой неодушевленный предмет, способствующий передаче вируса другому организму (в данном случае — мобильный телефон). Источник: МедПортал
Рисунок 2. Основной путь распространения ОРВИ — воздушно-капельный. Фомит (на рисунке) — любой неодушевленный предмет, способствующий передаче вируса другому организму (в данном случае — мобильный телефон). Источник: МедПортал
Кто в группе риска?
Любой человек может заболеть вирусной пневмонией, но этот риск выше, а само заболевание опаснее для:
- детей младшего возраста;
- пожилых людей (возраст старше 65 лет);
- пациентов, госпитализированных в стационары;
- тех, у кого есть хронические болезни легких (бронхиальная астма, ХОБЛ и другие), а также другие хронические заболевания, включая сахарный диабет, цирроз печени и хронические болезни сердца;
- людей со сниженным иммунитетом: тех, кто заражен ВИЧ, туберкулезом, а также людей, недавно перенесших трансплантацию органов или проходящие химиотерапию;
- беременных женщин. Во время беременности повышен риск тяжелого течения гриппа, простуды, респираторных инфекций, и пневмония может стать их осложнением;
- курящих, так как курение ухудшает состояние легких и ослабляет иммунитет.
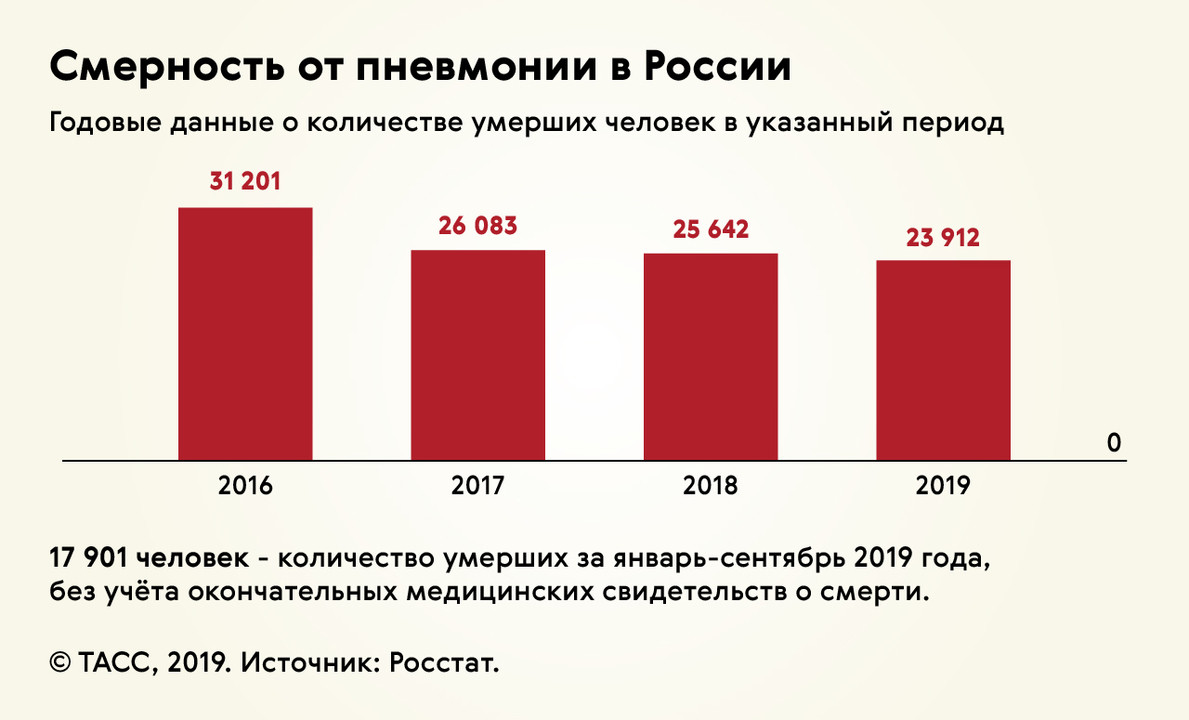
Воспаление легких опасно не только тяжелыми осложнениями, но и смертью.
Около 15% случаев смерти среди детей до 5 лет связаны с пневмонией. До 90% случаев пневмонии у детей вызывают именно вирусы. У взрослых в 2017 году на долю пневмоний приходилось 42% от общего количества смертей из-за болезней органов дыхания.
Количество смертей из-за пневмонии постепенно снижалось, но после появления новой коронавирусной инфекции оно вновь увеличилось (рис. 3).
 Рисунок 3. Данные смертности от пневмонии в России. Источник: Росстат
Рисунок 3. Данные смертности от пневмонии в России. Источник: Росстат
Симптомы
Легкая форма заболевания похожа на простуду или грипп, но продолжается дольше. У вирусной пневмонии следующие признаки:
- кашель с отделением мокроты;
- боль в груди при кашле или дыхании;
- появление одышки даже при небольших нагрузках или в состоянии покоя;
- слабость, усталость;
- при ослабленном иммунитете и в возрасте старше 65 лет возможна пониженная температура;
- снижение аппетита;
- редко — тошнота, рвота или диарея.
Часто симптомы разнятся в зависимости от того, какой именно вирус вызвал пневмонию.
- При аденовирусе пневмония протекает остро, с кашлем, насморком, повышением температуры до 38-39°C, одышкой, влажными хрипами в легких. Высокая температура может сохраняться до 10-15 суток.
- При гриппе типичные симптомы ОРВИ дополняются одышкой, кашлем с мокротой, болью в груди при выдохе.
- При парагриппе воспаление легких чаще развивается у маленьких детей. В тяжелых случаях может возникать резкое повышение температуры, судороги, диарея.
У детей вирусная пневмония чаще протекает без тяжелых симптомов, но со снижением аппетита, появлением бледности кожи из-за недостатка кислорода. У пожилых людей болезнь может сопровождаться головокружением, слабостью, спутанностью сознания.
Важно! Вирусная пневмония является главным осложнением COVID-19. Позвоните врачу при первых симптомах этой инфекции.
Когда обращаться к врачу?
Нужно обратиться к терапевту или пульмонологу, если:
- температура тела поднимается выше 38,5°C;
- появилась одышка;
- появился кашель;
- при дыхании есть боль в груди.
Важно! Даже если симптомы выражены слабо, людям из группы риска нужно обязательно проконсультироваться с врачом.
Диагностика
Диагностику выполняет терапевт или пульмонолог. Врачу нужно рассказать об имеющихся симптомах, описать свое состояние. Если есть сопутствующие заболевания, особенности здоровья, о которых должен знать врач, нужно сообщить ему о них. При осмотре врач прослушает грудную клетку с помощью фонендоскопа, чтобы оценить сердцебиение и наличие посторонних звуков при дыхании. Если есть признаки дыхательной недостаточности, врач измерит уровень кислорода в крови с помощью пульсоксиметра. Это — оптический датчик, который надевают на палец. Дополнительно врач может назначить:
- флюорографию, рентгенографию или КТ грудной клетки;
- исследование образцов мокроты (для выявления возбудителя);
- клинический анализ крови для контроля общих показателей здоровья.
«Достаточно ли кислорода поступает в организм, можно узнать даже если под рукой нет пульсоксиметра. Для этого нужно подсчитать частоту дыхания в состоянии покоя: нормой считается от 16 до 18 вдохов в минуту, стоит забеспокоиться, если показатель достиг 20, а обратиться к врачу — в случае частоты дыхания 24 или больше вдохов за 60 секунд.»
Сергей Токарев, д.м.н.
Лечение вирусной пневмонии
Лечение вирусной пневмонии назначает врач после диагностики и с учетом тяжести заболевания. Чаще всего лечение проводится дома и является симптоматическим. Врач порекомендует употреблять больше жидкости, принимать витамины, соблюдать постельный режим. Он назначит лекарственную терапию:
- противовирусные препараты, их подбирают, учитывая, какой именно вирус вызвал пневмонию;
- жаропонижающие лекарственные средства (назначается парацетамол или нестероидные противовоспалительные средства);
- анальгетики при наличии болей;
- амброксол, ацетилцистеин, чтобы облегчить кашель, сделать мокроту более жидкой.
При вирусной пневмонии любые препараты можно принимать только по назначению врача.
Если человек находится в группе риска, даже при легком течении вирусной пневмонии ему могут рекомендовать госпитализацию. При госпитализации кроме лекарственной терапии и более интенсивного ухода может выполняться респираторная поддержка. Она нужна, если развивается полисегментарная одно- или двусторонняя пневмония (воспаление нескольких сегментов одного или обоих легких), при развитии дыхательной недостаточности, если появляется одышка, если дыхание становится затрудненным. Для респираторной поддержки выполняют:
- Кислородотерапию — вдыхание кислорода через специальные носовые канюли или лицевую маску.
- Искусственную вентиляцию легких. Выполняется с помощью аппарата, который принудительно подает воздух в легкие, чтобы обеспечить насыщение крови кислородом и эвакуацию углекислого газа.
- ЭКМО. Используется, если острая дыхательная недостаточность прогрессирует вследствие обширного поражения легочной ткани. Метод обеспечивает прямое насыщение крови кислородом с помощью специального аппарата.
Антибактериальные препараты при вирусной пневмонии назначают только если присоединяется вторичная бактериальная инфекция или появляются гнойные осложнения. Если признаков бактериального воспаления нет, применение антибиотиков нецелесообразно и может быть опасным.
Осложнения
В результате пневмонии могут возникать тяжелые осложнения:
- Бактериемия. Развивается, если бактерии попадают в кровь из легких. Инфекция может поражать другие органы и провоцировать новые болезни.
- Одышка, дыхательная недостаточность, нарушения дыхания, полиорганная недостаточность. Развиваются при тяжелом воспалении легких и требуют кислородной поддержки. Риск этого осложнения увеличивается, если у человека есть хронические болезни органов дыхания.
- Появление плеврального выпота. В этом случае в плевральной полости скапливается слишком много жидкости, и легкие не могут полностью расширяться. Это дополнительно снижает эффективность дыхания.
- Абсцесс. При абсцессе в легких появляется гной. В этом случае для лечения необходима антибактериальная терапия. Также может требоваться удаление гноя с помощью дренажа или хирургического вмешательства.
- Миокардит. Внелегочное осложнение, при котором воспаляются ткани сердца. Из острой формы миокардит может переходить в хроническую. Признаки миокардита — боли в сердце, одышка, возможно учащенное сердцебиение, но это заболевание может протекать и бессимптомно.
Прогноз и профилактика
Для большинства случаев вирусной пневмонии прогноз является благоприятным, и заболевание лечится за 14 дней. В 30-40% случаев течение болезни может быть тяжелым, затяжным (до 3-4 недель) с риском развития хронических болезней органов дыхания. Дыхательная функция легких после пневмонии может быть снижена в результате образования очагов фиброза (рубцов) в местах поражения легочной ткани (рис. 4).
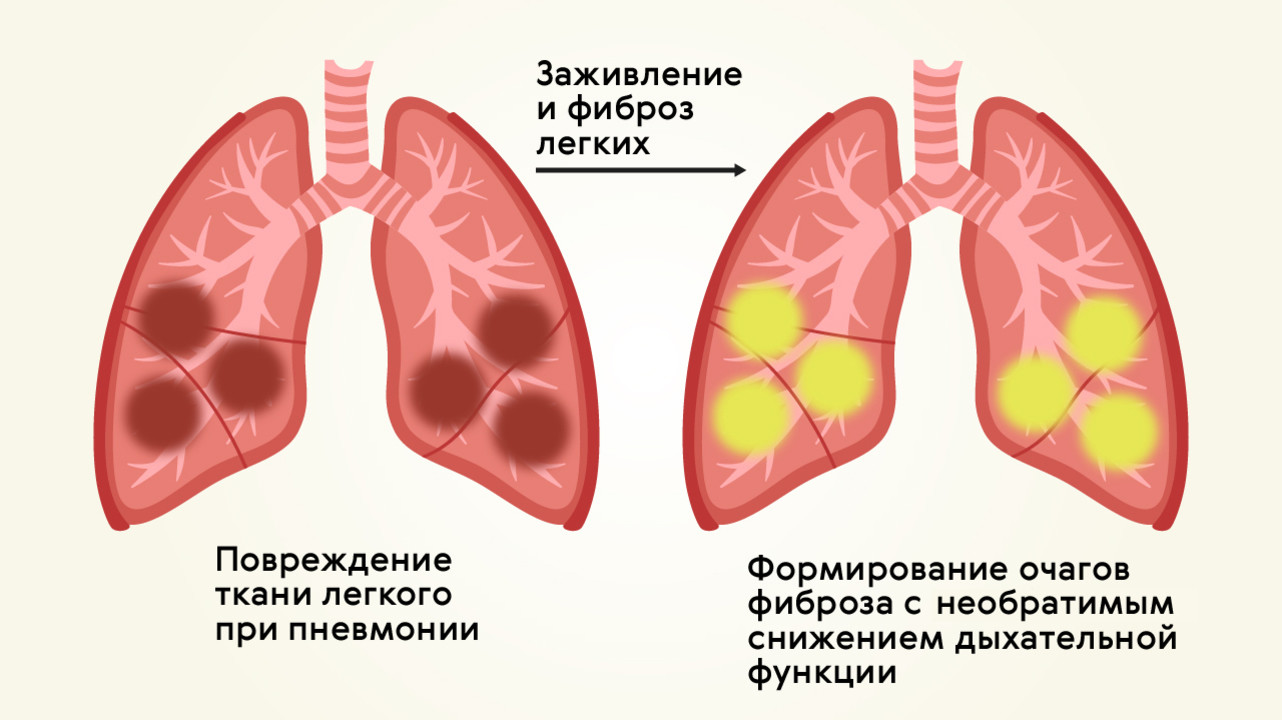 Рисунок 4. Фиброз легких после пневмонии. Источник: МедПортал
Рисунок 4. Фиброз легких после пневмонии. Источник: МедПортал
Снизить риск развития вирусной пневмонии можно несколькими способами (рис. 5).
- Пройти вакцинацию. Есть несколько видов вакцин для профилактики гриппа и других вирусных инфекций. Нужно проконсультироваться с врачом, чтобы составить график прививок. Вакцинация особенно важна для людей из групп риска.
Важно! Во время повышенного риска развития пневмоний (весна, осень) следует подумать о получении вакцин против гриппа, пневмококка, гемофильной инфекции.
- Соблюдать правила гигиены и меры предосторожности. Нужно чаще мыть руки, а в период эпидемий пользоваться средствами индивидуальной защиты (медицинскими масками и перчатками), стараться избегать мест скопления людей. Желательно меньше контактировать с болеющими людьми.
- Отказаться от вредных привычек: не курить и ограничить употребление алкоголя. Это поможет улучшить общее состояние здоровья и снизит нагрузку на иммунитет.
- Контролировать общее состояние здоровья. Важно укреплять иммунитет, правильно питаться, принимать рекомендованные врачом витамины, достаточно спать, быть физически активным.
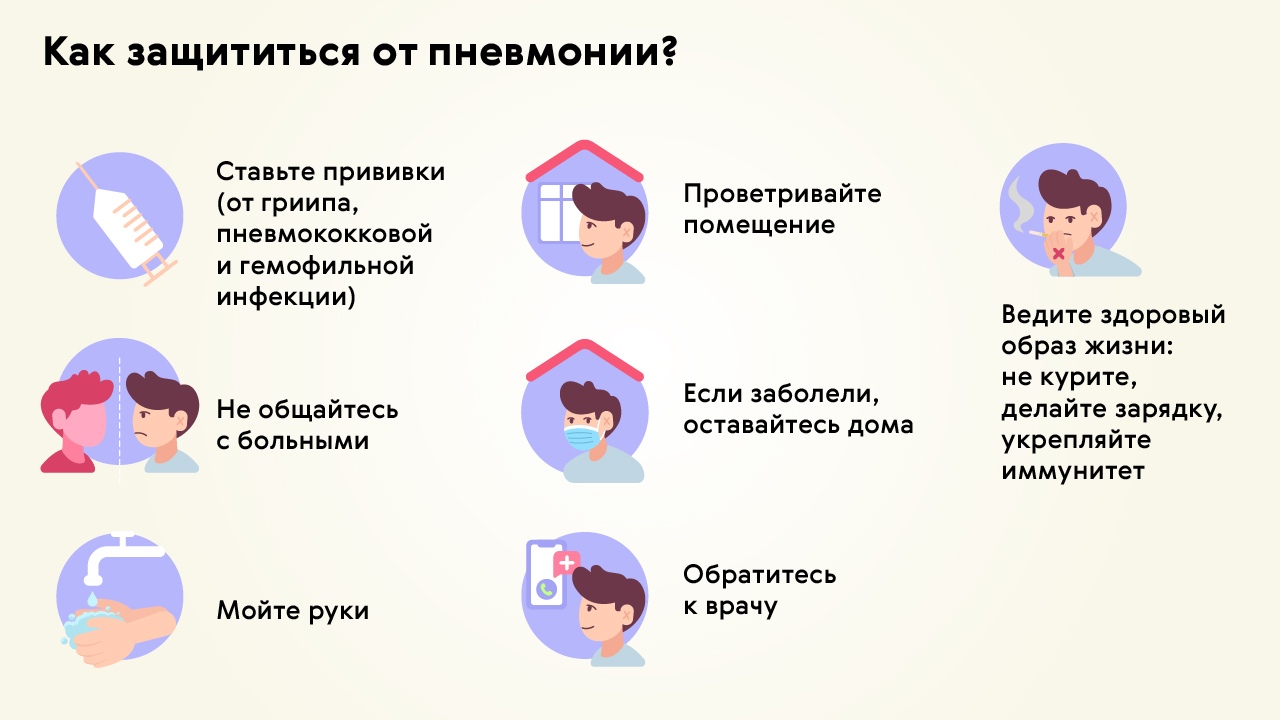 Рисунок 5. Профилактика пневмонии. Источник: МедПортал
Рисунок 5. Профилактика пневмонии. Источник: МедПортал
Заключение
Вирусная пневмония чаще развивается как осложнение ОРВИ. Она может быть опасна для пожилых людей, детей и людей с хроническими заболеваниями. Чтобы снизить риск тяжелых последствий, важно обращаться к врачу за лечением при первых же признаках заболевания, укреплять иммунитет и контролировать состояние своего здоровья.
Источники
- Министерство здравоохранения Российской Федерации. Клинические рекомендации. Внебольничная пневмония у взрослых. -2019.
- Healthline. Viral Pneumonia: Symptoms, Risk Factors, and More.
- WHO. Пневмония.
Источник
