Что такое внутриутробная пневмония у новорожденного
Внутриутробная пневмония у новорожденных встречается достаточно редко. Заболевание очень тяжелое и опасное, однако медицина располагает эффективными методами лечения. И если еще 10 лет назад болезнь заканчивалась смертью младенца, то сейчас медицине подвластно избежать летального исхода.
Причины недуга
Внутриутробная пневмония относится к инфекционным заболеваниям и характеризуется поражением легких у плода или новорожденного. Поскольку развивается недуг еще во время беременности, то считается врожденным. Первые признаки внутриутробной пневмонии у новорожденных проявляются либо сразу же после рождения, либо в течение первых двух суток. При этом пневмония может развиться как самостоятельное заболевание, так и на фоне первичного недуга.
Врачи выделяют целый ряд причин, которые могут спровоцировать развитие внутриутробной пневмонии у новорожденных.
В первую очередь врачи указывают на важный факт: развитие болезни у ребенка провоцируют определенные проблемы со здоровьем его матери. В данном случае речь идет о том, что инфекционные агенты проникают через плацентарный барьер, вследствие чего и происходит инфицирование плода. Существует несколько факторов, которые ослабляют плацентарный барьер:
- Хронические инфекционные заболевания у матери. В частности, речь идет об обострении хронического пиелонефрита, тонзиллита, цистита, о воспалении придатков, проблемах с легкими.
- Остро протекающие болезни. Если во время вынашивания плода женщина заболела гриппом, бактериальной пневмонией или другой острой вирусной инфекцией, это может спровоцировать болезнь у новорожденного. Особенно опасна такая ситуация, если женщина заболела в первом или третьем триместре беременности.
- Слабый иммунитет у женщины. Особенно сильно угнетают иммунитет кортикостероиды и цитостатики, а также регулярная интоксикация вредными веществами, например, в быту или на работе./li>

В группу риска включены и малыши, рожденные от матерей-наркоманок, алкоголичек или ВИЧ-инфицированных.
Но это еще не все причины инфицирования. Далее речь пойдет о путях заражения плода и новорожденного и факторах, которые повышают риск заражения.
Врачи указывают и на другие пути заражения ребенка:
- Гематогенный трансплацентарный. В данном случае малыш может инфицироваться еще до рождения. Обычно в первые 3 дня жизни проявляются первые симптомы болезни. Врачи указывают, что в данном случае причиной служат TORCH-инфекции, например: вирусы герпеса, краснухи, токсоплазмы, цитомегаловирус и др.
- Интранатальный. Данный путь заражения подразумевает, что малыш инфицируется во время родов. Причины такого заражения кроются в наличии в родовых путях матери патогенных микробов. Наиболее опасными для новорожденного являются эндометрит, острый вагинит и цервицит, если они сопровождаются лихорадкой.
Кроме того, врачи указывают и на такие причины заражения плода и младенца:
- грамотрицательная флора, например клебсиелла, эшерихия коли;
- инфекции, передающиеся половым путем, в частности микоплазма, хламидии, уреаплазма.
Но бывают случаи, когда женщина здорова, а малыш рождается больным. Способствовать этому могут такие факторы, как недоношенность, дефекты развития легочной системы, гипоксия, асфиксия, аспирационный синдром, нарушенная сердечно-легочная адаптация.
Симптомы у новорожденных
Признаки внутриутробной пневмонии позволяют выявить недуг на ранних стадиях его развития и своевременно начать лечение.
Итак, по каким признакам врач может заподозрить заболевание:
- кожа имеет синюшный оттенок;
- одышка;
- дыхание со свистом;
- нарушение ритма сердца;
- отсутствие реакции на внешние раздражители;
- вялость;
- отечность рук и ног;
- сыпь;
- увеличенная печень;
- температура 37-38°С у доношенных детей, у недоношенных – 34°С.
Со стороны легочной системы отмечается следующая симптоматика:
- двустороннее воспаление легких;
- гипоксия, которая носит выраженный характер;
- нарушение процесса микроциркуляции;
- апноэ приступообразного характера;
- выделения пенистого характера;
- рвота;
- нежелание брать грудь матери.
На фоне всех этих дисфункций наблюдается и сбой работы центральной нервной системы, а также полиорганная недостаточность, то есть нарушение работы всех органов и систем организма.
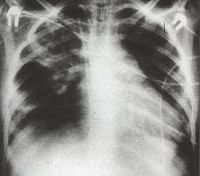
Для подтверждения диагноза необходимо сдать анализ крови, ведь ее состав при пневмонии тоже меняется. Не менее важно сделать и рентгенологический снимок легких. Последний метод позволяет поставить окончательный и наиболее достоверный диагноз.
Лечение и последствия
Как только неонатолог заподозрил у новорожденного внутриутробную пневмонию, он переводит малыша в отделение новорожденных, где помещает в специальный бокс (кювез). В кювезе поддерживается необходимая температура и подается увлаженный кислород.
При данном заболевании не обойтись и без антибактериальной терапии. Поскольку определение, к какому антибиотику окажется чувствителен вирус, занимает довольно много времени, которого при пневмонии новорожденных нет, врач назначает комбинацию нескольких антибиотиков. Делается это из расчета, что какой-то препарат окажется эффективным.
Кроме того, назначаются:
- Иммуноглобулины. Они корректируют иммунодефицит у недоношенных малышей.
- Симптоматическое лечение. Врач назначает муколитики, противовоспалительные препараты и антигистамины.
Если же, несмотря на терапию, состояние малыша ухудшается, его помещают в отделение реанимации новорожденных, где могут перевести на искусственную вентиляцию легких.
Даже если вовремя начать лечение, эта болезнь накладывает свой отпечаток на здоровье ребенка. Среди наиболее распространенных последствий пневмонии врачи отмечают:
- расстройство дыхательной системы;
- нарушение работы кроветворной системы;
- сердечная недостаточность;
- нарушение водно-солевого обмена;
- алектазы, то есть спайки в легких;
- нарушение зрения, слуха.
Родители должны помнить, что перенесшего пневмонию ребенка нужно обязательно показать офтальмологу в возрасте 4 лет и отоларингологу (для проверки слуха) в возрасте 6 лет.
Источник
Внутриутробная пневмония – воспаление легочной ткани, возникшее антенатально, сопровождающееся развитием клинических проявлений в первые 72 часа жизни ребенка. Проявляется выраженной дыхательной недостаточностью, явлениями респираторного дистресс-синдрома, интоксикацией, неврологическими нарушениями вследствие отека мозга и др. Внутриутробная пневмония диагностируется рентгенологически, лабораторные исследования позволяют выявить конкретного возбудителя инфекции. Показана этиотропная терапия (антибиотики, противовирусные препараты и др.), кислородотерапия, коррекция симптомов полиорганной недостаточности.
Общие сведения
Внутриутробная пневмония – одна из наиболее часто встречающихся патологий в структуре внутриутробных инфекций. Примерно 30% всех внутриутробных пневмоний протекает в виде локализованных форм, в остальных случаях воспаление легких у новорожденных возникает в рамках генерализованной внутриутробной инфекции. В настоящее время внутриутробные пневмонии продолжают представлять опасность. Средний показатель заболеваемости – около 2 случаев на 1000 новорожденных, также на долю заболевания приходится до 80-90% младенческой смертности. Отдельный акцент делается на внутриутробной пневмонии, вызванной условно-патогенной флорой. Во-первых, оппортунистическим микроорганизмам, как правило, не уделяется должного внимания. Во-вторых, именно они часто остаются резистентными к терапии.
Внутриутробная пневмония остается актуальной проблемой современной педиатрии. Даже будучи успешно вылеченной, болезнь наносит серьезный удар по детскому иммунитету. Впоследствии любая простуда легко может осложняться пневмонией. Если диагностика была запоздалой, высок риск развития осложнений, опасных для жизни (плеврит, сепсис и др.). Часто у детей, перенесших внутриутробную пневмонию, развивается спаечный процесс в плевре, что ведет к хронической дыхательной недостаточности с неизбежной инвалидностью.

Внутриутробная пневмония
Причины внутриутробной пневмонии
Внутриутробная пневмония одинаково часто вызывается бактериями и вирусами, реже – бактериально-вирусными ассоциациями и грибами. Бактерии, наиболее часто являющиеся причинами инфекции, – стрептококк, стафилококк, энтерококк, кишечная палочка, микоплазма и др. Вирусная внутриутробная пневмония развивается, как правило, при участии вирусов TORCH-группы, вирусов гриппа и др. Грибковая этиология связана с грибами рода Candida. Особую роль играют ИППП, которые также могут быть причиной заболевания. Встречается также врожденная сифилитическая пневмония.
Помимо причин заболевания, существует множество факторов риска, способствующих развитию внутриутробной пневмонии. Отдельно выделяют факторы риска со стороны матери и со стороны плода. К акушерско-гинекологическим патологиям, повышающим вероятность развития заболевания, относятся аборты и выкидыши в анамнезе женщины, патологии родов, гестозы и хронические заболевания малого таза, в том числе вследствие широкого применения внутриматочных контрацептивов. К факторам риска со стороны плода относится недоношенность и низкая масса ребенка при рождении, воспалительные процессы в плаценте и фетоплацентарная недостаточность.
Существует два пути заражения плода – восходящий и гематогенный. Первый из них подразумевает наличие у матери инфекции внутренних половых органов, чаще бактериальной природы. Гематогенный путь инфицирования – это трансплацентарное проникновение возбудителя через пупочную вену в кровь плода, характерное в большей степени для внутриутробной пневмонии вирусной этиологии. Независимо от ворот инфекции, микроорганизм попадает в кровь плода и уже оттуда достигает легочной ткани. Поскольку в утробе матери ребенок не дышит воздухом, инфекционный агент остается в тканях бессимптомно до момента родов. С первых вдохом кровоснабжение в легких резко возрастает. Именно этот момент является пусковым, и внутриутробная пневмония начинает проявляться клинически.
Классификация внутриутробных пневмоний
Этиологически выделяют бактериальную, вирусную и грибковую внутриутробную пневмонию, иногда встречаются бактериально-вирусные инфекции. По степени тяжести заболевание делится на легкую, средней тяжести и тяжелую формы. В зависимости от момента заражения внутриутробная пневмония бывает врожденной и интранатальной, когда инфицирование происходит в момент прохождения плода по родовым путям. Течение заболевания может быть острым и затяжным, с осложнениями и без. Различают легочные осложнения в виде пневмоторакса, ателектаза, абсцедирования легкого, а также внелегочные осложнения, основными из которых являются менингит, поражение оболочек сердца и сепсис. Отдельно выделяют 3 степени дыхательной недостаточности.
Симптомы внутриутробной пневмонии
Ведущий симптом в клинике заболевания – выраженная дыхательная недостаточность, требующая кислородной поддержки новорожденного (кислородная маска, ИВЛ). Развивается с первых часов жизни. Визуально внутриутробная пневмония проявляется вялостью ребенка вследствие интоксикации, разлитым цианозом, «мраморными» кожными покровами. Заметно западение грудины, при физикальном осмотре педиатр диагностирует тахикардию, ослабленное дыхание и хрипы в легких. Характерны приступы апноэ. Уровень гипертермии зависит от степени тяжести, у недоношенных детей может наблюдаться пониженная температура тела.
Часто развиваются осложнения со стороны легких, такие как пневмоторакс, ателектаз легкого, респираторный дистресс-синдром, абсцессы легкого, сепсис. Внутриутробная пневмония редко встречается как локализованное заболевание. В связи с этим всегда имеются другие, внелегочные симптомы внутриутробных инфекций: со стороны нервной, сердечно-сосудистой, пищеварительной системы, органов слуха и зрения. У недоношенных детей заболевание протекает тяжелее, вероятность осложнений всегда выше.
Неврологическая симптоматика представлена запрокидыванием головы назад, повышением или снижением мышечного тонуса. Среди осложнений – менингит, который особенно часто встречается при микоплазменной внутриутробной пневмонии. Неврологические расстройства связаны в первую очередь с отеком мозговых оболочек, причиной которого является дыхательная недостаточность. Примерно у половины заболевших детей диагностируются гастроинтестинальные нарушения, в частности, срывания и позывы на рвоту, метеоризм, парез кишечника. Таким образом, при внутриутробной пневмонии речь часто идет о полиорганной недостаточности, основные причины которой – генерализация инфекции и общее нарушение кровообращения.
Диагностика внутриутробной пневмонии
Дыхательная недостаточность легко выявляется при физикальном осмотре ребенка. На рентгенограмме легких заметно усиление легочного рисунка, перибронхиальные изменения, многочисленные очаги инфильтрации легочной ткани. Изменения на рентгенограмме сохраняются до месяца с момента начала острой фазы внутриутробной пневмонии. В тяжелых случаях инфекции возможно отсутствие признаков заболевания по данным рентгенографии легких в течение первых трех дней.
Лабораторная диагностика внутриутробной пневмонии включает общий и биохимический анализ крови, мазок из зева на флору, микробиологическое исследование трахеобронхиального аспирата, анализ отделяемого из полости носа. Анализ крови позволяет выявить признаки воспалительного процесса, анемию разной степени, гипербилирубинемию и др. Обязательно проводятся серологические исследования (ИФА-диагностика) для обнаружения различных классов антител к конкретным возбудителям. В отношении диагностики вирусной этиологии внутриутробной пневмонии эффективен метод ПЦР. Необходимо выявление первичного очага инфекции у матери.
Лечение внутриутробной пневмонии
Лечение проводится в отделении интенсивной терапии или реанимации новорожденных. В зависимости от выраженности дыхательной недостаточности используются различные методы кислородной поддержки: кислородная маска, ИВЛ. Этиотропная терапия внутриутробной пневмонии – антибиотики, противовирусные, противогрибковые препараты – может назначаться эмпирически, либо подбираться исходя из других признаков, патогномоничных для конкретных внутриутробных инфекций (краснуха, токсоплазмоз, хламидиоз и др.). Список антибиотиков ограничен возрастом, противопоказано применение препаратов аминогликозидного ряда.
Недоношенным детям обязательно назначение сурфактантов, способствующих развитию легочной ткани и расправлению спавшихся альвеол. Санация трахеобронхиального дерева проводится практически всем детям, частота регулируется тяжестью состояния. Проводятся дегидратационные мероприятия, детоксикация солевыми растворами, коррекция ацидоза, анемии, нарушений свертываемости крови, симптоматическая терапия. Переливание эритроцитарной массы осуществляется по показаниям. По окончании острой фазы внутриутробной пневмонии показана физиотерапия.
Прогноз и профилактика внутриутробной пневмонии
Прогноз внутриутробной пневмонии определяется конкретной нозологией и тяжестью состояния. Заболевание было и остается одной из основных причин детской смертности. Более благоприятное течение отмечается при внутриутробной пневмонии стафилококковой этиологии (кроме золотистого стафилококка) и вирусного генеза. Частота летального исхода выше в случае инфицирования энтерококками, кишечной палочкой, микоплазмой, золотистым стафилококком; особенно опасны бактериально-вирусные ассоциации. Также уровень смертности повышается в случае развития осложнений, в частности, сепсиса.
Первичная профилактика внутриутробной пневмонии сводится к определению возможных факторов риска заболевания у беременной женщины. Это обеспечит высокую настороженность и готовность медицинского персонала к реанимационным мероприятиям непосредственно в родовом зале. Также необходима своевременная диагностика внутриутробных инфекций, поскольку клиника многих из них включает поражение легких в виде внутриутробной пневмонии. Всем детям, перенесшим заболевание в период новорожденности, проводится профилактика повторной пневмонии: витаминотерапия, массаж, гимнастика и др.
Источник
Согласно статистике, внутриутробные инфекции встречаются примерно в 0.06% случаев, при этом на долю внутриутробной пневмонии приходится около 1/3 от всего числа патологий, развивающихся еще до появления малыша на свет.
Внутриутробная пневмония является весьма опасным заболеванием, которое в 90% случаев приводит к гибели ребенка в первые часы после его рождения.
Поэтому необходимо уделить должное внимание своевременному выявлению патологии, так как запоздалая диагностика и лечение может привести к весьма плачевному прогнозу.
Что это такое?
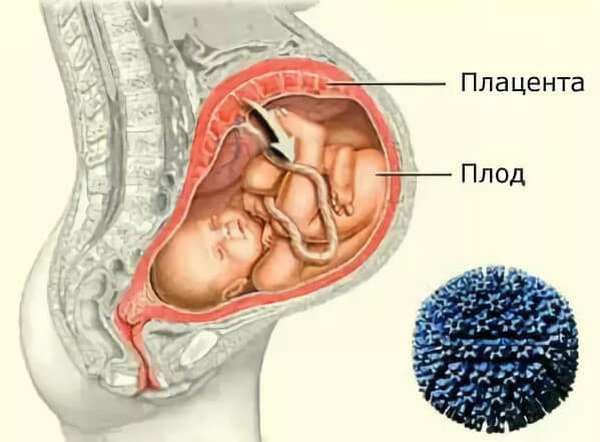
Внутриутробная пневмония представляет собой заболевание, вызванное различного рода инфекциями, которые проникают к плоду через плаценту. Также такое заболевание называют врожденной пневмонией.
К развитию недуга приводит контакт плода с различной микрофлорой, которая находится в организме беременной женщины. Причем, в некоторых случаях возбудители заболевания являются для матери условно-патогенными, то есть такими, которые находятся в организме человека постоянно, даже если он здоров. Однако, многочисленные неблагоприятные факторы приводят к резкому росту числа этих микроорганизмов, в результате чего происходит инфицирование плода и развитие пневмонии или другого заболевания.
Внутриутробная пневмония это заболевание, при котором происходит воспаление тканей легких (при локализованной форме), либо очаг воспаления распространяется и на другие внутренние органы ребенка (при генерализованной форме инфекции). Заболевание сопровождается весьма опасными симптомами, которые развиваются довольно стремительно – в первые 3 дня жизни ребенка клиническая картина пневмонии проявляется уже в полной мере.
Причины и факторы риска
Многие будущие мамы, особенно на ранних сроках беременности, не придают должного значения таким заболеваниям как ОРВИ, грипп, другим болезням, не вызывающим значительного ухудшения самочувствия, и, соответственно, не принимают никаких мер по лечению.
Будьте внимательны! Это может привести к весьма опасным последствиям для ребенка, который еще не появился на свет, в частности, к развитию внутриутробной пневмонии плода.
Существует множество причин, способных спровоцировать внутриутробную пневмонию. К их числу относят:
- Заболевания внутренних органов беременной женщины (эндометрит, вагинит, пиелонефрит и другие).
- Патологии инфекционного характера, которые перенесла женщина в период вынашивания ребенка, в особенности данные заболевания опасны на ранних сроках беременности (ОРВИ, герпетическая инфекция, бронхит, пневмония).
- Снижение естественных защитных сил организма беременной.
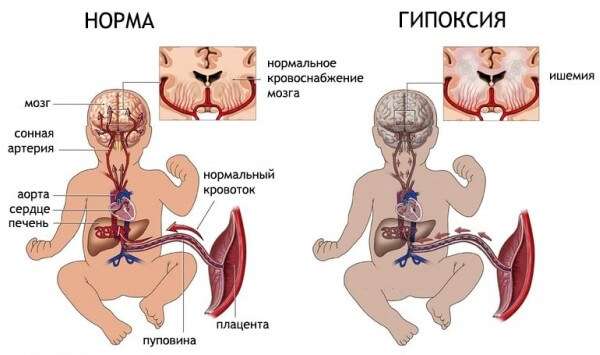
- Осложненные роды, сопровождающиеся кислородным голоданием и развитием асфиксии плода.
- Употребление гормональных лекарственных препаратов в период беременности.
- Заболевания женщины, сопровождающиеся значительным повышением температуры тела.
- Внутренние кровоизлияния, возникающие в организме будущей мамы.
- Стойкая интоксикация организма (сильное пищевое, а также отравление химическими или радиоактивными веществами).
- Аспирация околоплодных вод через рот или носовые ходы ребенка в момент прохождения его по родовым путям.
- Врожденные аномалии развития легких у плода, а также генетически обусловленное изменение легочной ткани.
- Нарушение процесса родовой деятельности, когда воды уже излились, а схватки отсутствуют.
- Осложненное течение беременности, сопровождающееся угрозой выкидыша. Данное состояние нередко провоцирует развитие гипоксии плода, которая способствует внутриутробной пневмонии.
Наиболее распространенной причиной развития пневмонии является бактериальная или вирусная инфекция, при этом микроорганизм – возбудитель должен обладать способностью преодолевать естественный защитный барьер (плаценту). К числу таких инфекций относят хламидию, вирусы герпеса, гриппы, энтеровирус, кишечную и туберкулезную палочку, листерию, стрептококк, пневмококк, стафилококк и многие другие.
Симптомы и проявления
К числу характерных симптомов недуга относят:
- сухость и побледнение кожи, появление геморрагической сыпи,
- отечность рук и ног,
- изменение температуры тела (если ребенок рожден в положенный срок, возникает гипертермия, а у недоношенных детей температура понижается),
- затруднение дыхания, сопровождающееся хрипами, одышкой,
- частые срыгивания после кормления, переходящие в рвоту,
- сердечная недостаточность,
- низкая масса тела при рождении.
Будьте внимательны! Указанные симптомы развиваются постепенно, первые признаки проявляются уже сразу после рождения, остальные возникают спустя 2-3 суток.
Диагностика
Для постановки диагноза врач изучает данные о течении беременности, наличии факторов риска при вынашивании ребенка, проводит осмотр и оценку состояния новорожденного.
Также используются дополнительные диагностические методы исследования, такие как:
- Рентгенография грудной клетки.
- Исследование крови на биохимические компоненты и кислотный состав.
- Бактериологические посевы для выявления возбудителя недуга.
Лечение
При выборе схемы лечения врач учитывает следующие факторы:
- наличие сопутствующих отклонений и патологий,
- степень тяжести пневмонии,
- развитие основных рефлексов (сосательный, глотательный) у малыша,
- общее развитие новорожденного.
Прежде всего больного ребенка помещают в специальный кувез (инкубатор), в котором устанавливают подходящую температуру воздуха и уровень влажности. Также важно, как можно скорее наладить грудное вскармливание, так как материнское молоко – наиболее подходящая пища для новорожденного. Если такой возможности нет, питательные компоненты вводят внутривенно, в дополнение к искусственным смесям (смеси ребенок получает естественным либо парентеральным способом – все зависит от общего состояния и развития новорожденного).
Медикаментозное лечение
Ребенку назначают прием лекарственных препаратов следующих групп:
- Антибактериальные средства. Изначально малышу назначают антибиотики широкого спектра действия, а когда будут готовы результаты бактериологического исследования, антибактериальная терапия может быть скорректирована. То есть назначаются те препараты, которые наиболее эффективно борются с конкретным возбудителем. Это важно, ведь не все патогенные микроорганизмы одинаково восприимчивы к тем или иным антибиотикам.
- Иммуномодуляторы. Так как внутриутробная пневмония вызывает стойкое снижение иммунитета новорожденного (особенно, если речь идет о недоношенных детях), необходимо внутривенное введение препаратов, способствующих укреплению иммунитета. Иммунная терапия начинается спустя сутки после появления малыша на свет, препарат вводится каждый день, либо 1 раз в 2 дня. Обратите внимание! Новорожденному ребенку показано не более 5 инъекций.
- Симптоматические препараты. В зависимости от имеющихся симптомов недуга, ребенку назначают прием муколитиков (средства для нормализации отхождения мокроты), гепатопротекторов (если увеличена печень и нарушена ее работа), жаропонижающих (при наличии гипертермии), противорвотных средств, мочегонных средств (при задержке жидкости в организме), физраствор (для устранения обезвоживания).
Последствия врожденной пневмонии
При несвоевременном выявлении и лечении врожденной пневмонии у новорожденных последствия для организма ребенка могут быть самыми негативными. К числу опасных осложнений можно отнести:
- Нарушение кровообращения, сердечной недостаточности.
- Чрезмерную активность головного мозга, сопровождающуюся нарушением его работы.
- Стойкую интоксикацию организма.
- Нарушение свертываемости крови.
- Развитие легочной недостаточности.
- Нарушение процессов мочеиспускания, что приводит к обезвоживанию организма, либо напротив – к повышенному содержанию жидкости, а также к изменению электролитного баланса.
- В отдельных случаях развивается тяжелое нарушение работы (недостаточность) многих органов, что нередко приводит к летальному исходу.
Полезное видео
Предлагаем вам посмотреть видео о детских пневмониях, в том числе врожденных:
Заключение: как предотвратить развитие недуга?
Задуматься о профилактике внутриутробной (врожденной) пневмонии необходимо еще на этапе планирования беременности. В частности, будущая мама еще до зачатия ребенка должна пройти детальное обследование организма, выявить все имеющиеся хронические заболевания и вылечить их.
В процессе вынашивания малыша беременная женщина должна тщательно заботиться о своем здоровье, оберегать себя от инфекционных и вирусных заболеваний, а если инфицирование все же произошло, ей необходимо обратиться к врачу, который назначит лечение, подходящее для беременной. Также важно вовремя посещать консультации гинеколога, соблюдать все его предписания. Это позволит снизить риск осложнений в период беременности и родов.
Загрузка…
Источник
