Что такое синусит и отит
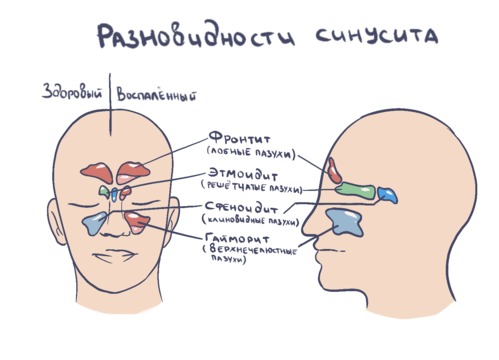
Чем отличается от гайморита?
Гайморит – один из видов синусита, при котором воспаление затрагивает гайморову (верхнечелюстную) пазуху. Это происходит из-за вирусного или бактериального поражения. От других видов синусита гайморит отличается расположением очага воспаления: он находится в верхнечелюстной пазухе. Это частично влияет на симптомы. К типичной для любых синуситов заложенности, отечности носа, насморку, слабости добавляется боль и чувство распирания и давления в области переносицы. При наклоне головы вперед эти ощущения усиливаются.
Виды синусита
Синуситы разделяют по нескольким признакам: по типу распространения, по расположению очага воспаления и по длительности. В последнем случае выделяют острый и хронический синусит.
 Рисунок 1. Пазухи носа. По наличию воспаления в каждой из пар можно определить вид синусита по локализации. Источник: СС0 Public Domain
Рисунок 1. Пазухи носа. По наличию воспаления в каждой из пар можно определить вид синусита по локализации. Источник: СС0 Public Domain
В зависимости от пазухи
Воспаление может развиваться в различных придаточных пазухах. По этому критерию выделяют пять типов болезни.
Гайморит
Это воспаление верхнечелюстной пазухи. Пути проникновения инфекции (вирусной, бактериальной, реже грибковой) – не только кровоток или полость носа. Причиной гайморита могут быть кариес, пульпит, периостит и другие воспалительные заболевания зубов верхней челюсти, особенно клыков – они находятся непосредственно под дном гайморовой пазухи, а корни этих зубов могут располагаться в ее полости.
Важно! Основной признак гайморита – головная боль, которая усиливается при наклоне головы вперед. Боль носит распирающий характер, распространяется от переносицы, может отдавать в зубы, лоб, височную область. Возможно появление светобоязни, слезотечения.
Фронтит
Затрагивает лобную пазуху. В норме ее слизистая оболочка выделяет небольшое количество слизи, которая стекает в средний носовой ход через лобно-носовой канал (соустье). Из-за инфекции, при разрастаниях полипов или если искривлена носовая перегородка, слизь скапливается в полости синуса, развивается воспаление. При этом боль появляется в области лба и глазниц. Обоняние ухудшается, возможны кашель и боль в горле. При тяжелом течении иногда ухудшается зрение, отекают веки и слизистые, может возникать боль при движении глаз.
Этмоидит
Воспаление при этмоидите локализовано в полости решетчатой пазухи (решетчатого лабиринта). Она расположена выше гайморовой рядом с глазницами. Из-за этого этмоидит опасен тяжелыми осложнениями.
Проявляется он болью в области переносицы. Из-за него может ухудшаться зрение, отекать и краснеть кожа вокруг глаз.
Сфеноидит
Встречается сравнительно редко, затрагивает клиновидную пазуху. Она соседствует с гипофизом, внутренними сонными артериями, нервами отвечающими за движение глаз. Из-за такого расположения сфеноидит опасен тяжелыми осложнениями. Часто воспаление здесь становится хроническим. Проявляется оно постоянной ноющей болью в затылке, которая не проходит даже после приема анальгетиков. В глубине носа или носоглотке ощущается постоянный дискомфорт. Возможно ухудшение зрения или диплопия (периодическое двоение в глазах).
По месту распространения
Воспаление может распространяться разными способами. По тому, как это происходит, выделяют:
- односторонний или двусторонний синусит — слизистая воспаляется в одной или в двух симметричных пазухах соответственно;
- моносинусит и полисинусит – поражение только одной или двух и более пазух соответственно;
- риносинусит – вместе со слизистой пазухи воспаляется и слизистая носа;
- гемисинусит – затрагивает несколько синусов с одной стороны;
- пансинусит – тяжелая форма, при которой воспаление затрагивает все придаточные пазухи.
По длительности
Синусит, который поддается лечению и проходит, вне зависимости от того, где он возник, называют острым. Если, несмотря на лечение, синусит длится более 12 недель, его считают хроническим. В этом случае могут возникнуть дополнительные симптомы, например, ухудшение обоняния или лицевая боль. Хронический синусит делят на два типа.
Без полипов
Встречается наиболее часто, может быть вызван вирусной инфекцией, загрязненным воздухом или аллергической реакцией.
С полипами
При этой форме хронического синусита в полости носа и пазух образуются воспалительные новообразования – полипы.
 Рисунок 2. Возможное расположение полипов в носу. Источник: https://www.mayoclinic.org/
Рисунок 2. Возможное расположение полипов в носу. Источник: https://www.mayoclinic.org/
Важно! Людям с хроническим синуситом требуется лечение на протяжении всей жизни. В основном оно направлено на улучшение симптомов – в зависимости от тяжести и наличия сопутствующих заболеваний врач назначит индивидуальное лечение.
Типология
Переход от одной стадии заболевания к другой происходит по мере развития воспалительного процесса. Всего выделяют три этапа заболевания.
Отечно-катаральный
Слизистые оболочки уже воспалены, и начинается обильное отделение слизи. Слизистые в пазухах отекают, из-за чего ощущается заложенность носа, распирание изнутри и дискомфорт. Отечно-катаральным синуситом часто осложняется недолеченный насморк. При правильном лечении такой синусит быстро проходит (достаточно медикаментозной терапии).
Гнойный
Более запущенная стадия, при которой секрет слизистых оболочек, содержащийся в пазухах, инфицируется бактериями или вирусами, развивается гнойное воспаление. Заболевание быстро прогрессирует, воспалительный процесс может распространиться на костную ткань. При его обострении появляются боль и общее недомогание, поднимается температура.
Смешанный
Из-за воспаления происходит отделение всего сразу – и слизи, и гнойного экссудата. Течение тяжелое, сопровождается болью, слабостью, подъемом температуры.
Симптомы
Для синусита характерны следующие симптомы:
- заложенность носа (чаще с обеих сторон) почти не проходит, сопровождается насморком. Выделения могут быть слизистыми (прозрачными) либо содержащими гной (зеленые, желтые). При сильной заложенности носа и затруднении оттока выделений насморка может не быть;
- боль. В начале очаг болевых ощущений соответствует локализации воспалившейся пазухи и может находиться в области лба, затылка, переносицы. Постепенно боль распространяется, превращаясь в полноценную головную боль;
- недомогание. Проявляется слабостью, повышенной утомляемостью, снижением аппетита, ухудшением сна. При остром течении, если инфекция продолжает распространяться, поднимается температура;
- другие симптомы. При некоторых формах болит горло, беспокоит частое чихание, кашель.
Тяжесть заболевания | Легкая | Средняя | Тяжелая |
Симптомы | Головные боли, лихорадка, но осложнений нет. Характерна умеренная заложенность носа, насморк, и кашель. | Выраженная заложенность носа и кашель. Возможен дискомфорт в проекции пораженной пазухи, появление симптомов отита, повышение температуры до 38°. | Сильный насморк и заложенность носа (мешают сну и дневной активности), боль в проекции пораженной пазухи, головные боли. Температура тела выше 38°. |
У детей младшего возраста симптомы обычно напоминают простудные — боль в горле, легкая лихорадка, заложенность носа и насморк.
Если у ребенка через 5-7 дней после появления симптомов простуды повышается температура, это может быть сигналом наличия синусита или другой инфекции. На этом этапе лучше всего обратиться к врачу.
У детей старшего возраста и подростков наиболее распространены эти симптомы:
- кашель который не улучшается после первых 7 дней простуды
- лихорадка
- неприятный запах изо рта
- зубная боль, или боль в ухе
Иногда у подростков наблюдаются расстройства желудка, тошнота, головные боли и боль за глазами.
Диагностика
Для установки диагноза врач проанализирует информацию о предыдущих инфекциях и сопутствующих заболеваниях пациента. Это нужно для того, чтобы подтвердить или исключить осложнения вирусной или бактериальной инфекции, обострение аллергии, а также последствия травм и стоматологических заболеваний.
Во время осмотра проводят пальпацию, простукивают пораженные слизистые, измеряют температуру тела, оценивают клинические симптомы синусита, выполняют рино-, ото- и фарингоскопию.
При подозрении на осложнения синусита, врач может назначить рентгенологическое обследование (в том числе КТ), МРТ.
Лечение
Синусит легче и эффективнее всего лечится на ранней стадии. Терапия ведется в нескольких направлениях:
- если причина заболевания – бактериальная инфекция, поможет прием антибактериальных препаратов;
- вывод жидкости, скопившейся в полости. Для этого под обезболиванием выполняют пункцию пазухи или ЯМИК-катетеризацию;
- прием антигистаминных препаратов, если причина синусита аллергическая;
- симптоматическое лечение. Используют препараты местного действия, регулирующие выделение слизи, с антисептическим и сосудосуживающим эффектом, стероидные спреи и капли для носа. Они уменьшают заложенность носа и выраженность отека, снижают интенсивность выделений, способствуют восстановлению аэрации пазухи и профилактике воспаления;
- хирургическое лечение. Применяется при тяжелом течении болезни, при ее частых рецидивах. Операции проводятся под местным обезболиванием или наркозом и предполагают санацию полости пораженной пазухи с последующей установкой дренажа.
Чтобы облегчить заложенность носа, можно его промыть раствором солёной воды. Вот инструкция:
- Вскипятить пол-литра воды и остудить его до комнатной температуры;
- В воде смешать 1 ч.л. соли и 1 ч.л. пищевой соды;
- Помыть руки с мылом;
- Над раковиной — налить в ладонь немного воды;
- Вдохнуть немного воды, сначала одной ноздрей, затем другой;
- Повторять до тех пор, пока не появится ощущение свободы и комфорта в носу.
- Весь раствор вдыхать не обязательно, но каждый день нужно делать новый.
Возможные осложнения
Без лечения на фоне синусита могут развиваться следующие осложнения:
- конъюнктивит – воспаляется слизистая глазного яблока;
- менингит – воспаление оболочек головного и/или спинного мозга;
- отит – острое воспаление среднего уха;
- ангина, тонзиллит, острый бронхит, пневмония, воспаление легких;
- неврит зрительного нерва (приводит к нарушениям зрения);
- тромбообразование;
- абсцесс, сепсис.
Осложнения синусита тяжело протекают, требуют сложного лечения, некоторые из них угрожают жизни пациента.
Профилактика
- ведение здорового образа жизни – отказ от курения, чтобы не раздражать дымом слизистую;
- снижение аллергического фона: исключают контакты с аллергенами или принимают антигистаминные препараты при риске обострения аллергии;
- правильное лечение инфекций и стоматологических заболеваний, способных спровоцировать синусит;
- устранение факторов, провоцирующих заболевание (наличие полипов, искривление носовой перегородки или другие нарушения строения околоносовых пазух).
Эти меры помогают избегать острого синусита или обострения хронического воспаления в придаточных пазухах. Если симптомы воспаления все же появляются, важно как можно быстрее обратиться к отоларингологу и пройти лечение.
Заключение
Синусит, воспалительное заболевание околоносовых пазух бактериальной, вирусной или грибковой природы – это одна из самых частых причин обращения к врачу общей практики или к оториноларингологу. Если заболевание длится менее 12 недель, его считают острым, дольше – хроническим. Если 4 раза в год или чаще пациент переносит острый синусит, это тоже свидетельствует о хроническом воспалении пазух, которое периодически обостряется. Чем раньше начато лечение, тем оно эффективнее. Поэтому при подозрении на синусит обращайтесь за помощью к врачу.
Источники
- MSD Manuals — Синусит
- Минздрав России — Острый синусит. Клинические рекомендации
- АЛГОМ — Хронический (рецидивирующий) синусит
- Национальная служба здравоохранения Великобритании — Sinusitis
Источник
Синусит – это воспаление слизистой оболочки околоносовых пазух, которое вызывается вирусами, бактериями, грибами или провоцируется аллергическими процессами. К симптомам синусита относятся заложенность носа, гнойное отделяемое из полости носа, давящая боль на лице в области проекции околоносовых пазух, часто появляется слабость, головные боли и/или высокая температура. Лечение предполагаемого острого вирусного ринита включает паровые ингаляции и применение местных или системных вазоконстрикторов. При подозрении на бактериальную инфекцию необходимо начать антибактериальную терапию, например, амоксициллин клавуланат или доксициклин, курс лечения 5–7 дней для острого синусита и около 6 недель для хронического. Для облегчения симптомов и улучшения оттока патологического содержимого из пазух применяют деконгестанты, топические кортикостероиды, теплые компрессы и увлажнение воздуха. При рецидивирующем синусите может понадобиться хирургическое вмешательство, чтобы создать адекватный дренаж пазухи.
Синусит может быть классифицирован, как острый (при полном выздоровлении менее, чем за 30 дней); подострый (полное выздоровление наступает через 30–90 дней); рецидивирующий (4 и более эпизодов за год, каждый из которых вылечивается менее чем за 30 дней, с периодом полной ремиссии минимум 10 дней); и хронический (длительность более 90 дней).
Острый синусит у иммунокомпромитированных пациентов, как правило, всегда бывает вирусной этиологии (например, риновирус, Influenza, parainfluenza). У некоторых пациентов присоединяется вторичная бактериальная инфекция: стрептококки, пневмококки, Haemophilus influenzae, Moraxella catarrhalis, или стафилококки. Часто причиной воспаления становится апикальный абсцесс зубов верхей челюсти, когда воспаление переходит на окружающие мягкие ткани. Госпитальные инфекции в большинстве случаев являются бактериальными, как правило, основными возбудителями выступают Staphylococcus aureus, Klebsiella pneumoniae, Pseudomonas aeruginosa, Proteus mirabilis, и Enterobacter. У иммунокомпрометированных пациентов может встречаться инвазивный грибковый синусит ({blank} Инвазивный синусит у иммунокомпрометированных больных).
В основе патогенеза хронического синусита лежит множество факторов, совокупность которых и приводит к развитию хронического воспалительного процесса. К факторам, предрасполагающим к развитию хронического синусита, также относятся хроническое аллергическое воспаление, структурные аномалии (например, полипы), раздражающие факторы окружающей среды (загрязнение воздуха, табачный дым), дисфункция мукоциллиарного транспорта и другие инфекционнонные процессы. Возбудителями чаще всего являются бактерии (возможно как часть биопленки на поверхности слизистой), но могут быть и грибковые инфекции. Может участвовать множество бактерий, включая грамотрицательные бактерии и анаэробные микроорганизмы ротоглотки; полимикробная инфекция является распространенным явлением. В некоторых случаях причиной верхнечелюстного синусита может стать одонтогенный процесс. Грибковая инфекция (Aspergillus, Sporothrix, Pseudallescheria) может иметь хроническое течение и чаще поражает пациентов в пожилом возрасте и иммунокомпрометированных больных.
Аллергический грибковый синусит является разновидностью хронического синусита и характеризуется назально обструкцией, вязким отделяемым из носа и часто сопровождается полипозом. Этот процесс является аллергическим ответом на грибковое поражение, чаще всего Aspergillus, и не вызывется инвазивной инфекцией.
Инвазивный грибковый синусит – агрессивная, иногда приводящая к летальному исходу, инфекция у пациентов с ослабленным иммунитетом, как правило, вызванная грибками вида Aspergillus или Mucor.
Чаще всего факторами риска развития синусита являются факторы, препятствующие нормальной вентиляции пазухи и блокирующие естественное соустье (аллергический ринит, полипы носа, назогастральные или назотрахеальные трубки), а также иммунокомпрометирующие состояния (диабет, ВИЧ). К другим факторам относятся длительное нахождение в отделение интенсивной терапии, сильные ожоги, муковисцидоз и дискинезия цилиарного эпителия.
При инфекции верхних дыхательных путей отечная слизистая оболочка блокирует соустье околоносовой пазухи, после чего кислород, находящийся внутри пазухи, всасывается в кровеносные сосуды слизистой, выстилающей пазуху. В результате этого процесса в пазухе возникает отрицательное давление, что может вызывать боль (вакуумный синусит). Под воздействием отрицательного давления в пазуху из слизистой оболочки поступает транссудат, который со временем заполняет пазуху; транссудат служит благоприятной средой для бактерий, которые попадают в пазуху через соустье или через распространяющийся целлюлит или тромбофлебит в собственной пластинке слизистой оболочки. Это приводит к массивной миграции лейкоцитов, которые оказывают противовоспалительный ответ, что сопровождается нарастанием давления в заблокированной пазухе и вызывает значительную боль. Слизистая оболочка становится гиперемированной и отечной.
Основные осложнения синуситов связаны с распространением бактериального процесса, что может вызвать воспаление орбитальной или периорбитальной клетчатки, тромбоз кавернозного синуса, эпидуральный абсцесс или абсцесс мозга.
Клинические проявления
Острый и хронический синуситы имеют схожую симптоматику, включая гнойное отделяемое из носа, давящие боли на лице в области проекции околоносовых пазух, заложенность носа, гипосмию, неприятный запах изо рта и продуктивный кашель (особенно в ночное время). Боль чаще выражена при остром синусите. Кожа и мягкие ткани в области проекции воспаленной пазухи могут быть отечными, гиперемированными, болезненными при пальпации.
При воспалении верхнечелюстных пазух возникает боль в области верхней челюсти, зубная боль и головная боль, локализованная в передних отделах.
Воспаление лобной пазухи сопровождается болевыми ощущениями в области лба и головной болью.
При этмоидальном синусите (воспаление решетчатой пазухи) возникает боль за глазами и между ними, часто отмечаются головная боль, которую пациенты описывают как “раскалывающую”, периорбитальная флегмона и слезотечение.
Сфеноидальный синусит вызывает боль с менее четкой локализацией с иррадиацией в лобную и затылочную области.
Может отмечаться недомогание. Лихорадка и озноб свидетельствуют о распространении инфекции за пределы пазух.
Слизистая оболочка носа при риноскопии гиперемирована и отечна; отмечается гнойное отделяемое желтого или зеленого цвета. В среднем носовом ходе и медиально от средней носовой раковины может визуализироваться слизистое или слизистогнойное отделяемое, куда открываются соустья верхнечелюстной, лобной, клиновидной пазух и клеток решетчатого лабиринта.
Начало и осложнение синуситов может сопровождаться отеком и гиперемией периорбитальных мягких тканей, проптозом, офтальмоплегией, может появляться спутанность сознания и выраженная головная боль.
Клиническая оценка
Иногда КТ
Для диагностики синусита выполняется клинический осмотр. Лучевая диагностика при остром синусите не требуется, а при подозрении на осложнение выполняется КТ. При хронических синуситах КТ выполняется чаще, а в некоторых случаях может понадобиться рентгенограмма верхушек зубов, чтобы исключить периапикальный абсцесс.
Микробиологический посев выполняется довольно редко, поскольку для получения материала необходимо выполнить пункцию или эндоскопическое вскрытие пазухи; а посев отделяемого из носа не является информативным. Посев выполняется только в случаях, когда эмпирическая терапия оказывается неэффективной, у иммунокомпрометированных больных и в случаях внутрибольничной инфекции.
У детей синусит зачастую сложно отличить от инфекции верхних дыхательных путей. Бактериальный синусит подозревают при длительности гнойного ринита более 10 дней, сопровождающегося слабостью и кашлем. Лихорадка отмечается редко. Может появляться боль и дискомфорт на лице в области проекции околоносовых пазух. Риноскопия дает возможность визуализировать гнойное отделяемое в носовых ходах и позволяет исключить наличие инородного тела.
Диагноз синусита у детей ставится на основании клинического осмотра. КТ, как правило, стараются не использовать, чтобы избежать излишнего облучения, но его необходимо проводить при наличии внутричерепных осложнений или осложнений со стороны орбиты (например, отечность околоорбитальной области, нарушение зрения, диплопия или офтальмоплегия), признаков хронического синусита при отсутствии эффекта от терапии, при подозрении на рак носоглотки (например, при односторонней обструкции полости носа, при болях, при носовых кровотечениях, при отечности в области лица или, в частности, нарушении зрения, вызывающем тревогу). Периорбитальный отек у ребенка требует немедленного обследования на предмет флегмоны глазницы и, возможно, требует хирургического вмешательства для предотвращения нарушения зрения и развития внутричерепной инфекции.
Местное лечение для улучшения оттока (например топические деконгестанты)
Иногда антибиотики (амоксициллин клавуланат, доксициклин)
При остром синусите основной задачей лечения является улучшения оттока содержимого пазухи и контроль за инфекцией. Можно использовать ингаляции паром; компрессы с мокрыми горячими полотенцами на область пораженных пазух; теплое питье помогает стимулировать вазоконстрикцию и улучшает дренаж.
Также эффективно применение топических сосудосуживающих препаратов, таких как фенилэфрин в виде спрея 0,25% каждые 3 часа, или оксиметазолин каждые 8–12 часов, но длительность использования этих препаратов не должна превышать 5 дней или по схеме: 3 дня использовать – 3 дня перерыв до наступления выздоровления. Применение системных сосудосуживающих препаратов, таких как псевдоэфедрин по 30 мг перорально (для взрослых) каждые 4–6 часов менее эффективно и следует избегать у маленьких детей.
Применение назального душа с использованием салина может в некоторой степени облегчить симптоматику, но его применение не всегда комфортно и удобно для пациентов, а также требуется обучить пациентов правильному использованию ирригатора; таким образом, ирригационная терапия может быть более эффективной при рецидивирующих синуситах, поскольку такие пациенты, как правило, умеют использовать ирригатор и легко переносят эту процедуру.
Назальные кортикостероиды также эффективны в лечении синуситов, однако требуется не менее 10 дней для наступления эффекта.
Слудует отметить, что большинство синуситов имеет вирусную этиологию, и выздоровление наступает спонтанно, ранее всем пациентам назначались антибактериальные препараты, поскольку было недостаточно опыта в дифференцировке бактериального и вирусного синуситов. Однако широкое использование антибиотиков привело к развитию большого числа резистентных микроорганизмов, что требует более селективного назначения антибиотиков. Общество инфекционных болезней Америки рекомендует использовать следующие параметры для назначения антибиотиков:
Длительность симптомов легкой и средней степени тяжести ≥ 10 дней
Выраженная симптоматика (например температура ≥ 39° C, выраженная боль) ≥ 3–4 дня
Ухудшающаяся симптоматика после кратковременного улучшения после типичной инфекции верхних дыхательных путей («двойное течение заболевания»)
Поскольку многие причинозначимые микроорганизмы вырабатывают резистентность к ранее использованным препаратам, препаратом первой линии терапии является амоксициллин/клавуланат в дозе 875 мг перорально каждые 12 часов (25 мг/кг, перорально, каждые 12 часов для детей). Пациентам с антибактериальной резистентностью назначаются более высокие дозы препаратов по 2 г перорально каждые 12 часов (детям по 45 мг/кг каждые 12 часов). Резистентность также могут иметь и дети в возрасте до 2 лет, и взрослые старше 65 лет, которые получали антибиотики месяц назад, были госпитализированы последние 5 дней и иммунокомпрометированные пациенты.
У взрослых пациентов с аллергией на пенициллиновый ряд можно применять доксициклин или ингаляционные фторхинолоны (например, левофлоксацин, моксифлоксацин). Детям с аллергией на пенициллиновые антибиотики можно назначать левофлоксацин или клиндамицин или оральные цефалоспорины III поколения (цефиксим или цефподоксим).
Если через 3–5 дней после начала лечения отмечается положительная динамика, лечение рекомендуется продолжить. У взрослых без факторов риска резистентности можно проводить курс лечения длительностью 5–7 дней; остальным следует назначать лечение на 7–10 дней. У детей курс лечения составляет 10–14 дней. Если через 3–5 дней после начала лечения не отмечается положительной динамики, следует сменить препарат. Учитывая бактериальную резистентность, такие препараты, как макролиды, триметоприм/сульфаметоксазол и монотерапия цефалоспоринами, на сегодняшний день не применяются. Неотложная операция необходима при потере зрения или высокой вероятности неминуемой потери зрения.
Алгоритм назначения антибактериальных препаратов при острых синуситах
По материалам Chow AW, Benninger MS, Brook I, et al: IDSA clinical practice guideline for acute bacterial rhinosinusitis in children and adults. Clinical Infectious Diseases 54 (8):1041–5 (2012). |
При обоострении хронического синусита у детей и взрослых используются одни и те же антибиотики, но курс лечения составляет 4–6 недель. Лечение и подбор препаратов основывается на состоянии пациента и результатах микробиологического исследования содержимого пазухи.
При неэффективности консервативного лечения может потребоваться хирургическое вмешательство (гайморотомия, этмоидотомия или сфенотомия) для улучшения вентилляции пазухи и улучшения оттока слизисто-гнойного отделяемого, удаления эпителиальных масс и гипертрофированной слизистой оболочки. Такие вмешательства обычно проводятся интраназально с использованием эндоскопа. При хронических фронтитах по показаниям возможно использовать метод остеопластики или эндоскопическое вскрытие пазухи. Во время хирургических операций все чаще применяются компьютеризированные вмешательства для выявления расположения патологического очага и предотвращения повреждения смежных структур (например, глаза и головного мозга). Назальная обструкция, которая способствует плохому дренажу, также может потребовать хирургического вмешательства.
Большинство острых синуситов у пациентов с иммунодефицитными состояниями имеют вирусную этиологию.
Иммунокомпрометированные пациенты имеют высокий риск агрессивной бактериальной или грибковой инфекции.
Диагноз ставится на основании данных клинического осмотра; КТ и бактериальный посев (используется материал, полученный при эндоскопическом вскрытии или пункции пазухи) выполняются в основном при хронических и рецидивирующих синуситах или в атипичных случаях.
В некоторых случаях антибиотики назначаются не сразу, в зависимости от эффективности симптоматического лечени, продолжительность которого зависит от состояния пациента и выраженности симптоматики.
Антибиотиком первой линии является амоксициллин/клавуланат, в качестве альтернативы используются доксициклин или фторхинолоны.
Orlandi RR, Kingdom TT, Hwang PH, et al: International consensus ement on allergy and rhinology: Rhinosinusitis. Int Forum Allergy Rhinol 6(Suppl 1):S22–209, 2016. doi: 10.1002/alr.21695.
У иммунокомпрометированных больных с диабетом, нейтропенией или ВИЧ-инфекцией могут развиваться агрессивные распространенные грибковые или бактериальные синуситы, иногда приводящие к летальному исходу.
Мукормикоз (зигомикоз, также иногда его называют фикомикоз) – это грибковое поражение, вызываемое грибами отряда Mucorales, в том числе видами Mucor, Absidia, и Rhizopus. Такие грибковые заболевания могут развиваться у больных с неконтролируемым диабетом. При этом в полости носа отмечается черная омертвевшая ткань, а также появляются неврологические симптомы, вызванные ретроградным тромбофлебитом системы сонной артерии.
Диагноз ставится при выявлении мицелия в неваскуляризованной ткани при гистолопатологическом исследовании. Целесообразной является неотложная биопсия тканей носовой полости для гистологического и бактериологического исследования.
Лечение заключается в контроле основного заболевания (например, устранение кетоацидоза при диабете), хирургическом удалении некротических тканей и в/в введении амфотерицина Б.
Вызываются такими микроорганизмами, как виды Aspergillus и Candida и могут поражать околоносовые пазухи у пациентов с иммунодефицитными состояниями на фоне терапии цитотоксическими препаратами при лейкозе, лимфомах, множественных миеломах и ВИЧ-инфекции. Аспергиллез и кандидоз могут манифестировать в виде полипозной ткани в полости носа, а также в виде гипертрофированной слизистой; необходимо проводить гистологию ткани.
Для лечения этих инфекций, часто приводящих к летальному исходу, применяется тактика активного хирургического вмешательства на придаточных пазухах носа и внутривенно применения амфотерицина В. Если мукоромикоз исключается, вместо амфотерицина может применяться вориконазол, с эхинокандином (например, каспофунгин, микафунгин, анидулафунгин) или без него.
Источник
