Что такое пролежни показать фото

Содержание
Опрелости и пролежни: в чем разница
Как распознать, на какой стадии повреждения кожи
Причины появления
Лечение пролежней на разных стадиях
Опрелости: как лечить в зависимости от степени
Опрелости и пролежни
У тяжелобольных людей, особенно лежачих, со временем изменяется состояние кожного покрова, уменьшается уровень выработки коллагена и жиров, что приводит к повышению чувствительности, истончению и сухости. При этом кожа легко травмируется и долго заживает, а отсутствие должного ухода и воздушных ванн провоцирует появление раздражения и присоединение инфекций. Чаще всего в этих условиях у пациента и появляются опрелости и пролежни. Качественный уход за пациентами снижает вероятность развития кожных осложнений на 70%.
Опрелости отличаются от пролежней основными симптомами проявлений, механизмом развития и преимущественной локализацией:
- пролежни: изменение цвета кожи с чёткими границами, припухлость, мокнущие раны с быстрым поражением подлежащих тканей (при отсутствии своевременных мер по уходу и лечению); образуются в результате постоянного сдавливания мягких тканей и чаще всего локализуются на пятках, коленях, локтях, копчике, ягодицах и т.д. (локализация зависит от преимущественного положения пациента);
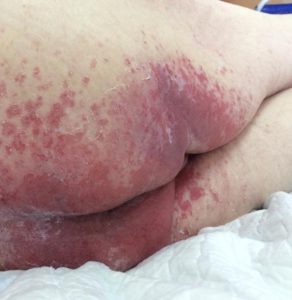
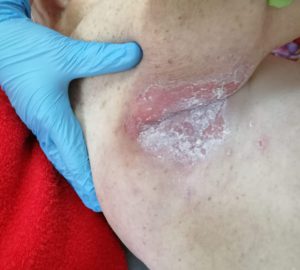
- опрелости: зудящее раздражение, жжение, болезненные ощущения, изменение цвета кожных покровов с размытыми границами, неприятный запах; чаще всего образуются в местах постоянного трения кожи, повышенной влажности и отсутствия воздухообмена: на шее, в подмышечных впадинах, под грудью (у женщин), в складках живота, в паховых складках, между пальцами.
Как распознать, на какой стадии повреждение кожи
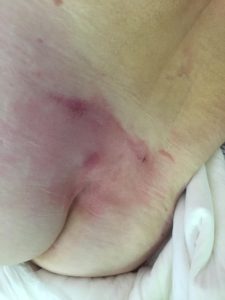
Опрелости – воспалительный процесс, образующийся в результате постоянного контакта кожного покрова с сальным секретом, отсутствия гигиены, повышенной влажности и трения кожного покрова. В случае инфицирования и отсутствия ухода опрелости становятся хроническим заболеванием.
Опрелости в ягодичной области. Фото: ЦПП |
Опрелости в подмышечной впадине. Фото: ЦПП |
Выделяют 3 степени развития опрелостей:
1 степень – начальная: покраснение и зуд без видимых повреждений кожного покрова.
2 степень – поражения средней тяжести: кожные покровы повреждены (язвы), что сопровождается зудом и жжением.
3 степень – тяжелые поражения: глубокие незаживающие трещины, неприятный запах и увеличение площади поражения в сочетании с жжением и болевыми ощущениями.
Пролежни – это участки ишемии и некроза тканей, возникающие в результате сдавливания, сдвига или смещения их между скелетом человека и поверхностью постели.
Выделяют 4 стадии развития пролежней:
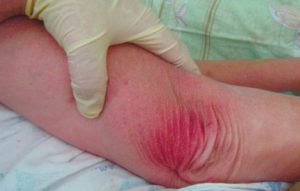
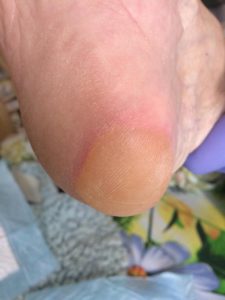
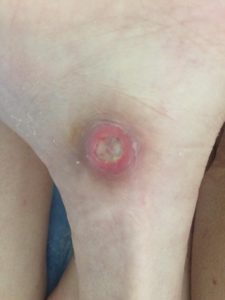
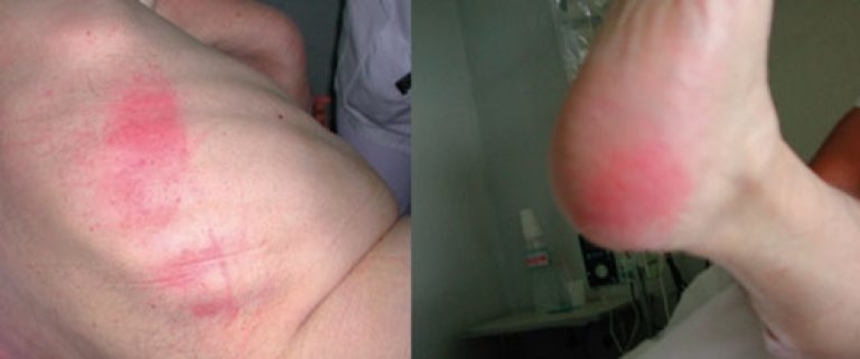
1 стадия – бледнеющее покраснение: бледный участок кожи или устойчивая гиперемия, не проходящая после прекращения давления; кожные покровы не повреждены; давление пальцем в центре зоны покраснения вызывает побледнение кожи, – это явление доказывает, что микрокровообращение не нарушено.
Пролежень 1 стадии на спине. Фото: ЦПП |
Пролежень 1 стадии. Фото: Центр ЕЦДО |
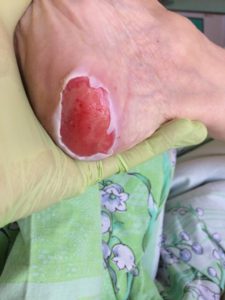
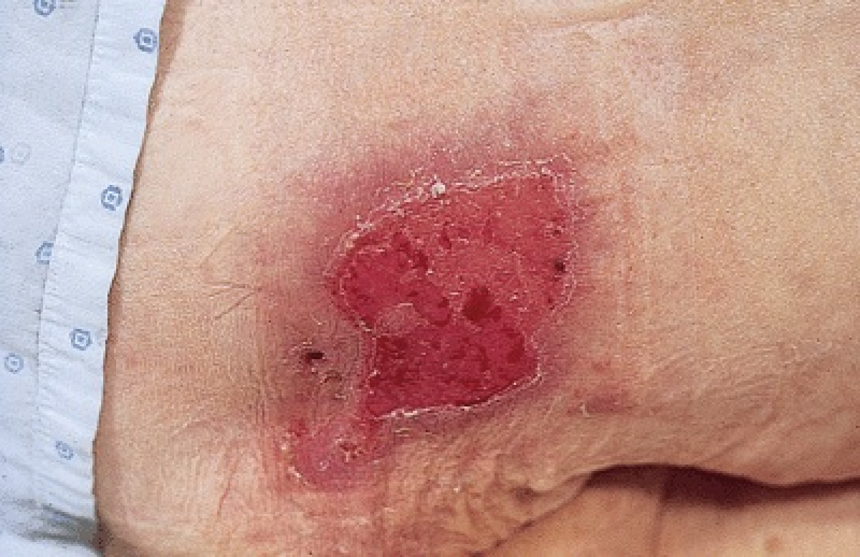
2 стадия – небледнеющее покраснение: цвет кожи – синюшно-красный, с чёткими краями; поверхностное нарушение целостности кожных покровов (потёртости, пузыри или плоский кратер) с распространением на подкожную клетчатку; обычно сопровождается болью.
Пролежень 2 стадии. Фото: ЦПП |
Пролежень 2 стадии. Фото: ЦПП |
3 стадия – повреждение кожи до мышечного слоя или с проникновением в мышцы: края раны хорошо отграничены, окружены отеком и покраснением; дно раны может быть заполнено жёлтым некрозом или красной грануляцией; могут быть жидкие выделения и болевые ощущения.
Пролежень 2 стадии. Фото: ЦПП |
Пролежень 3 стадии. Фото: ЦПП |
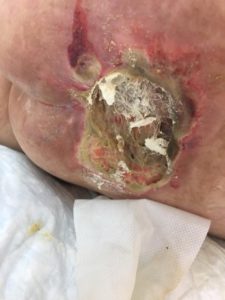
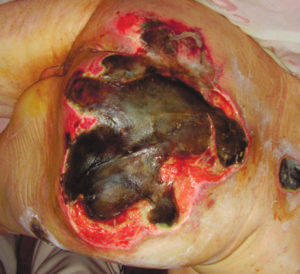
4 стадия – повреждение всех мягких тканей, видны сухожилия и кости: образуется много ям, которые могут соединяться; дно раны часто заполняется чёрным некрозом и черно-коричневыми массами распадающихся тканей.
Пролежень 4 стадии. Фото: ЦПП |
Пролежень последней стадии, некроз тканей. Фото: Центр ЕЦДО |
Причины появления
Опрелости и пролежни – первый признак того, что нужно внимательнее следить за больным, что уход за ним недостаточный.
Основные причины появления опрелостей:
Внутренние:
- избыточная масса тела;
- повышенное потоотделение, недержание мочи;
- нарушение кровообращения;
- аллергические реакции;
- изменение уровня сахара в крови, нарушение обменных процессов в организме.
Внешние:
- недостаточный уход;
Видео: Перемещение больного в постелиКак правильно подтянуть человека в постели и переместить его с одного края кровати на другой
- неблагоприятные условия окружающей среды: жаркая погода, плохо вентилируемая комната, где находится пациент;
- неудобная и тесная одежда, неправильно подобранное постельное и одноразовое белье.
Среди основных причин и факторов риска развития пролежней есть как обратимые (состояния и условия, которые поддаются коррекции), так и необратимые.
Обратимые:
- Внутренние: истощение/ожирение, ограничение подвижности, анемия, обезвоживание, сердечная недостаточность, гипотензия, недержание мочи и кала, боль.
- Внешние: плохой уход, неправильно подобранные средства и методы ухода, нарушение правил расположения больного в кровати или на кресле, несоблюдение техники перемещения, недостаток белка и аскорбиновой кислоты в питании (снижение или отсутствие аппетита), приём лекарственных препаратов (цитостатики, НПВС, гормоны), изменение микроклимата кожи (перегрев, переохлаждение, избыточное увлажнение, сухость).
Необратимые:
- Внутренние: старческий возраст, терминальное состояние, неврологические нарушения (чувствительные, двигательные), изменение сознания (спутанность или выключение сознания).
- Внешние: предшествующее обширное хирургическое вмешательство продолжительностью более 2 часов, травмы.
Кстати, мы подготовили не один, а целую серию видеороликов о лечении и профилактике пролежней. Они короткие (от 7 до 20 минут) и наглядные. Чтобы посмотреть, переходите по ссылке.
Лечение пролежней на разных стадиях
Цель лечения пролежней – восстановление нормальных кожных покровов в области пролежня.
На 1 стадии важна профилактика прогрессирования процесса с использованием противопролежневых систем. Особое внимание нужно уделить уходу за пациентом, использовать защитные плёночные дышащие повязки (по типу “второй кожи”). Возможен лёгкий массаж здоровой ткани вокруг зоны покраснения – поглаживание по часовой стрелке, допустимо с активирующими средствами (это средства, улучшающие микроциркуляцию крови в тканях, что ведет к улучшению обменных процессов в тканях, а следовательно, и к улучшению их состояния и повышению устойчивости к воздействию негативных факторов; к таким средствам относятся специальные крема и гели с камфорой или гуараной, но ни в коем случае не камфорный спирт и ему подобные средства).
На 2 стадии проводится профилактика инфицирования раны: ее промывают стерильным физиологическим раствором комнатной температуры, накладывают прозрачные полупроницаемые плёнки, гидроколлоидные и пенистые повязки. Также важно предупреждение распространения процесса – для этого пациенту обеспечивается качественный уход, и используются противопролежневые системы.
На 3 стадии нужно очищать рану от экссудата и некротических масс (иссечение некротических тканей проводят хирургическим путем или растворяют некроз с помощью специальных гелевых повязок, промывают раны физ. раствором, при вторичной инфекции и наличии гнойных выделений – антибактериальными средствами (метронидазолом). Нужно обеспечить абсорбцию отделяемого и защитить от высыхания и инфицирования (используются атравматичные бактерицидные и абсорбирующие повязки: на основе пчелиного воска с бактерицидными свойствами, гидрогелевые, на основе альгината кальция – что может служить и кровеостанавливающим средством). После необходима стимуляция процесса заживления (для чистых ран) и в дальнейшем – качественный уход и использование противопролежневых систем.
На 4 стадии применимы мероприятия 3-й стадии в сочетании (при необходимости) с профилактикой и остановкой кровотечения (для чего применяются атравматичные повязки, местно – раствор этамзилата и аминокапроновой кислоты, альгинат кальция).
Существует большое количество современных повязок, все они делятся на два типа:
- Система последовательного воздействия на рану получила название TIME (от англ. time – время), так как экономит время и материальные средства. Она основана на применении повязок для лечения во влажной среде. Гидроактивные повязки воздействуют на раневую ткань на молекулярном уровне, предотвращая развитие хронического воспаления в ране, связанного с высокой протеазной активностью тканей и низкой активностью факторов роста, что характерно для пролежней 3 и 4 стадии. Использование повязок, длительно создающих и поддерживающих сбалансированную влажную раневую среду, способствует ускорению образования грануляционной ткани;
- Повязки на основе САПа (суперабсорбирующиго полимера) очищают хроническую рану в 2,5 раза быстрее по сравнению с увлажняющим (гидроактивным) гелем. Внутри повязки может содержаться антисептик, инактивирующий всю патогенную флору. При этом сухая рана увлажняется, при наличии же избытка жидкого отделяемого оно поглощается одной и той же гидрофильной губчатой повязкой, защищенной гидроактивным гелевым контактным слоем. Баланс жидкости отлажен настолько, что такие повязки могут применяться как на этапе грануляции, так и эпителизации, до её завершения.
Опрелости: как лечить в зависимости от степени
Основой лечения опрелостей, как и лечения пролежней, является качественный уход.
1 степень: необходимо регулярно очищать кожу пациента, обеспечивая ей возможность “дышать”. Также целесообразно заменить постельное и нательное белье на бесшовные изделия из мягких и натуральных тканей, пересмотреть рацион питания и температуру пищи (еда должна быть тёплой, не горячей) для уменьшения потоотделения; орошать поражённые участки настоем коры дуба, ромашки, шалфея или череды; после орошения дать коже хорошо высохнуть и припудрить детской присыпкой или картофельным крахмалом или нанести средства с цинком или аргинином тонким слоем до полного впитывания.
2 степень: при сохраняющихся мерах по уходу необходимо использовать мягкие нетравмирующие антисептические растворы (хлоргексидин, риванол и т. д.) и средства для восстановления эпидермиса (декспантенол, бепантен); для снятия зуда, уменьшения воспаления и подсушивания кожи используются антигистаминные средства, а также мази или пасты (Лассара, Теймурова, Деситин).
3 степень: мероприятия должны быть направлены на предотвращение развития инфекционного процесса, снятие болезненных ощущений и уменьшение воспаления. Подход в лечении аналогичен 3-й стадии лечения пролежней.
Опрелости и пролежни на начальном этапе развития легко поддаются лечению, и при надлежащем уходе состояние кожного покрова восстанавливается полностью.
Надо помнить, что главным фактором предотвращения появления пролежней и опрелостей, а также основой их лечения, служит своевременный и тщательный уход за тяжелобольным человеком.
Материал подготовлен с использованием гранта Президента Российской Федерации, предоставленного Фондом президентских грантов.
Благодарим за подготовку статьи специалистов АНО «Самарский хоспис» Парфенову Татьяну Анатольевну и Осетрову Ольгу Васильевну.
В статье использованы иллюстрации, в том числе, из методических пособий Учебного Центра ЕЦДО.
Источник
Что такое пролежни
Пролежень – это омертвение (некроз) мягких тканей из-за их длительного давления, приводящего к нарушению кровоснабжения и нервной трофики.
Пролежни – одно из самых частых осложнений у людей, прикованных к постели.
Основная причина пролежней – недостаточный и неквалифицированный уход за лежачим пациентом. Формированию пролежней способствует ослабление организма, избыточный вес, недостаточный вес, недержание мочи и кала, пр.
Пролежни чаще всего образуются на ягодице, крестце, копчике, лопатках, локтях, пятках, коленях.
В зависимости от глубины поражения мягких тканей выделяют 4 стадии пролежней.
При 1 стадии пролежней страдает поверхностный слой кожи.
При 2 стадии пролежней поражается кожа с вовлечением подкожно-жировой клетчатки.
При 3 стадии пролежней формируется рана на всю глубину кожи и подкожно-жировой клетчатки – до мышцы.
При 4 стадии пролежней некроз затрагивает и мышцу; формируется очень глубокая рана – до сухожилия и кости.
Пролежни диагностирует и лечит хирург. Диагноз ставят на основании наружного осмотра.
Лечение пролежней 1 и 2 стадии консервативное – применяют препараты для улучшения тонуса и защиты кожи; средства, улучшающие микроциркуляцию; антибактериальные препараты, пр.
Лечение пролежней 3 и 4 стадии, как правило, хирургическое – проводят удаление омертвевших тканей, после чего рану лечат некролитическими, дегидратирующими, заживляющими, антибактериальными препаратами в зависимости от локализации пролежней и глубины поражения тканей.
Без лечения или при неправильном несвоевременном лечении пролежни осложняются флегмоной, гнойным артритом, бурситом, остеомиелитом, эрозивным кровотечением, сепсисом, раком кожи, пр.
Профилактика пролежней сводится к тщательному уходу за лежачим пациентом, использованию специального противопролежневого матраса, надувного круга, регулярному массажу мягких тканей, сбалансированному питанию, пр.
Причины пролежней
Как отмечали выше, пролежни развиваются вследствие нарушения кровообращения и нервной трофики при длительном давлении на мягкие ткани. Важно знать, что при квалифицированном уходе за пациентом пролежней удается избежать в ⅔ случаев.
Вот патологические факторы, способствующие формированию пролежней:
- вынужденное длительное пребывание в горизонтальном положении: состояние после инсульта, инфаркта, тяжелых хирургических вмешательств, перелома; пребывание на искусственной вентиляции легких, поздние стадии деменции, болезни Альцгеймера, рассеянный склероз, тяжелая энцефалопатия, пр.;
- избыточный вес; дистрофия, кахексия;
- недержание мочи и кала;
- сухая кожа;
- анемия;
- болезни, сопровождающиеся нарушением кровообращения: сахарный диабет, атеросклероз, облитерирующий эндартериит, васкулит, тромбоз, пр.;
- длительная лихорадка;
- несбалансированное обедненное белком питание;
- ослабленный организм.
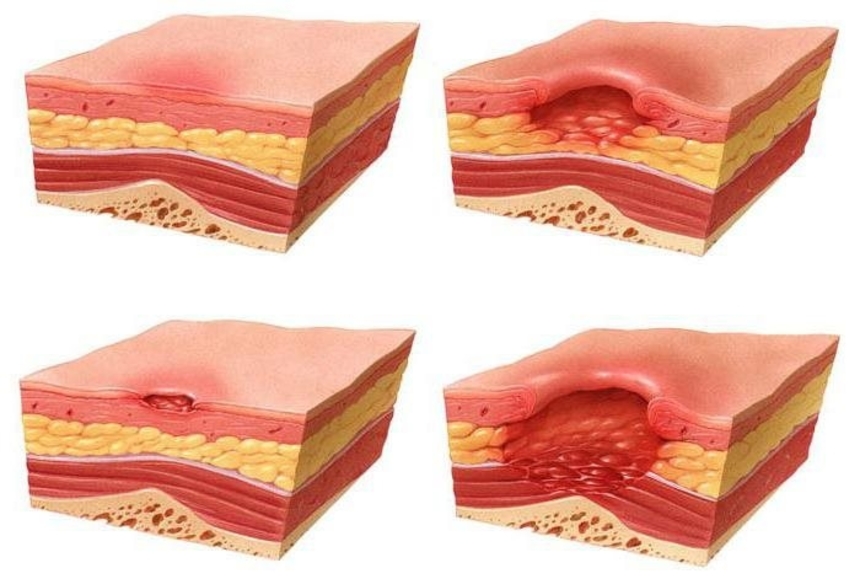
Симптомы пролежней, стадии пролежней
Клинически пролежни – это повреждения и раны разной глубины преимущественно над костными выступами с вовлечением кожи, подкожно-жировой клетчатки, мышц. В зависимости от глубины поражения и вовлеченности мягких тканей пролежни делят на 4 стадии.
 1 стадия пролежней – кожа над костным выступом еще не повреждена, но имеется покраснение и раздражение кожи, не исчезающее после прекращения давления.
1 стадия пролежней – кожа над костным выступом еще не повреждена, но имеется покраснение и раздражение кожи, не исчезающее после прекращения давления.
 2 стадия пролежней – повреждение поверхностного слоя кожи (отслойка эпидермиса) с вовлечением подкожно-жировой клетчатки. На поверхности кожи может быть пузырь с жидкостью или рана по типу кожной язвы;
2 стадия пролежней – повреждение поверхностного слоя кожи (отслойка эпидермиса) с вовлечением подкожно-жировой клетчатки. На поверхности кожи может быть пузырь с жидкостью или рана по типу кожной язвы;
3 стадия пролежней – рана, затрагивающая кожу и подкожно-жировую клетчатку. На дне раны видна не поврежденная мышца. Характерно образование карманов, гнойных затеков и свищей;
4 стадия пролежней – глубокая рана, затрагивающая все мягкие ткани: кожу, подкожно-жировую клетчатку и мышцы. После удаления струпа и некротических масс в глубине раны видны сухожилия и кости.
Месторасположение пролежней зависит от того, в каком положении лежит пациент.
У пациентов, лежащих на спине, пролежни развиваются на ягодицах, крестце, копчике, пятках, в области лопаток и на затылке.
Если пациент лежит на боку, пролежни формируются на большом вертеле бедренной кости, на висках, ушах, на наружной поверхности плеча, колена, голеностопного сустава.
При вынужденном положении на животе пролежни появляются на крыльях подвздошной кости и на передней поверхности коленных суставов.
Диагностика пролежней
Диагноз ставят на основании внешнего осмотра.
Диагностика пролежней не вызывает затруднений для хирурга из-за характерного повреждения кожи и типичных ран.
Запаздывание с выявлением пролежней связано с тем, что пролежни мало безболезненны; поэтому уход за лежачими пациентами предполагает ежедневный осмотр кожи особенно в местах костных выступов.
Важно своевременно диагностировать глубокие пролежни, которые могут маскироваться не до конца разрушенной кожей.

Лечение пролежней
Поверхностные пролежни (1 и 2 стадия пролежней) лечат консервативными методами:
- средства, улучшающие кровоток и микроциркуляцию (Детралекс, Пирикарбат, пр.);
- местные препараты для повышения тонуса и защиты кожи;
- заживляющие примочки, мази, кремы;
- антибактериальные препараты;
- закрытие поврежденной кожи полиуретановой пленкой и гидроколлоидными повязками.
Глубокие пролежни (3 и 4 стадии пролежней) лечат хирургическими и консервативными методами:
- удаление некроза в пределах здоровых тканей. При проведении некрэктомии следует опасаться кровотечения;
- некролитические средства, применяемые для полного очищения раны: Левомеколь, Трипсин, Ируксол, пр.; повязки Тендервет, Гидроклин, пр.;
- препараты, ускоряющие заживление: Актовегин, Винилин, пр.; интреактивные повязки: Гидрокол, Бранолинд, пр.
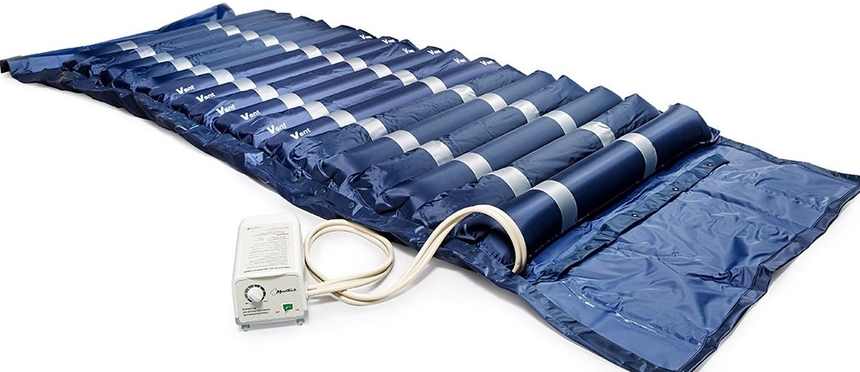
Профилактика пролежней
Чтобы избежать пролежней придерживайтесь правил:
- пациент должен лежать на функциональной кровати;
- устраняйте давление на кожу над костными выступами с помощью противопролежневого матраса, надувных кругов;
- каждые 2 часа меняйте положение тела – поворачивайте пациента;
- ежедневно проводите соответствующую гигиену кожи, особенно при недержании мочи и кала. Подпитывайте, смягчайте, увлажняйте кожу специальными кремами и лосьонами;
- ежедневно проводите массаж мягких тканей с целью улучшения местного кровообращения;
- регулярно активизируйте пациента с помощью присаживания, дыхательной гимнастики, лечебной физкультуры, пр.;
- сбалансируйте питание пациента – потребуется диета с большим количеством белка;
- организуйте еженедельный осмотр хирурга.
К какому врачу обратиться
При первом подозрении на пролежни проконсультируйтесь с хирургом. Обратитесь к врачам сервиса врачебных видеоконсультаций Botkin.pro. Посмотрите, как наши врачи отвечают на вопросы пациентов. Задайте вопрос врачам сервиса бесплатно, не покидая данной страницы, или здесь. Проконсультируйтесь у понравившегося врача.
Источник