Что такое пневмония сахарный диабет

В первых же работах, посвященных изучению нового коронавируса SARS-CoV-2, было указано, что сахарный диабет является одним из факторов повышенного риска развития атипичной пневмонии COVID-19 и перехода болезни в тяжелую и даже в критическую форму, вплоть до помещения на аппарат ИВЛ. И сейчас, спустя три месяца после появления первых статей об уханьском коронавирусе, врачи включают диабет в перечень хронических заболеваний, наличие которых является поводом для самоизоляции.
MedMe выяснял, как эндокринная патология – сахарный диабет – связана с инфекционным заболеванием дыхательных путей, которым является COVID-19.
Диабет и внебольничные пневмонии
Пациенты с сахарным диабетом 2 типа нередко сталкиваются с внебольничными пневмониями. Как показывает практика, это самое распространенное заболевание в этой группе пациентов. Пневмонии на фоне диабета протекают обычно тяжело, с частыми и довольно серьезным осложнениями, высокими показателям смертности. Они нередко сопровождаются длительными и значительными нарушениями углеводного обмена.
В подавляющем большинстве случаев возбудителями внебольничных пневмоний в период до пандемии являлись бактерии и микоплазмы. Чаще всего это были Streptococcus pneumoniae (на этот микроб приходится 30-40% всех внебольничных пневмоний у диабетиков), Staphylococcus aureus (17-30%), Klebsiella pneumoniae и Mycoplasma pneumoniae. Нередко возбудители оказывались резистентными к целому ряду антибиотиков, традиционно назначаемых для лечения пневмонии. У каждого третьего пациента с диабетом и пневмонией обнаруживались целые ассоциации различных патогенных микроорганизмов.
Угроза бактериальных внебольничных пневмоний и в наше неспокойное время никуда не делась. Но теперь к ней присоединился риск заразиться коронавирусом, который вызывает не менее опасную, но менее знакомую атипичную пневмонию — COVID-19.
Диабет и коронавирус: риск заразиться, заболеть или умереть?
13 апреля 2020 года доктор Роберт Эккель (Robert Eckel), глава департамента по науке и медицине American Diabetes Association, заявил, что по последним данным пациенты с диабетом любого типа заражаются коронавирусом так же часто, как и обычные люди. Диабетиков среди заболевших COVID-19 – примерно 10%, но такой же процент американцев имеет диагноз «диабет» вне зависимости от коронавируса.
То есть, сам по себе диабет не является фактором повышенного риска заражения коронавирусом. Но если у человека есть диабет, он заразился SARS-CoV-2 и был госпитализирован, то вот в этом случае вероятность его смерти от COVID-19 будет выше, чем у обычного человека.
Диабет также был фактором риска для респираторных заболеваний, вызванных другими коронавирусами – для тяжелого острого респираторного синдрома (SARS) в 2003 году и ближневосточного респираторного синдрома (MERS) в 2012 году.
Так, среди пациентов с тяжелыми формами заболевания диабетиков уже от 22,2% до 26,9%. А по данным китайских ученых, проанализировавших 72 тысячи случаев COVID-19, смертность среди людей с диабетом в 3 раза выше, чем у пациентов без диабета: 7% против 2%.
Отдельно следует сказать об ожирении. Мало того, что это состояние является фактором риска для заболевания сахарным диабетом 2 типа, оно и само по себе значительно (в 2 раза) увеличивает вероятность госпитализации при заражении коронавирусом и в 3 раза — риск оказаться на аппарате ИВЛ.
Ситуация выглядит еще хуже для пожилого человека. Как известно, люди старше 65 лет входят в группу высокого риска развития COVID-19. Многие из таких немолодых пациентов имеют и другие хронические заболевания, связанные с высокой вероятностью попадания в реанимацию и на ИВЛ — гипертония, ожирение, хронические болезни почек и др. Каждое такое заболевание по отдельности на 80% повышает риски госпитализации человека.
- По данным статистики, в США 10,5% от общей численности населения страдают от диабета.
- Среди людей старше 65 лет диабет есть у 26,8%.
- Среди людей с диабетом 68,4% страдают от гипертонии и 15,5% – от ожирения.
Факторы риска развития COVID-19
Исследования показали, что у людей, страдающих от диабета, есть ряд физиологических особенностей, которые позволяют объяснить, почему такие пациенты относятся к группе повышенного риска развития COVID-19.
- При диабете повышена экспрессия (то есть выработка) ангиотензинпревращающего фермента 2 – тех самых белков-рецепторов АСЕ2, с которыми охотно связывается коронавирус. Эти рецепторы расположены в легких, сердце, почках, поджелудочной железы и др. Чем больше рецепторов – тем легче происходит процесс заражения.
- При диабете также повышен уровень белка фурина – он активирует поверхностные белки вируса, облегчая ему проникновение внутрь клеток.
- У пациентов с диабетом 1 типа высок риск развития диабетического кетоацидоза – опасного состояния, при котором развивается гипергликемия (повышенный уровень сахара) и возрастает уровень кетоновых тел в крови, в результате чего может развиться диабетическая кома. При этом организм теряет способность полноценно сопротивляться сепсису, который развивается при критических формах COVID-19.
- У диабетиков также нарушен адаптивный иммунитет, что подразумевает, в частности, недостаточную активность лейкоцитов, борющихся с инфекцией, и чрезмерную воспалительную реакцию организма на развитие COVID-19 – так называемый цитокиновый шторм.
Ингибиторы АПФ: хорошо или плохо?
При сахарном диабете страдают разные органы и системы. Но в 65-80% случаев диабетики умирают от сердечно-сосудистых заболеваний (ССЗ), что не удивительно: они и болеют ими в 2-4 раза чаще, чем люди без диабета. Чаще всего ССЗ сопутствуют и другие хронические патологии из списка факторов риска развития COVID-19: хроническая болезнь почек, ожирение, гипертония и др.
И вот для коррекции гипертонии и профилактики ССЗ диабетикам часто назначают гипотензивные препараты. К которым в частности относятся ингибиторы ангиотензинпревращающего фермента (ИАПФ). Не следует путать АСЕ (АПФ) и ACE2 (АПФ2). АСЕ превращает ангиотензин I в ангиотензин II, и именно на АСЕ направлено действие ИАПФ. Белок АСЕ2, который является рецептором для вируса, этими препаратами не угнетается.
Более того, опубликован ряд небольших исследований (в основном на животных), которые утверждают, что ингибиторы АПФ повышают выработку АСЕ2. Однако врачи подчеркивают, что достоверных данных об этом пока нет, поэтому повода отказываться от приема данных препаратов, если они были назначены врачом, нет.
Правила жизни при пандемии для людей с диабетом
- Врачи в один голос относят диабетиков к группе повышенного риска. Так что даже молодым людям с этим диагнозом следует соблюдать обязательный режим самоизоляции. Надо понимать, что они очень уязвимы перед коронавирусом, и если заражение произойдет, то переболеть без опасных осложнений им будет труднее, чем обычному среднестатистическому человеку.
- При контактах с другими людьми, при выходе на улицу надо строго придерживаться правил социального дистанцирования. Это может спасти жизнь прежде всего самому человеку с диабетом.
- Снижает риски строгое следование принципам гигиены в период пандемии: использование санитайзеров, мытье рук положенные 20 секунд, регулярная уборка помещения, обязательное проветривание несколько раз в день.
- Пациентам, которые должны принимать инсулин, следует озаботиться запасом этого жизненно необходимого препарата. Если зашла речь о госпитализации, надо быть готовым к тому, чтобы взять с собой в клинику запас инсулина – даже зарубежные врачи указывают, что не всегда в инфекционных больницах, где лечат коронавирусных пациентов, есть инсулин.
- Следует строго контролировать уровень сахара в крови. Любое прогрессирование заболевания значительно повышает риски в период пандемии.
- Несмотря на режим самоизоляции, следует поддерживать физическую активность — это стабилизирует состояние диабетика и уменьшает угрозу развития тяжелых форм COVID-19 при инфицировании коронавирусом.
- Обязателен контроль потребления жидкости. Ни в коем случае нельзя допускать нехватки влаги в организме.
Пройдите тестРасположены ли вы к простудеПройдите тест и выясните, подвержены ли вы простуде или нет.
Использованы фотоматериалы Shutterstock
Источник
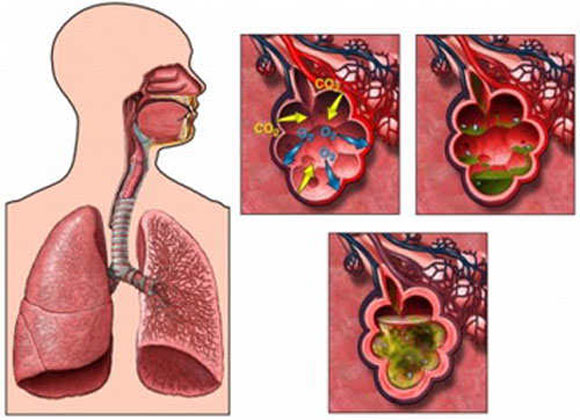
Наибольшая опасность сахарного диабета – это развивающиеся при нем сопутствующие заболевания. Предрасположенность к определенным видам патологий у пациентов с диабетом появляется на фоне общего снижения иммунитета и нарушения процессов обмена. Большой процент среди них занимают кишечные инфекции, но и воспалительные процессы в легких при сахарном диабете – тоже не редкое явление.
Причины развития пневмонии у больных диабетом
К основным причинам, способствующим развитию этого заболевания, относятся:
- Снижение иммунитета.
- Общее ослабление организма.
- Повышенный риск инфицирования дыхательных путей.
- Гипергликемия, которая благоприятствует развитию этого заболевания у диабетиков, более тяжелому его протеканию, в отличие от людей с нормальной концентрацией сахара в крови.
- Легочная микроангиопатия, характеризующаяся патологическими изменениями сосудов легких. По статистике, случаев ее развития среди больных диабетом вдвое больше, чем среди здоровых людей.
- Другие заболевания, сопровождающие сахарный диабет.
Все эти факторы в сочетании с недостаточным контролем уровня сахара в крови – благоприятная среда для инфекций органов дыхания, а также и развития пневмонии. Проникающая в легкие инфекция еще больше угнетает и без того ослабленный организм диабетика. Общее снижение иммунитета только увеличивает риск пневмонии, повышает вероятность протекания болезни с более тяжелыми осложнениями, надолго затягивая период выздоровления.
Пневмония, сопровождающаяся воспалительным процессом, представляет большую опасность для людей с нарушением метаболизма. Эта болезнь может обернуться для диабетика серьезным осложнением и спровоцировать переход основного заболевания в более опасную форму.
Симптомы пневмонии у диабетиков
Для больных сахарным диабетом характерны почти такие же симптомы пневмонии, как и у людей, не имеющих этого заболевания. Могут быть незначительные отличия, связанные с типом пневмонии и некоторыми другими факторами: например, у пожилых людей, когда организм сильно ослаблен болезнью, часто наблюдается менее высокая температура и менее выраженная симптоматика, в то время как поражения органов дыхания в таком возрасте более опасно.
Основные симптомы пневмонии:
- Высокая температура (выше тридцати восьми градусов), озноб.
- Кашель, сохраняющийся иногда до полутора – двух месяцев после выздоровления.
- Точно локализованная боль в грудной клетке, усиливающаяся при выдохе и наклоне в сторону больной части легких.
- Недомогание, общая слабость.
- Головокружение, головная, мышечная боль.
- Воспаление горла.
- Усиленное потоотделение.
- Снижение аппетита.
- Синюшность кожных покровов (около носа и губ).
- Спутанность сознания, затруднение дыхания (в тяжелых случаях). Это обусловлено повышением вязкости крови в результате накопления в ней продуктов жизнедеятельности бактерий и образующихся в результате распада тканей токсинов при воспалительных процессах в легких.
По статистике, при сахарном диабете наиболее часто фиксируются поражения в нижних долях легких или же в задних отделах верхних долей. Причем замечено, что правое легкое более уязвимо, и именно в нем чаще наблюдаются патологические изменения.
Профилактика и своевременное грамотное лечение пневмонии особенно важно для диабетиков, поскольку это заболевание у них достаточно часто сопровождается развитием некрозов и обширных абсцессов. Кроме того, результаты многих научных исследований доказали, что у людей с нарушенным метаболизмом бактериальная инфекция при пневмонии чаще других случаев попадает в кровь, что в полтора раза повышает риск летального исхода.
Профилактика пневмонии у диабетиков
Наиболее важными факторами в профилактике пневмонии у больных диабетом являются полный отказ от курения и обязательная вакцинация против гриппа и пневмококковой пневмонии, поскольку эти инфекции способны давать тяжелейшие осложнения при пониженной деятельности иммунной системы. Даже легкий грипп опасен для диабетиков и может принести им серьезные проблемы.
Прививку от гриппа специалисты рекомендуют делать ежегодно, особенно людям за 65 лет. Вакцинация от пневмококковой пневмонии рассчитана на длительный срок и требуется всего один раз.
Особенности лечения пневмонии у пациентов с диабетом
Основой лечения любого вида пневмонии является прием антибиотиков. Прерывать лечение ими не рекомендуется даже при полном устранении симптомов болезни, поскольку это может грозить ее рецидивом.
Подбирая антибактериальные средства для лечения пневмонии больным диабетом, врачи учитывают форму диабета, ее тяжесть, наличие аллергических реакций.
При наличии пневмонии легкой и средней степени тяжести, как правило, назначаются антибиотические средства (кларитромицин, амоксициллин, азитромицин), достаточно хорошо переносящиеся людьми с сахарным диабетом. Однако, во избежание осложнений и опасных последствий, прием антибактериальных средств, как и любых других лекарств, требует особо внимательного контроля уровня сахара в крови.
Часто назначения для лечения пневмонии предполагают:
- Прием антивирусных препаратов, позволяющих быстрее победить некоторые типы вирусных инфекций (ацикловир, рибаривин, ганцикловир и т.п.).
- Прием анальгетиков для облегчения боли и лихорадки, лекарств от кашля.
- Соблюдение постельного режима.
- Удаление лишней жидкости, сконцентрированной в пространстве вокруг легких.
- Применение кислородной маски или респиратора для облегчения дыхания.
- Дренажный массаж.
- Физиотерапевтические методы лечения и ЛФК.
Если пациент не страдает сердечной или почечной недостаточностью, врачи рекомендуют ему для уменьшения накопления слизи в легких выпивать не менее двух литров чистой воды в день.
На ранних стадиях развития болезни, особенно у пожилых людей, может потребоваться госпитализация.
Любое назначение и контроль течения пневмонии у больных сахарным диабетом делает только врач. А от самого пациента требуется внимательное выполнение всех его предписаний и регулярный контроль уровня глюкозы в крови.
Источник

Пневмония – острое инфекционное заболевание. Характеризуется поражением нижних дыхательных путей, респираторных отделов лёгких. Сопровождается накоплением воспалительного экссудата в альвеолах. Одно из самых распространённых инфекционных заболеваний.
Известно, что сахарный диабет опасен именно своими осложнениями и сопутствующими заболеваниями. В результате прогрессирующего нарушения обменных процессов снижаются защитные функции всего организма. Человек становится восприимчивым ко многим инфекциям. Диабетики часто страдают кожными и кишечными инфекциями, воспалением лёгких.
Почему пневмония у диабетиков возникает чаще
Причин несколько:
- ослабление всех органов и систем организма;
- сниженный иммунный статус (иммунные клетки при диабете просто теряют способность выполнять свою работу);
- состояние гипергликемии, подвергающее ещё больше все системы организма паталогическим изменениям;
- диабетическая микро- и макроангиопатия лёгких (утолщённые и деформированные бронхи, эмфизема, плевральные спайки, расширение сосудов паренхимы);
- сопутствующие заболевания.
В первую очередь некомпенсированный диабет или большой стаж болезни создают все условия для поражения дыхательных путей. Проникшая инфекция отягощает ситуацию и имеет все шансы перерасти в пневмонию.
Течение её обычно сложное, выздоровление – длительное. Пневмония, как правило, приводит к декомпенсации диабета. И ситуация только обостряется.
Симптомы появления пневмонии
Симптомы появления воспаления лёгких у диабетиков довольно типичны и мало отличаются от симптоматики здоровых людей. У больных пожилого возраста проявления пневмонии менее выражены и от этого более опасны.
Назовём основные симптомы:
- озноб, высокая температура;
- сухой кашель (может длительно сохраняться и после выздоровления);
- отдышка;
- боль в груди;
- усиленное потоотделение;
- потеря аппетита;
- кожа вокруг губ и носа приобретает синюшный оттенок;
- спутанность сознания (в тяжёлых случаях).
При диабете пневмония довольно быстро вызывает некроз и серьёзные абсцессы в лёгких. Инфекция стремительно проникает в кровь. Чаще поражаются нижние доли лёгких или задние отделы верхних долей. Возрастает риск асимптоматической бактериемии, лёгочного абсцесса, смерти.
Процент смертности при пневмонии у диабетиков (особенно пожилых) может достигать 40%.

Особенности лечения
Главное в лечении – квалифицированное назначение антибактериальной терапии и других медпрепаратов. Доктор выяснит анамнез, оценит состояние больного, степень тяжести диабета, наличие аллергических реакций. Необходимо откорректировать инсулин или сахароснижающие препараты. Из-за инфекции и приёма антибиотиков уровень глюкозы может меняться.
Как правило, доктора назначают:
- антибиотики;
- противовирусные препараты;
- анальгетики;
- средства от кашля;
- постельный режим.
В особо тяжёлых случаях, при затруднении дыхания, может потребоваться кислородная маска. Если около лёгких скапливается жидкость, её удаляют. Назначение физиопрецедур и дренажного массажа завершает лечебный комплекс. Госпитализация обязательна, особенно для пожилых людей.
Не забываем о профилактике
Вакцинация – реальная помощь диабетикам. С её помощью можно защититься от различных видов пневмококковых бактерий. Эти инфекции часто вызывают менингит, пневмонию, заражение крови. В гриппозное время можно принимать для профилактики противовирусные препараты, назначенные врачом.
Источник
Коронавирус может повысить глюкозу и вызвать сахарный диабет даже у тех пациентов, которым раньше заболевание не диагностировали
Число “тяжелых” пациентов в Алтайском крае движется к отметке в 500 человек, прибавляя в сутки несколько десятков человек. Хуже всего ковид переносят люди с серьезными сопутствующими заболеваниями, например с диабетом. Мало того, после вылеченной “короны” сахарный диабет прогрессирует даже у тех, кто раньше на него не жаловался. Барнаульский эндокринолог Инна Вейцман, врач высшей категории, рассказала “Толку”, почему ковид спровоцировал всплеск впервые выявляемых случаев диабета.
“Голодные” клетки и вирус
Любое инфекционно-воспалительное заболевание, независимо от возбудителя, протекает в организме пациента с сахарным диабетом по-другому, рассказывает врач. Диабет нарушает работу иммунной системы, и в результате мы видим ее неадекватный или отсроченный по времени ответ.
Вирус, в том числе и COVID-19, не просто “цепляется” к организму, он еще и активно размножается в нем. И степень тяжести болезни во многом зависит от вирусной нагрузки, то есть от того, сколько вируса в организме. Но не во всех клетках вирус размножается одинаково быстро.
“При сахарном диабете клетки недополучают глюкозу. Она остается в крови, а в клетку заходит не полностью или не заходит совсем. В итоге клетка “голодает”. В условиях такого голодания происходит гипоксия – недостаточное энергетическое и кислородное обеспечение клетки. И в таких “голодных” клетках вирус размножается очень быстро”, – комментирует Инна Вейцман.
Таким образом, если у пациента высокий неконтролируемый сахар в крови, любое соприкосновение с вирусом вызывает его быстрое, массивное размножение. Это одна из причин, по которой ковид может стать смертельно опасным при встрече с сахарным диабетом.
Защиты нет уже “на входе”
При столкновении с инфекцией иммунная система включает защитные механизмы, объясняет врач. Один из первых, который дает отпор “захватчикам”, находится на слизистой оболочке носоглотки – это иммуноглобулин А. Он препятствует внедрению вируса в организм.
При сахарном диабете выработка этого иммуноглобулина снижена, и ворота для попадания инфекции внутрь более открыты.
“Вирус практически беспрепятственно попадает в организм больного сахарным диабетом и начинает очень быстро размножаться”, – комментирует Вейцман.
Как диабетикам себя защитить
В условиях текущей эпидситуации каждый человек, который страдает сахарным диабетом, должен более тщательно контролировать уровень глюкозы в крови, приводя его в норму, советует врач, – это основа профилактики. Чем ближе уровень глюкозы к норме, тем меньше вероятность заражения и тем более благоприятное будет течение заболевания в случае инфицирования коронавирусом.
“Если человек с сахарным диабетом заболевает инфекцией, ему стоит контролировать уровень глюкозы не менее четырех раз в день. Если он выше 10 ммоль/л, надо связаться с врачом и скорректировать лечение. И если врач говорит, что необходимо с таблеток временно перейти на инсулинотерапию, то не надо думать, ждать и советоваться – надо переходить. Помните, что в такой ситуации нужно действовать быстро. Повышенный уровень сахара в крови продлевает и утяжеляет течение любого инфекционного процесса”, – объясняет эндокринолог.
Почему после ковида развивается диабет
Часто люди с факторами риска – ожирение, отягощенная наследственность по сахарному диабету, гипертония – просто не обращают внимания на свой уровень глюкозы. А когда заболевают коронавирусом, им в том числе берут кровь на глюкозу. Выясняется, что сахар повышенный. Сейчас, по словам врача, выявляется огромный пласт людей, не диагностированных до болезни.
Кроме того, сам вирус действует на бета-клетки поджелудочной железы, изменяя секрецию инсулина, и в результате происходит повышение уровня глюкозы в крови.
“Сейчас врачи, которые работают в ковидных госпиталях, фиксируют очень большой рост впервые выявленного сахарного диабета. Вирус имеет очень много “точек приложения” в организме, в том числе его мишенью является поджелудочная железа”, – рассказывает Вейцман.
Сахарный диабет на фоне коронавируса может развиться еще по одной причине: при тяжелых формах вирусной ковидной пневмонии назначают гормоны глюкокортикостероиды, они входят в алгоритм лечения. По словам эндокринолога, у них есть побочное действие – они повышают уровень глюкозы в крови.
“К сожалению, мы уже наблюдаем и будем наблюдать в течение ближайших лет огромное количество впервые выявленного сахарного диабета”, – комментирует врач.
Ковид и ожирение
Жировая клетка сама по себе выделяет очень много противовоспалительных агентов, даже без присутствия инфекции, рассказывает врач. У пациентов с ожирением в организме происходит так называемое системное воспаление. И как только присоединяется инфекционный агент, это воспаление удваивается и утраивается.
“Ожирение – это всегда фактор риска развития и диабета, и тяжелого течения инфекционного заболевания”, – подчеркивает врач.
Экстренно худеть сейчас не стоит, особенно на препаратах – это дополнительная нагрузка на организм в без того неблагоприятной ситуации.
Как помочь организму
- Прогулки. Физическая активность на свежем воздухе помогает клеткам насытиться кислородом и улучшит газообмен. Кроме того, во время физических упражнений и даже простой ходьбы выделяются гормоны удовольствия, а они играют важную роль в борьбе с инфекциями.
- Витамины. В схему профилактики любой инфекции входит прием витаминов С и Д. Витамин Д – это витамин-защитник, который благоприятно влияет на иммунную систему. Для профилактики инфекционных заболеваний его надо принимать в профилактической дозе: 1 – 2 тысячи единиц.
- Питание. Ограничьте употребление жиров и полностью исключите сладкое, это будет лучший подарок организму, который приведет к естественному похудению.
- Средства индивидуальной защиты. “Кроме вас самих, вас не защитит никто”, – подчеркивает врач.
“Не нужно думать, что диабет и ковид – это всегда фатальный дуэт, это неверный подход. Организм можно защитить и тренировать простыми вещами: ограничить употребление жиров и полностью исключить сладкое. И обязательно включите в свой день хотя бы минимальные физические нагрузки на свежем воздухе. Простая прогулка будет очень полезна, не надо все время сидеть дома. Если нет такой возможности, хотя бы чаще выходите на балкон. И обязательно контролируйте свой уровень глюкозы”, – советует врач.
Источник
