Что такое образование грануляций при ожоге

Рана подразумевает травму, при которой повреждена кожа, мышцы, сухожилия, внутренние органы, кости. Обычно заживление происходит в несколько этапов, но что это такое грануляция раны, знают далеко не все.
Процесс заживления раны включает в себя стадии воспаления, грануляции и эпителизации. Кроме этого, заживление может быть с первичным и вторичным натяжением, а также под струпом. От того, насколько сложное повреждение и как проходят все фазы, зависит, как быстро вылечится пострадавший.

Типы заживления
Заживление раны первичным натяжением. Под этим термином подразумевается срастание краев повреждения грануляционной тканью. Заживление ран первичным натяжением оставляет ровный и почти невидимый шрам. Такому заживлению подвергаются маленькие ранения с близко расположенными друг к другу краями.
Заживление раны вторичным натяжением происходит в повреждениях с большим количеством омертвевших тканей. К таким относятся повреждения с нагноением и с деформировавшейся тканью. Заживление вторичным натяжением более длительно, так как края находятся далеко друг от друга, и полость между ними медленно заполняется новой тканью.
Заживление раны под струпом происходит при незначительных повреждениях кожного покрова (при ссадинах, царапинах, потертостях, а также ожогах первой и второй степени сложности). Корка состоит из лимфатической жидкости и свернувшейся крови. Струп защищает рану от проникновения в нее загрязнений, бактерий и прочих микробов. Такие ранения, при условии соблюдения всех правил обработки, не оставляют за собой никаких следов.
Этапы заживления ран
Заживая, любая рана проходит несколько этапов:
- Воспаление. Организм первым делом реагирует на рану, вырабатывая вещества, которые сворачивают кровь. Образуются сгустки крови, закупоривающие сосуды. Именно они мешают развитию сильного кровотечения. Далее происходят клеточные реакции, приводящие к воспалительному процессу, начинает расти новая ткань — грануляция, которая невозможна без участия фибробласты. В случаях, когда лечение ранения требует наложения швов, то они снимаются через неделю, но если под швом есть натяжение, то это может привести к расхождению краев раны. Происходит это потому, что на краях раны образовался рубец, а не грануляция. Воспалительный этап длится в среднем 5-7 дней.
- Грануляция раны. При благоприятном течении процесса заживления, через неделю от ранения начинается стадия грануляции раны. Поврежденная область на протяжении месяца продолжает заполняться созревающей грануляционной тканью, которая включает в себя воспалительные клетки, соединительную ткань и образовавшиеся заново сосуды. Успешная грануляция невозможна без цитокинов и достаточного количества кислорода. Ближе к концу этой фазы на грануляционной ткани нарастают новые эпителиальные клетки, и края раны соединяются ярко-красным рубцом.
- Эпителизация. Эта стадия заживления начинается сразу после того, как завершилась грануляция. Длится эта фаза почти год. Эпителий и соединительная ткань полностью заполняет пространство повреждения. Рубец светлеет, потому что сосудов в нем становится намного меньше, чем изначально. В итоге зажившая рана покрывается шрамом, прочность приблизительно 85% сравнительно со здоровой кожей.
Все эти стадии заживления раны сугубо индивидуальны, их длительность зависит от многих факторов, включая общее состояние пациента и уход за повреждением.
Какую роль играет грануляция в заживлении
Такой сложный процесс, как грануляция не обходится без помощи:
- лейкоцитов;
- тучных клеток;
- плазмацитов;
- гистиоцитов;
- фибробластов.
Последние, пожалуй, самые важные, так как они поставляют коллаген в рану после ее грануляции. Фибробласты намного медленнее перемещаются к поврежденным краям, если на месте травмы есть обширная гематома, большое скопление экссудата, а также если в коже вокруг ранения произошли некротические изменения. Сама грануляция занимает целый месяц, однако фибробласты наиболее активны на 7-й день после того, как человек получил ранение.
Сама грануляция — это временная ткань. Чуть позже, когда ее функция выполнена, она регрессирует, на замену приходит рубцовая ткань. Большую часть грануляции составляют новообразовавшиеся сосуды, сплетенные в клубки. Новая ткань нарастает вокруг этих сосудов и увеличивается в объеме. По виду это напоминает нежную розовую кожу. Помимо этого, грануляция является своеобразным санитаром организма, который убирает омертвевшие клетки.
Лечение повреждений в стадии грануляции
Во время лечения повреждения на его втором этапе нужно быть предельно аккуратным, ведь гранулирующие раны являются очень чувствительными. Делая перевязку, нужно избегать прикосновений к ранам, в которых происходит процесс грануляции. Для очищения в этот период нельзя применять марлю, поскольку она является довольно грубым материалом. Очищая заживающий слой такого повреждения, проводятся орошения слегка подогретыми растворами, например:
- 3%м раствором перекиси водорода;
- физиологическим раствором;
- раствором перманганата калия в соотношении одна капля на два литра воды.
Нельзя насильно отделять омертвевшие ткани. Удалению подлежат только те ткани, которые отходят самостоятельно, после чего ближайшие участки обрабатываются йодом.

Чтобы процесс грануляции проходил нормально, нужно чтоб ранение было влажным. Для балансирования в ране влаги, доктора прибегают к наложению повязок, которые впитывают лишний экссудат и одновременно предотвращают пересыхание раны. Проводя лечение в этой фазе, нужно стараться не травмировать образовавшиеся грануляции, потому повязки следует делать так, чтоб они не приклеивались к ране.
Если этим условием пренебречь, то при смене повязки грануляция будет травмироваться, что сильно затянет процесс восстановления кожи. Сухие повязки можно использовать на заживающую раненую поверхность после просыхания грануляций и частичной эпителизации.
Медикаментозное лечение
Прежде чем выбрать заживляющий препарат, необходимо, чтобы врач опередил, фазу заживления. Доктора склоняются к назначению следующих средств:
- Ацербина, который является универсальным средством, разрешенным к применению во время любой фазы заживления;
- Солкосерила, способствующему тому, что грануляция происходит быстрее, предохраняющему от образования эрозий и язв;
- Геможеривата, который изготавливается на основе телячьей крови и хорошо заживляет.
Если после лечения мазями грануляция регрессирует, то место травмы следует скорее очистить и вместо мазей использовать препараты в виде геля.
Физиотерапевтическое лечение
Гранулирующие повреждения, особенно плохо заживающие и имеющие налет из гноя, можно лечить с помощью физиологических процедур, например, ультрафиолетового облучения. Дозу должен подбирать врач после оценки состояния повреждения.
Хирургическое лечение
Если рана глубокая, то отделяемый гной может задерживаться и образовывать затек. В таких ситуациях повреждение лечится оперативным путем. При этом гной удаляется через разрез, проводится дезинфекция, после чего накладывается дренаж.
Домашнее лечение гранулирующих ран
При наличии маленькой и неопасной раны, можно пользоваться способами народной медицины для ее заживления. Для этого используют зверобойное масло, которое можно приготовить, взяв 50 г сухого зверобоя и 350 г растительного масла. Прокипятив всё это полчаса, процедив и охладив, таким маслом можно смазывать повреждение под повязкой. Также можно использовать сосновую живицу для заживления гранулирующих повреждений.
При хорошей обработке повреждения на первых двух этапах заживления, развитие осложнений не происходит.
Источник
Грануляции — это специфический подвид соединительнотканных структур, которые образуются только при заживлении раны вторичным натяжением. При нарушении грануляционной фазы может развиваться осложнения в виде вялотекущего процесса с длительно незаживающей поверхностью и наслоением вторичной инфекции или, наоборот, гипергрануляции. Является следующей фазой заживления после воспаления и завершается эпителизацией поверхности.
Что такое гранулирующая рана и ее код по МКБ-10
Согласно Международной классификации болезней, не выделяют в отдельную категорию подвид гранулирующая рана код по МКБ 10, поскольку формирование грануляции являются реакцией организма при регенерации после выраженного воспалительного процесса.
Очищаются от некротических наслоений:
- к грануляции приводят поверхностные повреждения с микробной контаминацией;
- укушенные или размозженные тупыми предметами;
- с переломами костей, травмами внутренних органов;
- открытые ранения;
- с наличием инородных тел;
- осложненные (иммунодефицит, сопутствующие заболевания);
- после ожога с различной локализацией. По объему охвата участков тела человека (10-30%, 30-60%, 60-90%).
Обязательным условием является нагноение. Вторичное инфицирование, нарушенный процесс заживления с образованием гноя.
В подкатегории травматологии МКБ-10: Т00 – Т 99 и S00 – S99 можно выделить разновидности раневого процесса, каждый из которых протекает с фазой грануляции:
- открытые ранения: черепной коробки – S01, шейной области – S11, грудной полости – S21;
- поверхностные: головы – S00, предплечья – S50, плечевого пояса – S40;
- с размозжением: кисти – S67, скальпа – S07;
- травматические ампутации: голени – S88, неуточненной области – T14.7, обеих стоп – T05.3 или кистей – T05, одного пальца – S68.1:
- открытые раны, захватывающие несколько частей тела – T01;
- термический ожог – T30.0, химический – T30.
В таких случаях необходимо лечение грануляции раны.
При повреждении кожного покрова и мягких тканей различной этиологии процесс заживления состоит из нескольких последовательных стадий.
В стоматологии используют искусственное подсаживание собственного фибрина, при экстракции зуба для быстрой остановки кровотечения, уменьшения воспалительного процесса. Причиной является нарушение первой фазы регенерации, что способствует закупориванию поврежденных сосудов с дальнейшим появлением корки, а не грануляции. Это стадия воспаления, развитие которой направлено на гемостаз с образованием кровяного сгустка. Длительность до 7 дней.
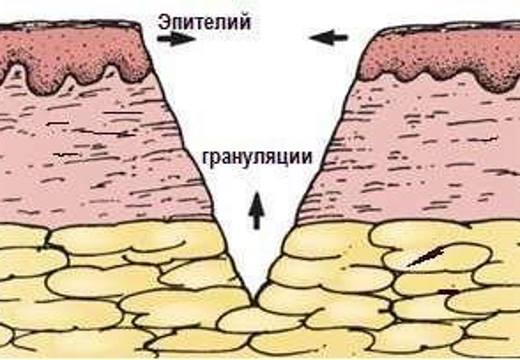
Вторая фаза – формирование новой ткани при участии фибробласта, лейкоцитов, плазмоцитов. Грануляционный слой защищает, замещает дефект и способствует дозреванию новых эпителиальных клеток с заполнением полости ранения. Он формирует секвестры и отторгает некротическое содержимое. Грануляционная ткань состоит из 6 слоев: поверхностный лейкоцитарно-некротический, из петель сосудов и полибластов, созревающие волокна, фибробластный, фиброзно-защитный. Длительность периода определяется особенностями организма, скоростью регенерации с замещением рубцовой тканью.
Формирование эпителия – происходит полное заживление поверхностным натяжением от края к центру раны. В зависимости от тяжести окончательное завершение эпителизации может продолжаться от нескольких недель до одного года после грануляции. Повреждение заполняется новым волокном. В образованном эпидермальным слое снижается начальное количество сосудов из-за формирования рубцовой ткани, что обуславливает яркий алый оттенок. Процесс трансформируется в грубоволокнистую ткань, приобретает привычный бледно-розовый цвет.
Виды гранулирующей раны
Процесс с замедленным заживлением или, наоборот, с разрастаниями вне краев требует лечения в отделении хирургии. Скорость заживления раневой поверхности с образованием грануляций зависит от исходного состояния организма, регенераторных возможностей и наличия осложнений.
Вялотекущий процесс заживления раны: массивные кровопотери или ослабленные иммунные силы организма. Гипертрофический: разрастания грануляционной ткани вследствие нарушения процесса эпителизации.
Гипергрануляция
Развитие патологии гипергрануляция раны с формированием бугристых наслоений, которые могут врастать в здоровые ткани и, если атипичные не удалять, воспалительный процесс распространяется. Гипертрофические грануляции нависают над краями раневого очага, замедляя эпителизацию. Удаление проводит врач-специалист. При попытке самостоятельного устранения можно сильно травмировать поверхностные, глубокие слои раны или спровоцировать кровотечение.
Для восстановления и заживления врач иссекает излишки грануляций или прижигает концентратом нитрата серебра, раствором марганцовки.
Вялогранулирующая
Процесс грануляции замедляется:
- недостаточном кровоснабжении;
- отсутствии адекватной оксигенации поврежденной ткани;
- в стадии декомпенсации органов, систем;
- повторном наслоении патогенной микрофлоры;
- иммунодефиците.
Раневая поверхность бледная, синевато-багровая, отсутствует сокращение, тургор снижен в очаге повреждения. Грануляционная ткань становится патологически тонкой, а поверхность покрывается налетом фибрина и гноя – это свидетельствует о развитии такой патологии, как вялогранулирующая рана.
Лечение травмированных участков в фазе грануляции
Методы обработки могут быть внешними (нанесение растворов и мазей), хирургические (наложение швов для стягивания ран), физиотерапевтические (воздействие со стимуляцией эпителизации), народные методы (применяются после согласования с лечащим врачом).
Лечить патологические нарушения грануляций самостоятельно опасно. Данная ткань чувствительна и легко повреждается. После обработки врач поверх накладывает сухие стерильные повязки, которые впитывают излишки экссудативного выпота и предотвращают от внешних факторов.
Медикаментозное
Терапия раны в фазе грануляции лекарственными препаратами включает местное нанесение:
- орошение ранений теплыми растворами для обеспечения антисептики, вымывания слущенных частиц и стимуляции эпителизации (перекись водорода 3%, изотонический хлорида натрия, перманганат калия в небольшом количестве);
- нанесение медикаментозных средств, которые стимулируют заживление раны, подсушивают и предотвращают образование эрозий (Ацербин, Солкосерил, Геможериват, Эбермин, Гиалуронат цинка).
Хирургическое
При формировании гнойного экссудата, затекания гноя в смежные полости организма применяют хирургическое вмешательство в фазе грануляции раны. В ходе операции выполняют разрез.
Удаляют гнойное содержимое путем дренирования, иссечение некротизированных участков, промывание антисептическими растворами с дальнейшим наложением швов для ускорения заживления.
Физиотерапия
Гранулирующие повреждения, которые медленно заживают, подвергают физиотерапевтическому лечению. Наиболее благоприятно в данной фазе ультрафиолетовое облучение. Под воздействием которого происходит очищение поверхности раны от патогенной микрофлоры, ускорение регенерации вялогранулирующей ткани.
Народные методы
При наличии ран небольшого размера в фазе грануляции, без осложнений и после консультации врача возможно лечение при помощи рецептов народной медицины:
- масло из зверобоя: смешать 50 г сухого растения и 350 г любого растительного (оливковое, подсолнечное, кукурузное);
- сосновая живица, в чистом виде накладывают на ранение под повязку в фазе грануляции.
Возможные осложнения
При нарушении процесса заживления раны и отсутствии адекватной терапии могут наблюдаться осложнения грануляционной фазы:
- образование гнойных полостей;
- формированием свищей с затеканием гноя;
- нагноение здоровых тканей с врастанием патогенных грануляций;
- формирование зияющих ран;
- образование грубых келоидных рубцов при нарушении процесса регенерации;
- некротизация больших участков кожи.
Во избежание негативных реакций и развития серьезных осложнений необходимо обращаться за квалифицированной медицинской помощью, при вялотекущей фазе грануляции раны.
Статья проверена редакцией
Источник
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Многие хоть раз в жизни сталкивались с проблемой ожога кожи. Чаще всего это происходит в быту на кухне после соприкосновения с горячей плитой, духовкой, парами кипящей жидкости, с раскалённым утюгом во время глажки. Если в результате этого произошло всего лишь покраснение, то ожог не сильный, 1-ой степени и сам пройдёт через 2-3 дня. Если же образовались волдыри, то это свидетельствует об более серьёзном поражении кожи – ожоге 2-ой степени, которое при небольших площадях поражения может самостоятельно затянуться за 10-12 дней, в другом случае требует лечения.
[1]
Код по МКБ-10
T20-T32 Термические и химические ожоги
Причины волдыря после ожога
Причиной образования волдыря после ожога является поражение ороговевшего эпителия до росткового слоя, в результате чего происходит его отслоение. Обобщённо можно так классифицировать воздействия, приводящие к возникновению волдырей:
- термические (высокая температура);
- химические (кислоты, химикаты, щёлочи);
- электрические (электрический ток);
- лучевые (солнце).
[2], [3], [4]
Патогенез
Патогенез ожогов заключается в патологических изменениях кожных тканей, соответствующих ожогам II степени с покраснением пострадавших участков и появлением небольших пузырьков. Они носят характер местного процесса, их заживление зависит от времени с момента нанесения травмы, наличия вторичной инфекции и др.
При вскрытии волдырей обнажается красная эрозийная поверхность без кожи. Как правило, такие ожоги проходят за 1-2 недели, не оставляя рубцов. Заживление происходит под струпом, т.е. вначале выделяется жидкость (экссудация), затем регенерируется кожная ткань, образуя более грубую структуру – струп, который постепенно сходит, наступает фаза эпителизации. При инфицировании волдырей вместо первой фазы возникает гнойно-некротическая, устранение которой предстасляет собой длительный процесс.
После очищения от инфекции происходит этап грануляции – образования молодых клеток. На этой фазе необходимо проявить осторожность, чтобы избежать повторного инфицирования и не вернуться к гнойно-некротической стадии. Если всё прошло благополучно, то грануляционная ткань будет замещена эпителием. При инфицировании ожоговых ран формируется рубец.
[5], [6], [7], [8], [9], [10], [11], [12]
Симптомы волдыря после ожога
Симптомами волдыря после ожога является покраснение кожи из-за притока крови к поражённому участку (гиперамии), отёчность, пекущая боль в месте локализации поражения, а через несколько часов – появление волдырей, наполненных желтоватой прозрачной серозной жидкостью.
[13]
Волдырь после ожога у ребенка
Ожоги у детей – довольно частое явление. В быту бывает трудно уследить за непоседами. Для них очень опасна близость нагревающих приборов, включенных утюгов, горячих блюд, оставленных в халатной доступности, электрических розеток без заглушек, долгое пребывание на солнце. Если контакт с термическим источником закончился только покраснением – это благоприятный исход, но если появились волдыри нужно принимать экстренные меры.
При одинаковой степени ожогов поражения у детей гораздо больше, чем у взрослых, да и лечатся они труднее. Даже при незначительных травмах может наступить ожоговый шок. В случае больших повреждений возникает угроза жизни ребёнка. Поэтому сразу же необходимо обращаться к врачу, оказав первую помощь дома. К таким мерам относится устранение соприкосновения с источником, вызвавшим ожог, удаление одежды вокруг очага поражения, остужение его холодной проточной водой, возможно обезболивание.
[14], [15]
Осложнения и последствия
Ожоги ІІ степени, для которой характерно появление волдырей, носят поверхностный характер, поэтому зачастую не оставляют рубцов. Неприятные последствия и осложнения при ожогах связаны с попаданием инфекции в рану. Проникать бактерии могут через лопнувший волдырь или же через сальные и потовые железы. Получив ожоги, человек теряет иммунитет, микробы быстрыми темпами размножаются, вспыхивает воспалительный, гнойный процесс. При этом площадь покраснений увеличивается, появляется отёчность, может подняться температура. Без помощи врача тут не обойтись, заживление может замедлиться до полугода.
Тяжёлым осложнением считается развитие ожоговой болезни. Она может возникать при ожогах ІІ степени, если площадь повреждения составляет больше 10% у детей и превышает 20% поверхности у взрослых. Пусковым механизмом этого служит потеря плазмы крови, влияние на организм продуктов распада тканей, которые пагубно действуют на почки, вызывая их недостаточность.
[16], [17], [18], [19], [20], [21]
Диагностика волдыря после ожога
Задачей диагностики волдыря после ожога является определение термического агента, площади повреждения, локализации, глубины. При ожогах ІІ степени не характерны глубокие повреждения. Для установления площади чаще всего используется так называемое правило девяток, по которому каждая часть тела имеет определённый процент. Так, например, голова и шея, рука, голень, бедро приравнивается к 9% тела каждая, промежность – 1%, передняя и задняя поверхность туловища – по 18% и т.д. Диагноз содержит дробь, в числителе которой общая площадь поражения в процентах, рядом в скобках площадь глубокого повреждения, в знаменателе – степень ожога, указывается и пострадавшая часть тела. Эти параметры необходимы, чтобы оценить тяжесть травмы, необходимость госпитализации, выбор подходящего для перевозки транспорта, тактику догоспитального лечения. При инфицировании ожоговой раны поднимается температура, анализ крови показывает увеличенное содержание лейкоцитов (более 8 тыс.).
[22], [23], [24], [25], [26], [27]
Дифференциальная диагностика
Дифференциальная диагностика предусматривает проведение проб. Так, болевая проба, состоящая в касании поверхности ожога, помогает определить его глубину: при глубоких ожогах боль не чувствительна, при поверхностных болит. С этой же целью проводится и проба «волоска». Выдёргивание волоска при неглубоких повреждениях сопровождается болевыми ощущениями. Такая проба наиболее показательна при ожогах кипятком и паром.
Лечение волдыря после ожога
Что делать при образовании волдыря после ожога? Лечение необходимо начинать с местных лечебных мероприятий: прекращения контакта с агрессивным фактором, удаления инородных тел, одежды с повреждённой поверхности, охлаждения с помощью льда или проточной воды, обезболивания. Снимать боль лучше маленькими дозами обезболивающих препаратов, но часто. Если повреждения на конечностях, то лучше из держать в возвышенном состоянии. Кожу вокруг ожога обрабатывают антисептиком. Главная задача на этом этапе – не занести инфекцию, улучшить местное кровообращение, наладить обменные процессы. Помогают в лечении волдыря после ожога специальные аэрозоли, мази, растворы, гидрофобные покрытия с парафином и воском. Если площадь ожога превышает размер ладони либо же пострадала область лица, шеи, паха, после первых неотложных мер необходимо обратиться в лечебное учреждение.
Можно ли проколоть волдырь после ожога?
Если он маленький, то лучше не трогать. Большой пузырь можно проколоть продезинфицированным острым предметом либо подрезать, если вы уверены в стерильности, но ни в коем случае не срезать его. Отслоившаяся кожа является защитой раны от проникновения инфекции.
[28], [29], [30]
Лекарства
Первые действия после ожога заключаются в обработке повреждённого участка с применением лекарств: антисептиков и гипертонических растворов, например, физраствора. Антисептики препятствуют развитию бактерий и микроорганизмов, а значит образованию нагноений. В качестве них можно использовать перекись водорода, борную кислоту, слабый раствор марганцовки, нитрат серебра, сульфадиозин серебра, раствор фурацилина и др. Для снятия боли можно применить анальгетики: ибупрофен, нурофен, цитромон, цитропак, кетонал, анальгин, парацетамол и др.
Нурофен относится к нестероидным противовоспалительным препаратам с выраженным противовоспалительным и обезболивающим действием. Выпускается для приёма во внутрь в форме таблеток, жевательных таблеток для детей, капсул, суспензии и сиропа, для наружного применения – в виде мази и геля. Оральная суточная доза 0,2-0,8г на 3-4 приёма, наружно – смазывают место повреждения 3-4 раза в день. Препарат противопоказан при язвах желудка, колитах, повышенном артериальном давлении, сердечной недостаточности, беременности в 3-ем триместре. Нельзя наносить на открытую рану. Возможна побочная реакция: тошнота, рвота, метеоризм, угнетение кроветворных процессов, повышение давления, аллергии.
Чем обработать волдыри после ожога? Для нормализации тканей, пострадавших от ожога, применяются специальные мази, гели, растворы, аэрозоли: линкоцел, левосин, процелан, нитацид, мирамистин, олазоль, пантенол и др. Можно порекомендовать следующие мази от волдырей после ожога:
Линкоцел – выпускается в мазях и гелях. Действующее вещество – антибиотик линкомицин, который и обусловливает антимикробное действие препарата. Применяется, в основном, при термических ожогах. Наносится тонким слоем под повязку раз в сутки. Побочные действия возникают редко в виде аллергии. Противопоказан при повышенной чувствительности к препарату.
Нитацид – мазь для наружного применения, комбинированный препарат, имеющий в своём составе антибиотик, оказывает противовоспалительное и антибактериальное действие. Наносят под повязку 2-3 раза в неделю. Противопоказан детям, беременным, кормящим матерям и людям, склонным к аллергии на препарат. Могут возникать побочные реакции в виде кожных высыпаний. При длительном применении на обширных площадях могут быть головные боли, затруднённое дыхание, тошнота.
Успешно применяются и спреи для заживления ожоговых ран.
Пантенол спрей – наносится раз или два в сутки на участок, требующий лечения. При повреждениях лица не стоит распылять напрямую, необходимо сначала нанести на руку, а потом покрыть пеной ожог. Использование пантенола может вызвать раздражение кожи, зуд. Беременным и кормящим женщинам можно применять только по назначению врача, если польза превышает риск навредить ребёнку. Противопоказан при повышенной чувствительности к препарату.
На следующем этапе лечения ожогов используются мази, стимулирующие регенерацию кожи, восстанавливающие обменные механизмы в клетках кожных тканей, увеличивающие прочность волокон коллагена. К ним можно отнести метилурацил, бепантен, стрептонитол и др.
Бепантен мазь – наносится на прожённые участки. Длительность лечения определяется врачом в зависимости от сложности поражений. Побочные явления возможны как кожные высыпания, зуд. Не имеет противопоказаний для беременных и детей. В редких случаях вызывает аллергические проявления.
Чтобы не повредить при перевязках вновь образованный эпителий, используют сетчатые гидрофобные покрытия с парафином и воском.
Что делать, если после ожога волдырь лопнул?
Если после ожога волдырь лопнул сам, то необходимо предпринять все вышеописанные действия, чтобы избежать занесения инфекции в рану, и ни в коем случае не обрезать кожу, которая образовывала пузырь. Она послужит защитной плёнкой от проникновения бактерий. Чем обрабатывать лопнувший волдырь после ожога? Алгоритм действий такой же: обработка антисептическим раствором, обезболивание, применение мазей, спреев. Нужна ли повязка на лопнувший волдырь после ожога? Да, лучше перевязать. Существуют новое поколение специальных повязок, которые обеспечивают влажность среды, удаление серозной жидкости и некротической ткани, поддержание стабильной температуры, защиту от внешних инфекций. На эти перевязочные средства наносят лечебные препараты (гели, мази, спреи), а их замена происходит безболезненно и может проводится только раз в две недели. Хорошо себя зарекомендовали грануфлекс, аквасель, мерилекс, комбиксин, диосеп и др.
Витамины
Чтобы ускорить заживление ожоговой раны и укрепить свой иммунитет необходимо принимать витамины. Для этого понадобится витамин С, который способствует образованию коллагена – белка волокнистой части рубца. Поспособствуют выздоровлению и витамины D, А, группы В. Ускорить заживление поможет витамин Е. Вначале его необходимо принимать внутрь, а при затягивании раны можно применять мазь с его содержанием для смазывания ожоговой поверхности.
Физиотерапевтическое лечение
При незначительных повреждениях физиотерапевтические методы, скорее всего, не понадобятся. В случае серьёзных ожогов они являются хорошим методом ускорить регенерацию кожи, улучшить кровоснабжение пострадавших участков тела, снять воспаление, обезболить, уменьшить рубцы. Для этого подойдут такие физиотерапевтические методы, как ультрафиолетовое облучение, электро- и ультразвуковая терапия, УВЧ-, лазеро-, магнитотерапия, дарсенваль, аэроионотерапия.
Народное лечение
Прибегать к народному лечению можно в том случае, если получена небольшая травма в результате ожога. В рецептах народной медицины часто встречается использование различных масел, жиров животного происхождения. Официальная же медицина категорически против этого. Поэтому в своих рекомендациях ограничусь маслами лечебных растений: пихтового, облепихового, зверобойного – несколько раз в день смазывать ими повреждённую поверхность. Также можно прикладывать промытый капустный лист, тёртый сырой картофель, тёртую морковь, делать ванночки в слабом соляном растворе. Алоэ, каланхоэ – всем известные растения, которые раньше стояли почти на каждом подоконнике, а теперь, к сожалению, вытеснены более модными. Сорвав листок, необходимо снять верхнюю кожицу и обнажить мякоть, которая будет соприкасаться с раной, закрепить повязкой. Точно также можно использовать и золотой ус. Рекомендуют также использовать для дезинфекции раны свежую мочу.
[31], [32], [33], [34]
Лечение травами
В природе множество трав, которые можно использовать при ожогах. Для людей, которые выросли «на земле», самым популярным средством от различных ран является лист подорожника. Чтобы его найти, нужно просто наклониться и сорвать, он везде вокруг нас. Его следует хорошо промыть, приложить к ране и наложить повязку. Календула имеет репутацию заживляющего растения. Из её настойки, соединённой с вазелином (1:2), тоже можно приготовить снадобье от ожогов. Прокрутив на мясорубке листья лопуха, можно использовать их мякоть для примочек. В таким же образом измедьчённые стебли ревеня добавить мёд, наносить на повреждённую поверхность.
Гомеопатия
При ожогах, вызывающих появление волдырей, применяются гомеопатические препараты кантарис, урника уренс, апис, рус токс, сульфурикум ацидум.
Кантарис – применяется при ожогах любого происхождения. Изготовлен препарат из шпанской мухи путём растирания её в порошок. Используется как для наружного применения, так и внутрь, начиная с шестого, иногда 12 разведения. Для наружного применения несколько капель препарата разводится в воде повреждённая поверхность.
Урника уренс – средство, приговленное из цветков крапивы жгучей. Из него делают примочки на область ожога. По мере подсыхания их снова увлажняют. Этот препарат заметно чаще всего применяется при ожогах кипятком с сильными болевыми ощущениями, зудом. Он заметно ускоряет время заживления.
Апис – препарат, сделанный на основе пчелиного яда. При лечении пузырей от ожогов используется мазь с добавкой беладонны.
Рус токс – эффективен при попадании инфекции в рану, нагноении. Изготовлен из растения токсикодендрон и используется в виде гомеопатического разведения.
Сульфурикум ацидум – применяется преимущественно при химических ожогах, в его основе серная кислота. Применяется в разведениях от 3 до 30.
Все перечисленные гомеопатические средства имеют противопоказания при гиперчувствительности к препарату, нежелательны беременным и кормящим женщинам, маленьким детям. Побочные действия могут в виде покраснений, жжения, зуда происходят при попадании их на кожу в концентрированном состоянии.
Оперативное лечение
Как правило, ожоги ІІ степени, для которой характерно появление волдырей, не не наносят глубоких повреждений дермы, поэтому не требуют оперативного лечения. Волдыри могут просто вскрываться для ускорения заживления, чтобы дать вытечь серозной жидкости.
Профилактика
Лучшей профилактикой ожогов является соблюдение правил поведения с различными электрическими приборами, огнём, кипятком, бытовой и другой химией. Следует также ограничивать время пребывания на солнце. Взрослым людям необходимо чувствовать ответственность за детей и не жалеть усилий, чтобы оградить их от опасных контактов с повреждающим агентом.
[35], [36], [37]
