Что такое цианоз при пневмонии
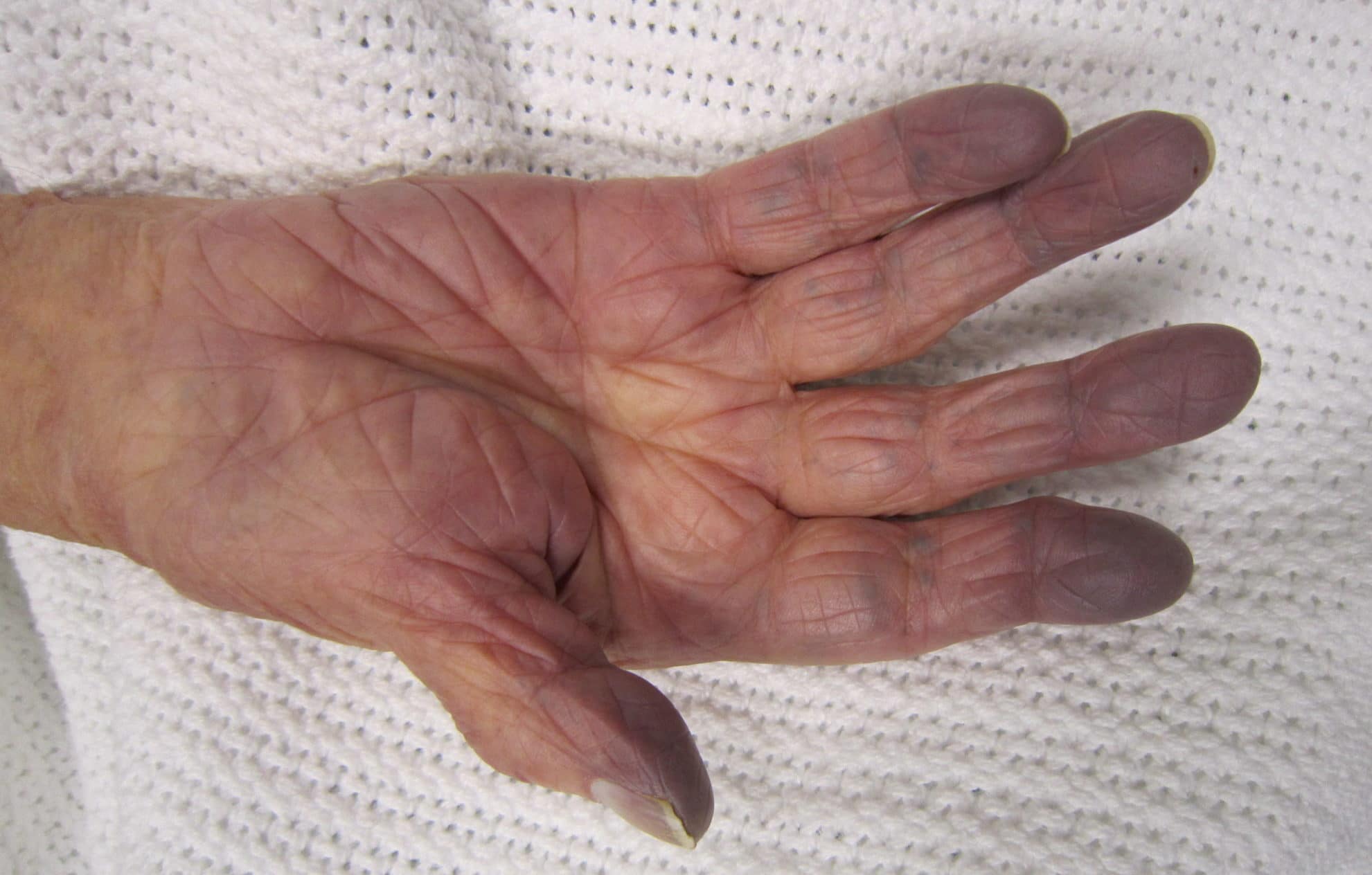
Что такое цианоз?
Медицинский термин «цианоз» указывает на голубовато-пурпурный цвет кожи и слизистых оболочек, типичное следствие недостаточного количества кислорода в крови. Следовательно, цианоз может возникать из-за нарушений кровообращения или дыхания, которое возникает в результате снижения уровня кислорода в крови, в частности:
- чрезмерной концентрацией дезоксигенированного гемоглобина в кровеносных капиллярах из-за дефицита центральной оксигенации (с уменьшением оксигенированного Hb);
- замедлением периферического кровообращения (венозный стаз) с последующим увеличением выделения кислорода из гемоглобина тканями;
- увеличением концентрации производных гемоглобина (таких как метгемоглобин или сульфоемоглобин) в капиллярном русле.
Цианоз связан с различными состояниями, многие из которых опасны для жизни: гипоксия, сильное охлаждение (переохлаждение), обструкция дыхательных путей, вызванная инородным телом (удушье), сердечная недостаточность, затруднение дыхательной функции и остановка сердечно-легочной системы. У новорожденных это может проявляться в результате врожденных пороков сердца или респираторного дистресс-синдрома.
Гемоглобин, кровоснабжение кожи и цвет кожи.
Цвет кожи определяется не только составом и концентрацией двух пигментов (каротина и меланина), но и кровоснабжением кожи. Красные кровяные тельца содержат гемоглобин (Hb), который связывает кислород для его транспортировки в организм. Окисленный кислородом Hb приобретает ярко-красный цвет, что придает кровеносным сосудам, находящимся под кожей, розоватый цвет, более заметный на объектах со светлым цветом лица.
Во время воспалительного процесса, т.е. при расширении сосудов, этот цвет становится более выраженным. И наоборот, после снижения системной васкуляризации поверхностные сосуды теряют кислород, а восстановленный (или деоксигенированный) гемоглобин меняет цвет, становясь темнее. В результате поверхность кожи и слизистые оболочки приобретают темно-синий цвет и называются цианозом.
Симптомы цианоза
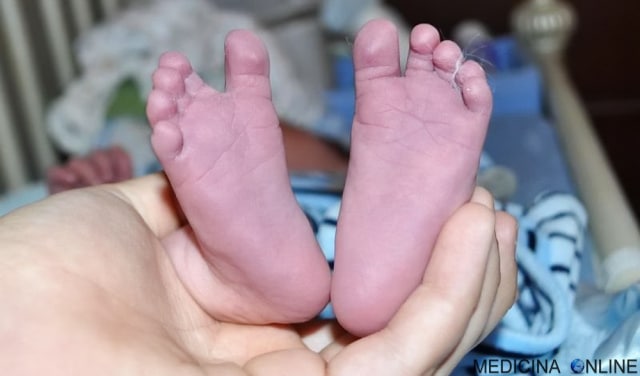
Цианоз проявляется в тканях на поверхности кожи из-за низкого насыщения кислородом. В частности, его легко обнаружить на уровне губ, ногтевого ложа, ушных раковин, скул, слизистых оболочек и других местах, где кожа особенно тонкая. Цианоз может или не может быть связан с другими симптомами, которые варьируются в зависимости от основного состояния.
Сердечные и респираторные симптомы, связанные с цианозом:
- боль в груди;
- затрудненное дыхание, включая учащенное дыхание (тахипноэ) и одышку (диспноэ);
- кашель с темной слизью.
Другие симптомы, которые могут возникнуть при цианозе:
- лихорадка;
- летаргия;
- головная боль;
- изменения в психическом статусе, включая спутанность сознания и потерю сознания, даже на короткое время.
Физиопатологические механизмы
С физио-патогенетической точки зрения цианоз вызывают три механизма:
- Системная десатурация кислорода: проблема с легкими (астма, ХОБЛ, рак легких…) или сердцем (сердечные заболевания различных видов) может привести к недостаточной концентрации оксигемоглобина в артериальной крови (из-за малого кислорода Hb снижается).
- Замедление периферического кровообращения, в связи с проблемами кровообращения (например, варикоз, фибрилляция предсердий, сердечная недостаточность), может возникнуть повышенное выделение кислорода из части периферических тканей.
- Генерализованный цианоз может проявляться во время определенных отравлений (приеме лекарств/токсинов или металлов, таких как серебро или свинец, отравление угарным газом), образуя аномальные соединения гемоглобина, такие как метгемоглобин или сульфоемоглобин.
На основе этих причинных механизмов описаны два основных типа цианоза:
- центральный цианоз (влияет на весь организм);
- периферический цианоз (поражает только конечности или пальцы).
Цианоз может быть ограничен только одним участком тела, например конечностями, и в этом случае он связан с локальными нарушениями кровообращения.
Некоторые дерматологические состояния могут вызвать изменение цвета кожи, имитирующее цианоз, даже при наличии достаточного уровня кислорода в капиллярных ложах.
Цианоз также может быть вызван внешними факторами, такими как большая высота (потому что в воздухе «меньше кислорода») или воздействием холодного воздуха или воды, которые вызывают сужение сосудов.
Центральный цианоз

Центральный цианоз часто возникает из-за проблем с кровообращением или легкими, что приводит к плохому насыщению крови кислородом. Он развивается, когда концентрация дезоксигенированного гемоглобина (пониженный Hb = не оксигенированный) равна или превышает 5 г/100 мл.
У взрослых с нормальными показателями гемоглобина (13,5-17 г/дл у мужчин, 12-16 г/дл у женщин) центральный цианоз проявляется, если насыщение кислородом составляет ≤ 85% (совпадает с недостаточным насыщением O2 в крови).
В норме концентрация дезоксигемоглобина в венозной крови составляет около 3 г/100 мл; это значение варьируется в зависимости от увеличения или уменьшения общего значения Hb. Следовательно, критическая концентрация, которая вызывает цианоз, легче достигается во время полиглобулии, то есть у пациентов с высокой концентрацией гемоглобина (абсолютной) в крови, и с большими трудностями у пациентов с анемией (у этих пациентов насыщение должно падать до около 60%, прежде чем цианоз станет очевидным). В результате, дефицит кислорода может быть более выраженным у пациентов с анемией, у которых нет цианоза, чем у пациентов с цианозом с высоким уровнем гемоглобина в крови.
Возможные причины центрального цианоза включают:
1. Центральная нервная система (нарушение нормальной вентиляции):
- внутричерепное кровоизлияние;
- злоупотребление определенными наркотиками ли передозировка наркотиками (например, героином);
- тонико-клонический кризис (например: эпилептический припадок).
2. Дыхательная система:
- пневмония;
- бронхиолит;
- бронхоспазм (например, астма);
- лёгочная гипертензия;
- тромбоэмболия легочной артерии;
- плевральный выпот;
- фиброз легких;
- гиповентиляции;
- хроническая обструктивная болезнь легких (эмфизема и хронический бронхит);
- обструкция верхних дыхательных путей.
3. Сердечно-сосудистая система:
- Врожденные пороки сердца (например, тетралогия Фалло, порок сердца с лево-правым шунтом, дефекты перегородки и т. д.);
- сердечная недостаточность;
- вальвулопатии;
- инфаркт миокарда;
- выраженная гипотензия (шок);
- хронический перикардит.
4. Другие причины:
- тяжелая метгемоглобинемия (перепроизводство аномального гемоглобина);
- полицитемия;
- обструктивное апноэ во сне;
- снижение парциального давления кислорода в атмосфере: на большой высоте цианоз может развиться на высотах> 2400 м;
- гипотермия (длительное воздействие холода);
- синдром Рейно (из-за серьезного ограничения притока крови к пальцам рук и ног);
- акроцианоз (стойкий, безболезненный и симметричный цианоз рук, ног или лица, вызванный спазмом мелких сосудов кожи, в ответ на холод).
Периферический цианоз
В этом случае у пациентов с цианозом происходит нормальное насыщение системного артериального кислорода, но их периферическое кровообращение замедляется (застой крови в тканях). Цианоз может быть результатом артерио-венозной разницы в оксигенации, что может привести к увеличению выделения кислорода периферическими тканями.
Все факторы, которые способствуют центральному цианозу, могут вызывать появление периферических симптомов; тем не менее, периферический цианоз может также возникнуть при отсутствии сердечной или легочной дисфункции.
В причинах периферического цианоза могут быть виноваты:
- все наиболее распространенные причины центрального цианоза;
- венозная гипертензия;
- снижение сердечного выброса (например: сердечная недостаточность, гиповолемия и т. д.);
- артериальная обструкция (например: заболевание периферических сосудов);
- венозная обструкция (например: тромбоз глубоких вен, тромбофлебит и т. д.);
- генерализованная вазоконстрикция из-за воздействия холода (синдром Рейно).
Диагностика цианоза
Оценка состояния пациента с цианозом включает следующие этапы:
- Анамнез: наличие врожденного порока сердца, приема лекарств или воздействия химических веществ (которые приводят к аномалиям гемоглобинам).
- Медицинское обследование для дифференциации центрального цианоза от периферического;
- Если цианоз локализован на одном конце, исследуется наличие периферической сосудистой обструкции;
- Выявление наличия симптомов барабанных палочек (пальцев Гиппократа): иногда сочетание цианоза с пальцами Гиппократа свидетельствует о наличии врожденных пороков сердца и легочных заболеваний;
- Анализы крови, включая: общий анализ крови, спектроскопический и электрофоретический анализ гемоглобина (для измерения аномального гемоглобина);
- Рентгенограмма грудной клетки;
- Электрокардиограмма (ЭКГ) для измерения электрической активности сердца;
- Проверка дыхательных путей и легочной функции.
Лечение цианоза
Цианоз, как правило, указывает на то, что организм не может получить достаточно кислорода. Лечение основного заболевания (например, болезни сердца или легких) или основной причины может восстановить соответствующий цвет кожи.
В некоторых случаях острый цианоз может быть симптомом опасного для жизни состояния или серьезного заболевания, которое должно быть немедленно обследовано в неотложном порядке. В целом, медицинское вмешательство должно быть осуществлено в течение 3-5 минут.
Источник
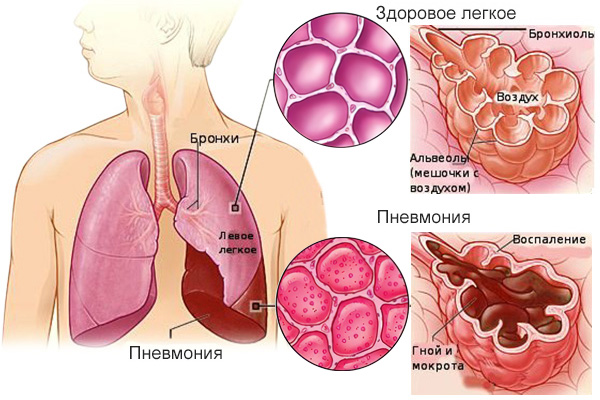
Пневмония – это воспаление лёгких, опасное заболевание, которое может стать причиной летального исхода. Воспаление чаще всего вызывается бактериями и вирусами. Отсутствие лечения грозит серьезными последствиями. Поэтому так важно знать все признаки, которыми проявляется болезнь.
Причина пневмонии – это инфекция, попавшая в легкие. Патогенная флора может быть представлена вирусами, бактериями или грибками. Органы дыхания реагируют на атаку воспалением, в ходе которого в альвеолах начинает скапливаться жидкость. Нормальное прохождение потока воздуха становится невозможным, что обуславливает появление первых симптомов пневмонии.
МКБ-10: J12, J13, J14, J15, J16, J17, J18, P23.
МКБ-9: 480-486, 770.0
Основной путь передачи инфекции, вызывающей пневмонию – воздушно-капельный. Распространитель выделяет вирусы и бактерии в воздух во время разговора, кашля или чихания. Эти невидимые невооруженным взглядом частицы попадают на слизистые оболочки здорового человека, после чего достигают легких.
Не исключен гематогенный путь передачи болезни. В этом случае инфекция распространяется по крови из других источников воспаления, имеющихся в организме. Причиной воспаления легких могут стать бактерии, проживающие в носоглотке.
У взрослых людей самыми частыми возбудителями пневмонии являются стрептококки и микоплазмы. Они могут существовать на дерме и в дыхательных путях. Стрептококки – главные виновники развития пневмонии у людей пожилого возраста. У пациентов с заболеваниями почек пневмония может быть вызвана энтеробактериями. У курильщиков чаще высеивается гемофильная палочка.
Как распознать самые первые признаки начинающейся пневмонии?
На ранней стадии развития болезни симптомы могут иметь разную интенсивность. Значение имеет возраст человека, состояние его иммунной системы, особенности организма в целом. Пневмония может манифестировать остро, при этом самочувствие больного резко ухудшается. В других клинических случаях болезнь развивается медленно, в течение нескольких дней или даже недель.
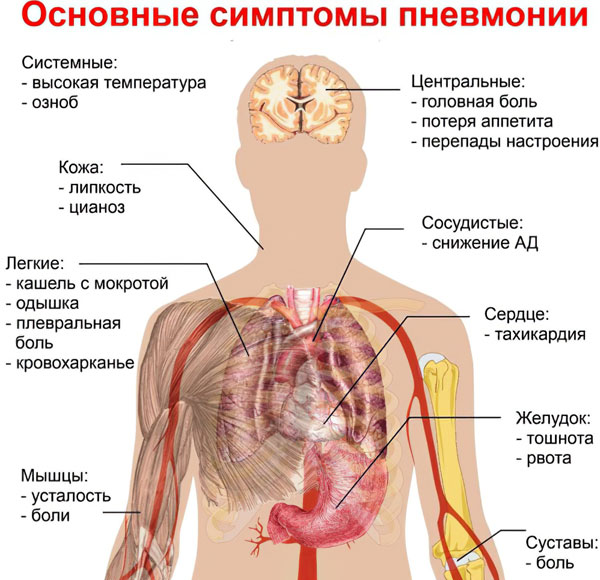
Первые симптомы, позволяющие заподозрить пневмонию:
Кашель, сохраняющийся в течение нескольких дней или недель. С течением времени он не прекращается, а набирает силу. Кашель может быть разным: с мокротой или без, частым и редким.
Гипертермическая реакция. Не исключена лихорадка с повышением температуры тела до 39-40 градусов. В других случаях она сохраняется на уровне субфебрилитета (37 – 37,5 градусов).
Одышка, чувство нехватки воздуха.
Повышенная утомляемость.
Хрипота.
Ринит, боль и першение в горле.
Спутанность сознания.
Нежелание принимать пищу, тошнота, разжижение стула.
С момента заражения и до появления первых симптомов может пройти от 2 до 4 дней. Когда инкубационный период завершится, появятся первые признаки заболевания. Чтобы не допустить его прогрессирования, необходимо сразу же обратиться к специалисту.
Врач аллерголог-иммунолог Ильинцева Н. В. в МЦ Аллегрис: кашель или пневмония?
Симптомы пневмонии у взрослого человека
Факторами, спровоцировавшими развитие болезни у взрослого человека, могут стать:
Снижение иммунитета.
Переохлаждение организма.
Инфекционные заболевания: грипп, воспаление бронхов и пр.
На первый план выходит сильный кашель. Именно он является главным симптомом болезни. Кашель может быть сухим, но чаще всего он сопровождается отделением мокроты. Слизь вязкая, может иметь желтоватый или зеленоватый оттенок. При повреждении альвеол в мокроте видны прожилки крови.
Чуть позже к кашлю присоединяются другие симптомы:
Боль в груди.
Повышение температуры тела.
Невозможность совершить глубокий вдох.
Озноб.
Учащенное сердцебиение и пр.
Клиническая картина пневмонии может различаться, в зависимости от конкретной истории болезни.
Специалисты выделяют 4 возможных варианта ее течения:
Начало заболевания напоминает обычное ОРЗ или грипп. У человека резко повышается температура тела, он чувствует слабость, боль в мышцах. Сначала появляется сухой кашель, который позже становится влажным. Больного знобит, начинают беспокоить боли в грудной клетке, одышка, ощущение нехватки воздуха.
Болезнь манифестирует с незначительного повышения температуры на 0,5 градуса. Кашель влажный, в грудной клетке слышны хрипы. Человек испытывает слабость, у него болит голова.
Заболевание может протекать скрыто. При этом температура тела остается в норме, кашель не беспокоит. Единственным симптомом является недомогание, которое можно принять за обычную усталость. Пневмонию обнаруживают случайно, при проведении ежегодной флюорографии.
Пневмония может иметь затяжной характер, при котором острая фаза сменяется ремиссией. Когда болезнь приглушается, человека беспокоит только сухой кашель. При обострении повышается температура тела, начинает отделяться мокрота, появляется боль в груди.
Самостоятельно дифференцировать воспаление легких от других болезней органов дыхательной системы сложно. Натолкнуть на мысль о пневмонии должен кашель с мокротой, который не проходит с течением времени, а становится лишь сильнее. Также должно настораживать повышение температуры тела, озноб, сильная слабость.
Определяющим симптомом развивающейся пневмонии является невозможность набрать полную грудь воздуха. Каждый глубокий вдох сопровождается кашлем или болью. Выставить диагноз при обычном осмотре невозможно. Для подтверждения пневмонии необходима качественная диагностика.
Симптомы пневмонии определяются возбудителем болезни. Тяжелее всего протекает пневмония на фоне гриппа H1N1 и при поражении легких легионеллами. Такая пневмония протекает в острой форме, сопровождается осложнениями, которые плохо поддаются лечению.
Отличительные признаки пневмонии у подростков
Причины пневмонии у подростков не отличаются от тех, которые вызывают болезнь у взрослых людей. Спровоцировать ее могут вирусы или бактерии, вероятность воспаления выше на фоне сниженного иммунитета.
Главным симптомом, который должен настораживать, является кашель. Чаще всего он сухой с небольшим количеством мокроты, имеющей цвет ржавчины.
К другим признакам заболевания относятся:
Резкое ухудшение самочувствия.
Повышение температуры.
Одышка и затрудненное дыхание.
Боль в области грудной клетки, которая усиливается при кашле и при попытке совершить глубокий вдох.
Упадок сил, немотивированная усталость.
Ночная потливость.
Симптомы воспаления легких будут отличаться, в зависимости от источника инфекции:
Если пневмония спровоцирована стрептококками или стафилококками, у больного на первый план выходит сильный кашель. Температура тела повышается до субфебрильных отметок, усиливаются боли в грудной клетке.
Когда болезнь – это следствие поражения легких вирусами, температура тела повышается внезапно. Чаще всего наблюдается лихорадка, с сильным кашлем и пенистой кровянистой мокротой.
Незначительное повышение температуры тела, озноб, суставные и мышечные боли, повышенная потливость и бледность кожи – все это признаки атипичной пневмонии. Ее возбудители: микоплазмы, легионеллы, хламидии.
У детей в возрасте от 13 до 17 лет пневмония протекает легче, чем у взрослых и пожилых. Как правило, прогноз благоприятный, но он значительно ухудшается при ослаблении организма хроническими болезнями или иммунодефицитными состояниями.
Отличия у пожилых людей

Пневмония у пожилых людей диагностируется часто, что связано с ослаблением иммунитета и ухудшением защитных функций дыхательной системы. Чем старше пациент, тем больше он уязвим перед инфекциями.
Первым признаком болезни становится кашель. Он сухой, мокрота отделяется в минимальных количествах.
Особую опасность пневмония представляет для пациентов с болезнью Альцгеймера, со слабым иммунитетом, с инсультом в анамнезе. У них кашлевой рефлекс ослаблен, из-за чего болезнь может долгое время оставаться недиагностированной.
Ярким симптомом воспаления легких у людей в возрасте является выраженная одышка. Она беспокоит человека даже после минимальной физической нагрузки, может появиться в состоянии покоя. Температура тела чаще всего повышена, но в 20% случаях она может оставаться в пределах нормы.
Иногда первым признаком болезни становится апатия, которая сопровождается хронической усталостью, дневной сонливостью, отказом от пищи. Человек перестает интересоваться происходящими вокруг него событиями, теряет интерес к волновавшим раньше делам. Нередко к перечисленным симптомам добавляется недержание мочи. В такой ситуации часто выставляется неверный диагноз – старческое слабоумие. Врача должны насторожить обострения хронических заболеваний, прогрессирование сахарного диабета или сердечной недостаточности.
Если у больного отсутствует кашель, не повышается температура тела, прогноз менее благоприятный. Несвоевременно выставленный диагноз приводит к развитию осложнений.
Пневмония у пожилых лежачих больных – серьезная проблема, с которой сталкиваются во всем мире. Риск развития отека легких повышается на фоне сердечной недостаточности, эмфиземы легких и ХОБЛ.
Как распознать пневмонию у детей?

У детей пневмония редко развивается как первичная патология. Чаще она является следствием перенесенной простуды, гриппа, бронхита и пр. Родители должны внимательно следить за самочувствием ребенка, чтобы вовремя обнаружить у него симптомы воспаления легких и начать лечение.
Пневмония у детей начинается с недомогания и слабости. Позже присоединяется температура, усиливается потливость, пропадает аппетит. Дыхание становится учащенным. В минуту количество вдохов-выдохов может достигать 50 и более, при норме в 20-40.
Симптомы, по которым у ребенка можно заподозрить пневмонию:
После перенесенного ОРВИ или гриппа наступает временное улучшение, сменяющееся резким ухудшением со скачком температуры и слабостью.
У ребенка появляется одышка.
На фоне кашля и насморка наблюдается необычная бледность кожных покровов.
Температура повышена, а жаропонижающие препараты дают кратковременное облегчение.
Дети младше года становятся вялыми, капризными, спят дольше, чем обычно, отказываются от еды.
Отличительные симптомы разных видов пневмонии
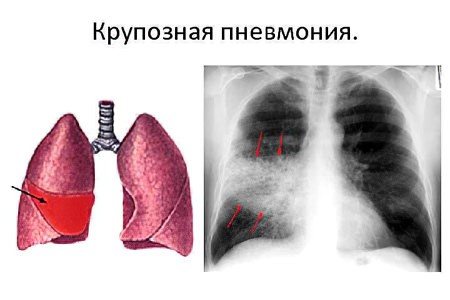
В зависимости от типа пневмонии, будут отличаться ее симптомы. Крупозная пневмония одна из самых опасных. При этом типе воспаления страдает целое легкое. Высок риск развития одно- или двусторонней пневмонии.
Симптомы крупозной формы:
Лихорадка.
Односторонняя боль в грудной клетке, которая усиливается при вдохе.
Появление на шее пятен красного цвета. Они локализуются со стороны воспаленного легкого.
Одышка и сухой кашель, который все время усиливается.
Посинение губ.
Изменение цвета мокроты на желтый или коричневый, с кровью. Это происходит через несколько дней от начала болезни.
Симптомы интоксикации организма. В тяжелых случаях больной находится в бессознательном состоянии или бредит.
Симптомы атипичной формы, вызванной различными возбудителями:
Микоплазмы. У больного появляется насморк и боль в горле, кашель сухой. В дальнейшем присоединяется боль в суставах и мышцах, лимфатические узлы увеличиваются в размерах, периодически случаются носовые кровотечения.
Хламидии. Температура тела повышается до 38-39 градусов, набухают лимфатические узлы. В дальнейшем присоединяется дерматит и бронхит, больной начинает страдать от аллергии, которой ранее не наблюдалось.
Легионеллы. Заболевание сопровождается резким скачком температуры до 40 градусов, ознобом, головной болью, кашлем без мокроты. Эта разновидность пневмонии чаще остальных приводит к гибели пациента. Смертность достигает 60%.
Симптомы хронической формы:
Кашель с мокротой, беспокоящий больного время от времени. В слизи могут присутствовать гнойные включения.
Тахикардия, одышка.
Тяжелое дыхание.
Ринит.
Ослабление иммунитета, слабовыраженные симптомы интоксикации.
Похудание, отсутствие желания принимать пищу.
Ночная потливость.
Периодические обострения болезни, при которых повышается температура тела, появляется сильный кашель.
Симптомы очагового воспаления:
Болезнь манифестирует незаметно, симптомы нарастают волнообразно.
Легкое течение очаговой пневмонии сопровождается колебаниями температуры тела, но она редко превышает отметку в 38 градусов. Больные отмечают усиленную потливость, учащенное сердцебиение.
Среднетяжелое течение сопровождается повышением температуры тела до 39 градусов. Человек страдает от сильной одышки, боли в груди. Кожные покровы становятся цианотичными.
В последнее время все чаще наблюдается очаговая пневмония, имеющая атипичное течение и минимальный набор симптомов.
Отличия пневмонии от бронхита
Бронхит и пневмония – это разные заболевания, поражающие ограны дыхания. Они имеют схожие симптомы, поэтому дифференцировать их бывает сложно.
Основные отличия:
В 90% случаев бронхит вызывают вирусы, а пневмонию – бактерии.
Температура тела при воспалении бронхов редко повышается до лихорадочных отметок.
Мокрота при бронхите светлая. У больных пневмонией она отдает зеленью или желтизной, возможно появление в ней крови.
При бронхите хрипы в легких сухие, а при пневмонии влажные.
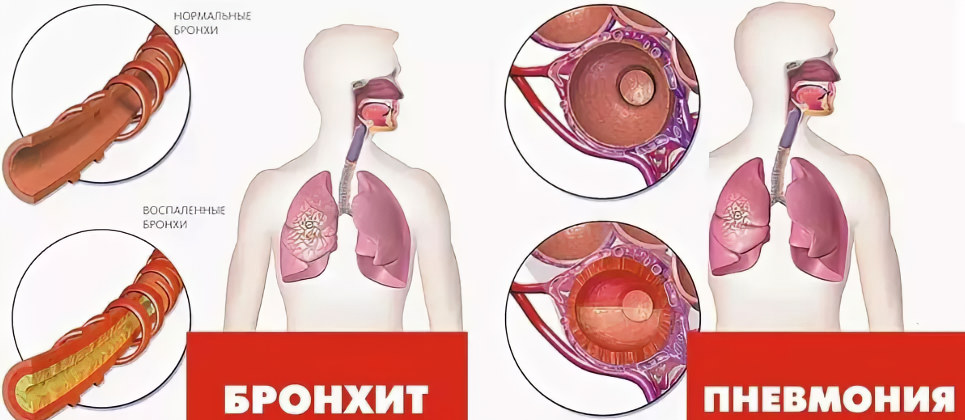
Самостоятельно отличить пневмонию и бронхит невозможно, необходима консультация специалиста.
Может ли быть пневмония без симптомов?
Пневмония без симптомов, либо с минимальным набором признаков может развиваться у людей с ослабленным иммунитетом. Такая же клиническая картина наблюдается при атипичном течении болезни.
Часто симптомы пневмонии отсутствуют у пожилых людей. Однако полное отсутствие каких-либо признаков – большая редкость. Организм все равно дает сигналы о развивающейся болезни. Это может проявляться потливостью, утомляемостью, снижением иммунитета, одышкой, учащенным сердцебиением. Главное, следить за своим здоровьем и не затягивать с обращением к доктору.
Симптомы, при которых нужно вызвать врача
Врача необходимо вызвать на дом при появлении следующих симптомов:
Кашель начал проходить, но потом внезапно усилился.
Дыхание участилось, появилась одышка.
При глубоком вдохе беспокоят боли в груди.
Мокрота имеет желтый, зеленый или коричневый цвет.
Температура тела не сбивается лекарственными средствами, держится на отметке в 38 градусов и выше.
Кожные покровы бледнеют.
Поводом для вызова специалиста должно стать сочетание 3 и более симптомов.
Симптомы, при которых нужно звонить в скорую
Звонить в скорую помощь нужно в следующих случаях:
Сознание спутано, больной бредит, у него нарушена координация.
Дыхание тяжелое, учащенное.
Верхнее давление опускается ниже 90 мм. рт. ст.
Нижнее давление опустилось до 60 мм. рт. ст.
Если у человека имеется хотя бы 1-2 признака из перечисленных, необходимо вызывать бригаду медиков. Пневмонию расценивают как тяжелую, если пациент истощен, страдает от алкоголизма, сахарного диабета, патологий головного мозга, хронических болезней легких. Отягощающим фактором является возраст старше 60 лет.
Диагностика
Диагностика пневмонии включает в себя следующие этапы:
Первичное посещение врача, во время которого он собирает анамнез, осматривает пациента, слушает его дыхание.
Прохождение рентгенографии легких. Затемнение на снимках позволяет визуализировать воспаленные участки.
Сдача крови, мочи и мокроты на анализ. Эти исследования позволяют оценить степень выраженности воспаления (по уровню лейкоцитов и СОЭ). Изучение мокроты дает информацию о возбудителе инфекции.
Прохождение КТ или МРТ легких, фибробронхоскопии. Эти исследования назначают в том случае, когда у врача остаются сомнения в точности диагноза.
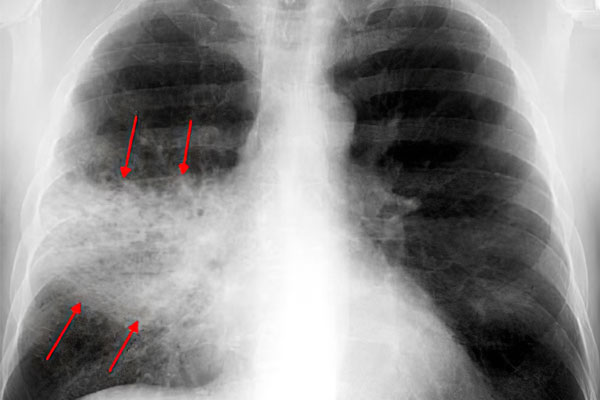
Диагностировать пневмонию может только врач, на основании ряда исследовательских процедур. Ее симптомы имеют определенную схожесть с бронхитом и другими болезнями легких. Поэтому медлить с обращением к специалисту не следует.
Лечение
Если заболевание протекает в легкой форме, то госпитализация не требуется. В стационар направляют только тех пожилых пациентов, у которых помимо пневмонии обостряются хронические заболевания.
Бактериальная пневмония требует терапии антибиотиками широкого спектра действия. Вирусная или грибковая инфекция лечится противовирусными и противогрибковыми препаратами. Обязательно проводится терапия, направленная на облегчение симптомов. Пациенту назначают препараты для снижения температуры тела, муколитики, обезболивающие средства.
Больной должен придерживаться постельного режима, правильно питаться, получать блюда богатые белком и витаминами, пить достаточное количество воды. Ускорить выздоровление помогают витамины и иммуностимуляторы.
Хорошо зарекомендовали себя физиотерапевтические процедуры: электрофорез, массаж, ингаляции, магнитотерапия и пр. Лечение пневмонии дома возможно, но только в качество вспомогательной терапии.
Видео: врач-фтизиатр высшей категории Молодая О. Ю. – симптомы пневмонии, как распознать заболевание:
Источник
