Что опаснее левосторонняя или правосторонняя пневмония

Левосторонняя пневмония – это самая редкая форма воспаления лёгкого, которое фиксируется значительно реже, чем правого, однако является более опасной формой заболевания, которое отличается тяжелыми клиническими симптомами.
Если анализировать всю заболеваемость пневмонией, вызванной внегоспитальными факторами, то показатель смертности составляет около 5%. Подавляющее большинство летальности приходится именно на левостороннее воспаление лёгких.
Тяжесть патологии зависит от типа возбудителя, общего иммунного статуса больного, масштаба воспалительного очага. В ряде случаев пневмония протекает без характерной симптоматики. Установить диагноз может профильный специалист на основании дополнительных, аппаратных методов диагностики.
Как возникает заболевание?
Лёгкие — главный парный орган дыхательной системы, в котором осуществляется преобразование кислорода в углекислый газ. Лёгочная ткань состоит из специфических клеток — альвеол, которые выполняют основную дыхательную функцию.
Анатомически левое и правое лёгкое отличаются друг от друга. Правое — выполнено тремя долями, левое — двумя, так как имеет сердечную вырезку. Каждая из долей включает в себя более мелкие сегменты.
Воспалительный очаг в альвеолярной ткани появляется после внедрения, фиксации и активной жизнедеятельности патогенного возбудителя — вируса, бактерии, грибка. В начале заболевания под удар попадают бронхи, а в последствии — масштабы болезнетворного процесса выходят за их пределы.
Особенность левосторонней пневмонии в том, что патологические преобразования воспалительного характера могут сформироваться после травмы, оперативного вмешательства, инъекций, проведенных с нарушением правил стерильности. В этом случае происходит распространение инфекции с током лимфатической жидкости или крови.
Нисходящий путь зарождения левостороннего воспаления лёгких наблюдается при инфекционном эндокардите. При этом состоянии бактериальное воспаление эндокарда (средняя оболочка сердца) может распространиться на близлежащую легочную ткань.
Признаки пневмонии, как правило, определяются только в одном лёгком — левом или правом. Одностороннее воспаление может охватывать разную площадь, от которой зависит форма заболевания:
На небольшой участок — очаговая форма.
В одном или нескольких сегментах — сегментарная/полисегментарная форма. В правом лёгком наиболее часто страдают II, VI, X сегменты, в левом — VI, VIII, IX, X.
В отдельной доле — верхнедолевая или нижнедолевая пневмония.
Во всех долях лёгкого — долевая форма.
Если процесс распространяется на всё лёгкое, регистрируется тотальная форма воспаления.
Левосторонняя пневмония возникает не только при воздушно-капельном заражении человека. Источником заболевания могут стать хирургические вмешательства, бактериальные инфекции внутренних органов, эндокардит.
Отличие правосторонней и левосторонней пневмонии
Формирование левосторонней пневмонии наблюдается достаточно редко. Это обусловлено анатомическими свойствами бронхиального дерева. Дело в том, что левый бронх уже правого, что значительно осложняет его дренирование, кровоснабжение. Своеобразное строение негативно влияет на полноту получаемого лечения. Активные соединения лекарственных препаратов не могут транспортироваться к очагу воспаления в полном объёме. Недостаточное медикаментозное воздействие может существенно затянуть терапию, способствовать трансформации заболевания в затяжную форму, провоцировать развитие тяжелых последствий.
Анатомические особенности позволяют возбудителям пневмонии легче и быстрее проникать именно в правое лёгкое. Самые распространенные патогены — гемофильная палочка, пневмококк, стафилококк. Левое лёгкое наиболее уязвимо для атипичных возбудителей, которые поражают его клетки на фоне ослабленного иммунитета.
Формирование воспаления в верхней доле левого лёгкого отличается стремительным характером, быстрым нарастанием и усугублением клинической картины. Нижнедолевая левосторонняя пневмония чаще всего регистрируется у больных с сердечно-сосудистыми расстройствами.
Клиническая картина
Тяжесть заболевания, тип возбудителя, его восприимчивость к специфической терапии, иммунный статус и возраст больного, масштабы патологического очага — всё это факторы, влияющие на клиническую картину пневмонии.
Внегоспитальная пневмония может протекать в соответствии с двумя основными синдромами:
Типичный синдром. Заболевание проявляется внезапно, характеризуется резким нарастанием температуры тела, возникновением кашля с гнойным отделяемым. Больные жалуются на болезненные ощущения в груди. При исследовании определяются зоны уплотнения в лёгочной ткани. Типичный синдром развивается при инфицировании аэробными и анаэробными микроорганизмами, часть которых развивается в ротовой полости.
Атипичный синдром. Пневмония отличается постепенным усугублением симптомов. Для заболевания характерно появление внелегочной симптоматики — головной боли, миалгии, расстройства пищеварительной функции. Рентгенография показывает незначительные изменения в лёгком. Заболевание развивается при инфицировании хламидия пситаки, туляремией, гистоплазмой, микоплазмой, легионеллой, клебсиеллой.
Признаки заболевания в зависимости от типа возбудителя
Симптомы пневмонии обусловлены типом инфекционного агента. Отличия можно наглядно представить в виде таблицы.
Возбудитель | Особенности клинической картины |
Микоплазма | Зачастую приводит к гемолитической анемии, мультиформной эритеме, энцефалиту, поперечному миелиту, поражению барабанных перепонок |
Легионелла | Характеризуется нарушениями сознания, расстройством функций печени и почек, снижением уровня солей натрия в моче |
Хламидии | При осмотре определяются свистящие хрипы, признаки ангины, осиплость голоса |
Золотистый стафилококк | Первичными признаками являются лихорадка, нарушение дыхания в виде одышки. В дальнейшем присоединяется мокрота, уплотняется легочная ткань |
Нокардии | Для патологии характерно образование своеобразных метастатических очагов на коже, в отделах центральной нервной системы |
Пневмония может развиться, как осложнение, на фоне основной инфекции:
При сезонной вспышке определенного штамма вируса гриппа.
Во время кори, ветряной оспы в сочетании с появлением характерной сыпи.
При синцитиальном вирусе — респираторная инфекция, которая чаще всего наблюдается у детей и взрослых с иммуносупрессией.
Цитомегаловирус— у пациентов с ВИЧ, больных, проходящих иммуноподавляющую терапию после трансплантации органов.
Если пневмония является основной патологией, то клиническая картина проявляется в виде стремительного нарастания температуры тела, лихорадки, упорного сухого кашля без выделения мокроты. Характерно присоединение внелегочных симптомов. На фоне кори, гриппа или ветряной оспы проявляется нарушение дыхательных функций, которые провоцируют развитие вторичного воспаления лёгких.
Пневмония вторичного происхождения может сформироваться одновременно с основным инфекционным заболеванием, независимо от его вирусного или бактериологического происхождения. В ряде случаев воспаление лёгких проявляется, как отдаленное осложнение, спустя несколько дней после ослабления основной симптоматики.
Основные симптомы

Клинические проявления мало чем отличаются от пневмонии другой локализации. Больные жалуются на:
Значительное повышение температуры до 40°С.
Надсадный кашель.
Приступы ночной потливости.
Вязкую мокроту.
При осмотре определяется тахипноэ, синюшность ногтей, акроцианоз.
Одна и та же форма пневмонии протекает совершенно по-разному у разных пациентов. Верификация одинакового возбудителя не может означать одинаковое протекание заболевания и схожий прогноз у различных больных.
Диагностика
Первые признаки левосторонней пневмонии врач может заметить при осмотре больного. Во время дыхательных движений визуально определяется отставание левой части грудной клетки. При перкуссии над пораженными участками левого лёгкого фиксируется более короткий звук. Аускультативно определяются мелкопузырчатые хрипы, признаки крепитации.
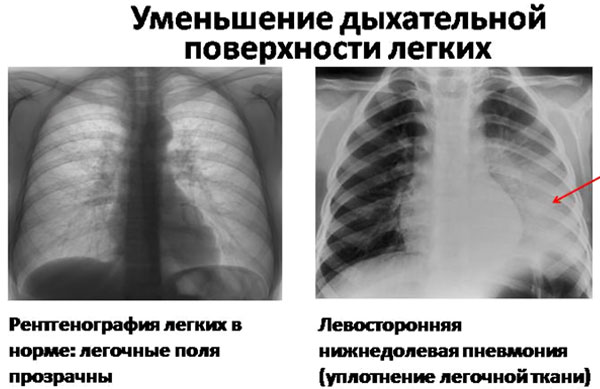
Окончательный диагноз устанавливается после рентгенологического исследования. На снимках в верхней или нижней доле регистрируются участки инфильтрации. Если требуется более детальная, уточняющая информация, показано выполнение компьютерной томографии, бронхоскопии.
Лабораторная диагностика. Для установления типа возбудителя проводят бактериологический анализ мокроты.
Исследование крови позволяет установить уровень лейкоцитоза со сдвигом формулы, более высокую СОЭ. Биохимия крови определяет параметры основного плазменного белка.
Лечение
Как мы уже неоднократно говорили, левосторонняя пневмония требует назначения длительного комплексного лечения.
Перед врачами ставится ряд задач:
Ликвидация инфекционного агента.
Восстановление дренажной функции бронхов.
Стабилизация общего иммунитета и устойчивости лёгких к внешним факторам.
Антибактериальная терапия

Антибиотики прописывают как можно раньше, при малейшем подозрении на пневмонию. Этот шаг позволяет облегчить основную симптоматику, предупредить развитие осложнений. Назначение того или иного препарата осуществляется врачом. Он же устанавливает продолжительность приема антибиотика.
Если воспаление лёгких проходит без обострения других хронических расстройств в легкой или среднетяжёлой форме, назначают препараты класса аминопенициллинов, макролидов. В случае, когда пневмония усугубляется сопутствующими патологиями, целесообразно применение цефалоспоринов II-III поколения, амоксиклава в сочетании с макролидами последнего поколения.
Если в течение 2-3 суток не происходит улучшение состояния больного, антибактериальный препарат меняют. Определенный положительный эффект наблюдается при назначении фторхинолонов III-IV поколения (моксифлоксацин, левофлоксацин). В случае, когда пневмония проходит без осложнений, разрешено лечение дома. Больной принимает все предписанные фармсредства, а лечащий врач периодически навещает его и следит за динамикой заболевания. Когда человек отмечает положительные результаты терапии, нельзя самостоятельно прекращать прием того или иного препарата. Это может усугубить общую картину заболевания, особенно у младенцев, детей, возрастных пациентов. Только врач назначает или отменяет лечение.
Пневмония в тяжёлой форме требует госпитализации больного в специализированное отделение. Антибактериальные препараты вводят внутримышечно или внутривенно. Сначала назначают аминопенициллины. Если лечение не даёт положительных сдвигов, начинают использование цефалоспоринов последнего производства, макролидов, респираторных фторхинолонов.
Дополнительные терапевтические методы
Для разжижения мокроты и смягчения её удаления назначают муколитики. Это группа препаратов, способных активизировать функциональность ресничек бронхиального эпителия. В целях детоксикации показаны вливания солевых растворов, глюкозы, альбумина. Для стимулирования общих защитных свойств организма показаны иммунные препараты.
На повышение дренажных свойств бронхов положительно влияет щелочное питьё. Когда стабилизируется температура, разрешается массаж, выполнение некоторых упражнений прямо в постели. Для облегчения устранения отделяемого пациенты с левосторонней пневмонией должны больше лежать на правом боку. Определенную пользу приносит дыхательная гимнастика.
После того, как пациент с левосторонней пневмонией выздоравливает, рекомендован длительный курс иммуностимулирующих препаратов, витаминных комплексов для усиления иммунитета.
Полное восстановление больных после перенесенной левосторонней пневмонии наблюдается практически в 70% случаев. Достаточно высокие показатели обусловлены ранним обращением пациентов в лечебные учреждения, всесторонней диагностикой и комплексным лечением. Вероятность появления осложнений чаще всего связана с наличием параллельных хронических заболеваний, подавляющих защитные функции организма.
Видео – как не умереть от воспаления легких:
Источник
Односторонняя пневмония поражает одно легкое, встречается правосторонняя и левосторонняя пневмония. Односторонняя пневмония может локализоваться в верхней, средней или нижней части легкого. Односторонняя пневмония относится к острым инфекционным процессам паренхимы сегментов дыхательного органа с внутриальвеолярной экссудацией в пределах одного сегмента легкого.

Врач отделения терапии Юсуповской больницы при постановке диагноза не будет употреблять термин «односторонняя пневмония», а укажет сегмент поражения легкого и с какой стороны находится пораженный орган. Врач определит, где лучше проходить лечение заболевания. Если воспаление легких находится на начальной стадии и течение процесса не тяжелое, то пациент может лечиться амбулаторно. Пожилые люди и ослабленные пациенты проходят лечение пневмонии в стационаре.
Одностороннее воспаление легких: симптомы
Симптомы односторонней пневмонии могут появиться на второй-третий день в виде высокой температуры и недомогания. Появляется кашель, сначала сухой, лающий, затем с выделением мокроты. В некоторых случаях не происходит вовлечения в воспалительный процесс верхних дыхательных путей – пневмония проходит без кашля. Во время пневмонии появляются симптомы нарушения сердечной деятельности – тахикардия, боли в области сердца, одышка. При вдохе появляется боль в области грудной клетки и живота. Цвет кожи больного имеет бледный оттенок, носогубный треугольник приобретает синюшный оттенок.
Одностороннее воспаление легких отличается в большинстве случаев более легким течением, чем течение заболевания при двусторонней пневмонии. При несвоевременном начале лечения заболевание может привести к тяжелым осложнениям и смерти. Течение заболевания зависит от возбудителя пневмонии, возраста пациента, своевременности и адекватности терапии. Односторонняя пневмония может быть осложнением гриппа, ветряной оспы, аденовирусной и других вирусных инфекций. Пневмонию вызывают различные бактерии и грибы, атипичные микроорганизмы.
У детей пневмония может вызвать осложнения в виде менингита, отита, воспалительных процессов в других органах. Осложнения после пневмонии могут проявиться в виде отека легких, тяжелой дыхательной недостаточности, сердечной недостаточности. Нередко к вирусной инфекции присоединяется бактериальная или грибковая инфекция, течение заболевания осложняется.
Односторонняя пневмония наиболее часто поражает правое легкое – это происходит из-за особенностей строения дыхательной системы. Скопление бактерий начинается в правом бронхе из-за его направления вниз, из-за более широкого и короткого размера бронха. Кровоснабжение правой части бронхиальной системы слабее кровоснабжения левой части бронхов. Очень сложно предотвратить развитие воспаления паренхимы при скоплении патологических бактерий в правой части бронхиальной системы – размножение бактерий происходит быстрее, чем их гибель, терапия затруднена из-за слабого кровообращения.
Правосторонняя и левосторонняя пневмонии
Правосторонняя пневмония имеет определенные сложности при лечении – чаще всего начальная стадия заболевания проходит с маловыраженной симптоматикой, пневмония определяется на поздних стадиях развития. Признаками правосторонней пневмонии могут быть прожилки крови в мокроте, вязкая мокрота, боль в грудной клетке при вдохе.
Левосторонняя пневмония встречается двух типов – типичная и атипичная. Типичная пневмония вызывается бактериальными инфекциями, атипичное воспаление легких вызывается микоплазмами, хламидиями и другими атипичными микроорганизмами. Левосторонняя пневмония считается более опасной формой заболевания, чем правостороннее воспаление легких. Чаще всего левосторонней пневмонией болеют маленькие дети и ослабленные, пожилые люди, со сниженным иммунитетом и слабым кровообращением в области органов дыхания. Все эти факторы снижают эффективность терапии.
Односторонняя пневмония у взрослых: лечение
Когда врач обнаруживает одностороннее воспаление легких, лечение будет зависеть от состояния здоровья больного, тяжести пневмонии, возбудителя заболевания. Для пациентов с тяжелым течением односторонней пневмонии Юсуповская больница предоставляет услуги круглосуточного стационара с постоянным наблюдением врача. Лечение односторонней пневмонии проводится с помощью антибактериальной терапии, инфузионной терапии, которая назначается при интоксикации организма, применяются отхаркивающие препараты, низкомолекулярные гепарины для предотвращения деструкции легких. Лекарственные препараты назначаются в зависимости от возбудителя заболевания.
Врачи клиники терапии применяют инновационные методики и препараты для лечения пневмонии, диагностика заболевания проводится на современном оборудовании ведущих производителей мира. Записаться на прием врача можно по телефону Юсуповской больницы.
Источник
Левосторонняя пневмония встречается значительно реже правостороннего воспаления. Эта форма болезни сложнее поддается лечению и считается намного опасней. Примерно 5% случаев внебольничной пневмонии заканчиваются летальным исходом, при этом большую часть из них составляет воспаление левого легкого.
 Развитие левостороннего воспаления легких встречается реже правосторонней пневмонии
Развитие левостороннего воспаления легких встречается реже правосторонней пневмонии
Симптоматика патологии у взрослых и детей определяется объемом поражения, возбудителем, общим состоянием пациента. Признаки болезни могут быть ярко выражены или практически отсутствовать. Диагноз устанавливает врач-пульмонолог.
Как возникает заболевание
Легкие – это губчатый, мягкий, конусообразный парный орган. Они обеспечивают дыхание, в результате чего происходит обмен кислорода и углекислого газа.
Правое легкое образуют три доли, а левое – две. Доли делятся на более мелке структуры – сегменты.
Пневмония развивается после попадания, фиксации и размножения инфекционного агента – бактерий, вирусов, грибов – в эпителии респираторных бронхиол и распространения этих микроорганизмов за пределы бронхиол.
Воспалительный процесс в большинстве случаев протекает только в правом или только в левом легком. При этом поражение может:
- занимать небольшой очаг (очаговая форма);
- локализоваться только в одном или нескольких сегментах (сегментарная и полисегментарная форма);
- распространяться на одну долю (нижнедолевая и верхнедолевая форма);
- распространяться на все доли (долевая форма).
При вовлечении в воспаление всего легкого, говорят о тотальной пневмонии.
Правостороннее воспаление чаще всего затрагивает II, VI, X сегменты, если процесс развился слева – VI, VIII, IX, X сегменты.
Отличия правосторонней и левосторонней пневмонии
Пневмония левого легкого встречается реже, чем правого, что связано с особенностями анатомического строения левого бронхиального дерева.
 Легкие состоят из долей, разделенных на сегменты
Легкие состоят из долей, разделенных на сегменты
Левый бронх уже правого, в связи с чем он хуже дренируется. Из-за более слабого кровообращения лекарственные препараты в полном объеме не доходят до воспаленного участка, что затрудняет терапию и, как следствие, болезнь затягивается, нередко приводя к развитию осложнений.
Наиболее частые возбудители патологии – пневмококки, стафилококки и гемофильная палочка – обычно вызывают развитие правосторонней пневмонии, поскольку, из-за анатомического строения, легче и быстрее в него проникают.
Поэтому чаще всего воспаление левого легкого связано с нетипичными возбудителями, а также возникает на фоне ослабленного иммунитета.
Как проявляется пневмония
Основные симптомы
Клиническая картина болезни определяется объемом поражения легочной ткани, тяжестью течения заболевания, вирулентностью возбудителя, возрастом пациента, резистентностью микроорганизма, наличием сопутствующих заболеваний и другими факторами.
Проявления первичной внебольничной пневмонии (развившейся вне стен больничного учреждения) условно делят на два синдрома.
Типичный синдром
Для патологии характерно острое начало лихорадки с резким повышением температуры тела, кашель с гнойной мокротой, в некоторых случаях отмечается развитие боли в груди, признаки уплотнения легочной ткани.
 Для Streptococcus pneumoniae характерно развитие типичного синдрома пневмонии
Для Streptococcus pneumoniae характерно развитие типичного синдрома пневмонии
Эти признаки наиболее типичны для Streptococcus pneumoniae, но могут отмечаться и при наличии таких возбудителей, как Haemophilus influenzae, смешанная аэробная и анаэробная микрофлора полости рта.
Атипичный синдром
Болезнь развивается постепенно, с преобладанием внелегочных симптомов (в виде головной и мышечной боли, слабости, нарушений со стороны системы пищеварения). На рентгене присутствуют минимальные признаки, выявляемые при физическом обследовании.
 Если возбудителем болезни является Legionella pneumophila, болезнь обычно развивается постепенно
Если возбудителем болезни является Legionella pneumophila, болезнь обычно развивается постепенно
Обычно такое течение характерно для Mycoplasma pneumoniae, Legionella pneumophila, Klebsiella pneumoniae, анаэробов полости рта, Chlamydia psittaci, Francisella tularensis, Histoplasma capsulatum.
Признаки заболевания в зависимости от возбудителя
Особенности течения пневмонии в зависимости от возбудителя:
Вирусная пневмония обычно связана с такими возбудителями, как:
- вирус гриппа: в большинстве случаев – во время зимней эпидемии;
- вирусы кори или ветряной оспы: в комбинации с характерной сыпью;
- респираторный синцитиальный вирус: обычно у лиц с иммуносупрессией и у детей;
- цитомегаловирус: у ВИЧ-инфицированных пациентов или на фоне проведения иммуносупрессивной терапии, которая связана с трансплантацией органов.
Для первичной вирусной пневмонии характерны атипичные проявления, включающие озноб, сухой непродуктивный кашель, лихорадку и преимущественно внелегочные симптомы. Вследствие нарушения барьерной функции дыхательных путей, корь, грипп и ветряная оспа предрасполагают к развитию вторичных бактериальных пневмоний.
Развитие вторичной бактериальной инфекции может происходить после вирусного инфицирования без перерыва либо через несколько дней, на протяжении которых отмечается ослабевание симптомов.
Читайте также:
5 мифов о рентгенологических исследованиях
8 факторов, вредящих здоровью легких
8 советов по профилактике гриппа
Диагностика
При левосторонней локализации воспалительного процесса врач при осмотре отмечает отставание левой половины грудной клетки в дыхании, укорочение перкуторного звука над пораженной областью легкого. При проведении аускультации над левым легким выслушиваются мелкопузырчатые хрипы, крепитация.
 Аускультация имеет важное диагностическое значение
Аускультация имеет важное диагностическое значение
Основной метод диагностики – рентгенологическое исследование. На рентгенограмме, в зависимости от локализации процесса, видны очаги инфильтрации в верхней или нижней доле.
При наличии показаний дополнительно может быть назначена мультиспиральная компьютерная томография, бронхоскопия.
Идентификация возбудителя проводится путем бактериологического исследования мокроты.
В общем анализе крови отмечается повышенное содержание лейкоцитов, увеличенная скорость оседания эритроцитов. В результатах биохимического исследования крови фиксируется увеличение количества С-реактивного белка.
Лечение левостороннего воспаления легких
Лечение левосторонней пневмонии требует комплексного подхода. Основные цели терапии:
- уничтожение возбудителя болезни;
- улучшение дренажной функции бронхов;
- восстановление легочной и общей резистентности.
Антибиотикотерапия
В основе лечения лежит применение антибактериальных препаратов. Чтобы минимизировать вероятность развития осложнений, начинать проводить антибиотикотерапию нужно в как можно более ранние сроки. Выбор препарата, а также определение того, сколько раз в день и в какой дозе его принимать, осуществляется врачом.
При лечении пневмоний легкой и средней тяжести без сопутствующих заболеваний препаратами выбора являются аминопенициллины и современные макролиды. При наличии сопутствующих болезней назначаются бета-лактамы (цефалоспорины II–III поколения, амоксиклав) в комбинации с макролидами нового поколения.
Также проводят монотерапию респираторными фторхинолонами III–IV поколений, к которым относится моксифлоксацин и левофлоксацин. Лечение может проводиться в домашних условиях под контролем врача. При улучшении состояния нельзя самостоятельно изменять схему лечения, особенно это относится к лечению детей, включая грудных, и лиц пожилого возраста.
 Госпитализация показана в случаях высокого риска развития осложнений
Госпитализация показана в случаях высокого риска развития осложнений
При тяжелом течении болезни, а также пациентам с пневмонией средней тяжести течения, имеющим отягощающие факторы риска, требуется госпитализация. В таких случаях антибиотики широкого спектра действия вводятся парентерально (внутривенно или внутримышечно). К препаратам первой линии относятся защищенные аминопенициллины или современные макролиды.
В случае недостаточной эффективности назначают альтернативные средства: цефалоспорины II и III поколений в сочетании с современными макролидами, респираторные фторхинолоны III–IV поколений.
Дополнительные методы терапии
В дополнение к антибиотикотерапии применяются муколитические препараты, действие которых направлено на разжижение мокроты и стимулирование деятельности ресничек мерцательного эпителия. В некоторых случаях показаны бронхолитики.
Для снижения выраженности интоксикации и выведения токсинов из организма вводятся солевые растворы, 5% раствор глюкозы, альбумин. С целью повышения общей реактивности организма назначаются иммунокорригирующие и иммунозаместительные препараты.
 С целью улучшения дренажной функции бронхов показана лечебная физкультура
С целью улучшения дренажной функции бронхов показана лечебная физкультура
Немедекаментозные методы терапии направлены на улучшение дренажной функции бронхов. К ним относятся:
- массаж;
- обильное щелочное теплое питье;
- лечебная физкультура.
Чтобы улучшить отхождение мокроты, пациентам с левосторонней пневмонией рекомендовано лежать на правом боку, выполнять дыхательную гимнастику.
Поскольку развитие левосторонней пневмонии тесно связано со снижением иммунного ответа, важную роль играет усиление сопротивляемости организма.
Видео
Предлагаем к просмотру видеоролик по теме статьи.
Нашли ошибку в тексте? Выделите ее и нажмите Ctrl + Enter.
Источник
