Что это фиброзный тяж после пневмонии
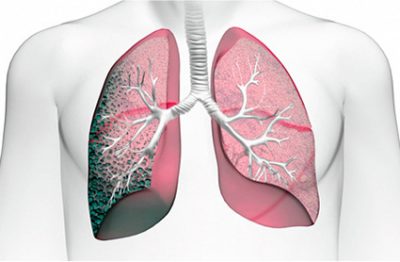
Фиброз — болезнь, которая проявляется ускоренным синтезом коллагена и появлением соединительной ткани. Чаще фиброз наблюдается в молочной железе, печени, легких, предстательной железе. Причиной фиброза является хронический воспалительный процесс, таким образом, организм пытается изолировать очаг.
Виды и причины фиброза легких
Вследствие замещения здоровых клеток соединительной тканью, наблюдается снижение их эластичности. Это препятствует поступлению кислорода в кровеносную систему и затрудняет работу легких и сосудов. Стенки легочных пузырьков на вдохе перестают растягиваться, а при выдохе спадать.
Фиброз легких характеризуется быстрой заменой здоровых клеток на рубцовую ткань. При распространении патология затрагивает бронхи, лимфатические и кровеносные сосуды, иногда прилегающие органы.
По области поражения фиброз делят на следующие виды:
-
 односторонний , затрагивает одну из сторон органа,
односторонний , затрагивает одну из сторон органа, - двусторонний , локально формируется на двух легких,
- очаговый , локализован на отдельном участке,
- тотальный или диффузный , захватывает все легкое.
Локальный фиброз – следствие разрастания рубцовой ткани в результате дистрофии или воспаления. В таком случае поражена небольшая область. Легочная ткань плотнее, а объем легкого меньше. Изменения не отражаются на газообмене. Человек может и не замечать болезнь.
При диффузном фиброзе орган становится плотным и меньше в размерах. Газообменный процесс нарушается. В области поражения много коллагеновых волокон, появляются микроцисты.
В зависимости от того как разрастается соединительная ткань выделяют:
-
 Пневмофиброз. Тяжистый линейный фиброз характеризуется распространением соединительной ткани рядом со здоровой,
Пневмофиброз. Тяжистый линейный фиброз характеризуется распространением соединительной ткани рядом со здоровой, - Пневмосклероз. Ткань замещена на большом участке, происходит уплотнение органа,
- Легочный цирроз. Поражение обширно захватывает бронхи и сосуды.
Патологический процесс необратим, врачи могут только снизить проявление симптомов, улучшив тем самым качество жизни пациента.
Специалисты выделяют следующие причины появления фиброза:
- Длительный контакт с пылью органического и неорганического происхождения. Опасны диоксид кремния, мрамор, известняк, магнезит, асбест, угольная пыль, зерновая пыль, помет. К примеру, вдыхание пыли асбеста на производстве более 10 лет способно спровоцировать необратимые процессы в легочной ткани, которые могут проявиться спустя 20-30 лет.
- Осложнения после туберкулеза, пневмонии, системной красной волчанки, ревматоидного артрита, склеродермии, саркоидоза.
-
 Медикаментозное лечение. У некоторых пациентов, которые получали лучевую терапию при лечении опухоли, затем диагностировали фиброз. Лекарства, которые влияют на легочную ткань: химиотерапевтические (метотрексат, цеклафосфамид), кардиологические (амиодарон, кордарон, анаприлин), антибиотики (макробид). Болезнь развивается вследствие аллергической реакции на препарат или из-за его продолжительного приема.
Медикаментозное лечение. У некоторых пациентов, которые получали лучевую терапию при лечении опухоли, затем диагностировали фиброз. Лекарства, которые влияют на легочную ткань: химиотерапевтические (метотрексат, цеклафосфамид), кардиологические (амиодарон, кордарон, анаприлин), антибиотики (макробид). Болезнь развивается вследствие аллергической реакции на препарат или из-за его продолжительного приема.
Иногда врачи не могут установить точную причину заболевания. Тогда болезнь классифицируют как идиопатический фиброз. Считается, что он возникает после повреждения эпителия альвеол, вследствие курения, вирусных инфекций, хронической аспирации, наследственной предрасположенности.
Признаки и диагностика болезни
Диагностировать патологию на начальном этапе довольно сложно, поскольку болезнь в этот период не имеет специфических симптомов или они не вызывают беспокойство у больного. Яркие проявления болезни наблюдаются только у 20% пациентов. К первым признакам фиброза относят кашель и одышку. Кашель сухой, постепенно переходит на влажный и учащается. Одышка отмечается сначала только во время физической нагрузки, при прогрессировании болезни наблюдается в состоянии покоя.
 Признаками легочного фиброза считаются:
Признаками легочного фиброза считаются:
- незначительная гипертермия,
- развитие болезней легких,
- симптомы сердечной недостаточности,
- дыхание учащенное и поверхностное,
- пальцы и слизистая рта приобретают синюшность.
Последний симптом возникает на поздних стадиях болезни. При тяжелом течении болезнь может распространяться и на другие органы, чаще всего сердце. Может происходить утолщение пальцев, становится выпуклой ногтевая пластина. Увеличиваются вены на шее, и наблюдается отечность конечностей.
При отсутствии адекватной терапии патология может способствовать появлению эмфиземы легкого, сердечной недостаточности, легочной гипертонии, рака.
При постановке диагноза врач принимает во внимание клинические, лабораторные, рентгенологические данные. Для того чтоб понять насколько нарушена деятельность легких проводятся тесты, которые замеряют силу выдоха, насыщенность крови кислородом, и деятельность легких во время физической нагрузки.
Для диагностики фиброза также используют рентгенологические методы:
-
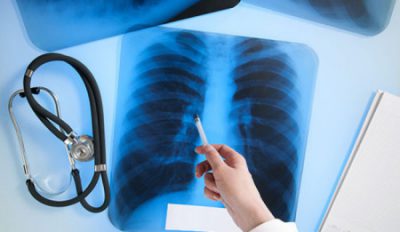 рентгенограмма необходима для визуализации легочного рисунка,
рентгенограмма необходима для визуализации легочного рисунка, - компьютерная томография дает возможность увидеть очаговые, периферийные, субплевральные, сетевидные затемнения органа,
- эхокардиограмма нужна для подтверждения легочной гипертензии.
Может потребоваться биопсия органа, затронутого патологией. Бронхоскопия позволяет рассмотреть ткань легких, и определить процент поражения.
Лечение заболевания
Прежде всего, необходимо исключить провоцирующий фактор. Так, если причина заболевания – нахождение на вредном производстве, то необходимо сменить работу. При наличии воспалительных заболеваний дыхательной системы или патологическое разрастание рубцовой ткани во всем организме, проводится устранение первичной патологии.
Задача терапии – уменьшение симптомов болезни. Консервативное лечение дает результат только на первых этапах течения заболевания.
 Назначается:
Назначается:
- прием медикаментов,
- кислородная терапия,
- дыхательная гимнастика,
- бессолевая диета.
При лекарственной терапии эффективны стероидные препараты, которые устраняют симптомы заболевания. Необходим курс бронхолитиков, муколитиков, глюкокортикостероидов. Если к фиброзным тяжам в легких присоединился бронхит или пневмония, то требуется пропить курс антибиотиков. Для профилактики сердечной недостаточности пациент вынужден принимать сердечные гликозиды. Для поддержания иммунитета назначается витаминотерапия.
Лекарственные препараты имеют побочные эффекты, поэтому должны назначаться врачом и приниматься строго в указанной дозировке.
Если консервативное лечение не приводит к облегчению состояния больного, то прибегают к хирургическому вмешательству. Возможно удаление не функционирующей области легкого. В крайнем случае, проводится трансплантация органа.
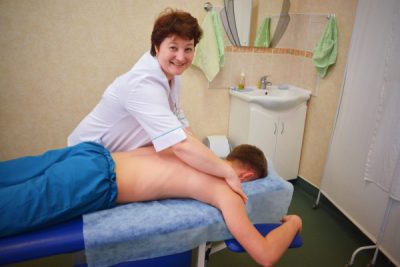 Избавиться от симптомов кашля поможет массаж. Он укрепляет мышцы, усиливает поступление крови и лимфы, способствует улучшению дренажной функции. При тяжелой стадии массаж противопоказан. Кислородная терапия увеличивает количество кислорода в крови, помогает уменьшить одышку и улучшить состояние в целом. Терапия может проводиться в домашних условиях.
Избавиться от симптомов кашля поможет массаж. Он укрепляет мышцы, усиливает поступление крови и лимфы, способствует улучшению дренажной функции. При тяжелой стадии массаж противопоказан. Кислородная терапия увеличивает количество кислорода в крови, помогает уменьшить одышку и улучшить состояние в целом. Терапия может проводиться в домашних условиях.
Дыхательная гимнастика улучшает кровообращение, нормализует легочную вентиляцию, предотвращает застой крови. Упражнения делают на брюшное, грудное и полное дыхание. Полезны умеренные физические нагрузки. Врачи рекомендуют анаэробные нагрузки на свежем воздухе, например, бег, велоспорт или спортивную ходьбу.
Профилактика фиброза легких состоит из таких моментов, как:
- отказ от курения,
- применение индивидуальных средств защиты при работе в запыленных помещениях,
- своевременное лечение респираторных заболеваний,
- при приеме медикаментов, которые могут привести к развитию заболевания проводить периодический контроль состояния легких.
Фиброзные тяжи в легких – это рубцовые изменения, которые могут появиться в результате простуды с признаками пневмонии. Если не обнаружено других патологий в легких и нет проблем с дыханием, то лечение не требуется.
Загрузка…
Источник
Редактор
Неля Савчук
Врач высшей категории
В организме постоянно протекают процессы регенерации, которые в большинстве своем проходят за счет соединительной ткани. Иногда этот процесс может иметь обратное течение.
Одним из примеров такого неблагоприятного поворота является фиброз легких – процесс замещения собственной ткани легкого на соединительную (фиброзную).
Визуально после пневмонии он определяется на рентгеновских снимках в виде фиброзных тяжей и рубцов – полосы затемнения. Это приводит к уменьшению дыхательной поверхности легких и развитию хронической дыхательной недостаточности.
Виды
Существует множество классификаций фиброзных изменений легких, вот некоторые из них:
1) По происхождению:
- идиопатический – причина развития болезни не установлена;
- интерстициальный – известен этиологический фактор.
2) По этиологии:
- следствие профессионального заболевания;
- результат приема лекарственных препаратов;
- системные заболевания соединительной ткани;
- постинфекционный фиброз.
3) По выраженности разрастания соединительной ткани:
- фиброз – участки здорового легкого чередуются с участками замещенными соединительной тканью;
- склероз – более грубое поражение легких чем фиброз, характеризуется уплотнением и снижением эластичности легких;
- цирроз – терминальная стадия, которая проявляется нарушением гистоархитектоники легкого и полным замещением его тканей, альвеол, частично сосудов и бронхов на соединительную.
4) По распространенности процесса:
- апикальный – поражена только верхушка легкого;
- перекорниальный – фиброз развивается вокруг корней легкого;
- корневой – с поражением самого корня;
- очаговый – наличие небольшого участка (или несколько) фиброза в легком;
- генерализованный – поражение всего легкого;
- односторонний – поражено только одно легкое (правое или левое);
- двухсторонний – поражены оба легких.
Выше представлены основные классификации, которыми пользуются в клинической практике, так как с их помощью можно отразить степень и тяжесть заболевания. Это имеет огромное значение в формулировании диагноза.

Фиброзные тяжи на рентгеновском снимке
Симптомы
Фиброз приводит к тяжелому поражению легких, что в свою очередь приводит к развитию хронической гипоксии всех органов и тканей. Симптомы болезни, если фиброз развился в следствии хронического процесса, начинают проявляться не сразу, а постепенно набирая силу. В случае острой и массовой гибели клеток легкого фиброз не заставит себя долго ждать.
Основные симптомы, характерные для фиброза легких:
- Одышка – является ключевым симптомом данного заболевания. На начальных стадиях, когда процесс занимает небольшие объемы, она не ярко выражена, возникает при тяжелой или умеренной физической нагрузке. Но с течением болезни она становиться все сильнее и на стадии цирроза возникает даже в покое.
- Кашель – может наблюдаться не очень интенсивный кашель с отделением скудного количества мокроты.
- Дыхательная недостаточность (ДН) – возникает в связи с уменьшением дыхательной поверхности и растяжимости легких.
- Сердечная недостаточность или “легочное сердце” – на фоне ДН, так как сердце, как никакой другой орган, нуждается в постоянной подаче кислорода. Возникает при значительном объеме поражения и затяжном течении болезни. Проявляется:
- значительной одышкой;
- болевыми ощущениями за грудиной;
- сердцебиением;
- пульсацией;
- набуханием вен шеи;
- отеками на нижних конечностях.
- Изменения психического состояния и сознания – мозг очень чувствителен к гипоксии и очень остро реагирует на отсутствие кислорода. Могут наблюдаться:
- депрессии;
- апатия;
- головные боли;
- головокружения;
- потери сознания.
- Изменение внешнего вида – очень яркими являются симптомы “барабанных палочек” (утолщение дистальных фаланг пальцев кисти) и “часовых стекол” (изменения ногтей, они становятся выпуклыми и напоминают часовые стекла). Кроме того, наблюдается:
- ломкость;
- выпадение волос;
- бледность;
- шелушение кожных покровов.
- Полиорганная недостаточность – на терминальной стадии.
Появление прогрессирующей одышки является первым и самым важным симптомом, при котором необходимо срочно обратиться за медицинской помощью.
Пульмонолог, врач высшей категории
Задать вопрос
Так как на поздних стадиях от гипоксии страдают все органы и ткани, симптомы могут быть весьма разнообразными, но всегда присутствуют признаки ярко выраженной дыхательной недостаточности.
Диагностика
Диагностика начинается с выслушивания жалоб пациента, затем тщательный сбор анамнеза и проведение общего осмотра. В результате осмотра могут обнаружиться:
- При перкуссии – притупление перкуторного звука над очагом фиброза;
- При аускультации – ослабление дыхание, появление дыхательных шумов, бронхофония.
На основании полученных данных, врач назначает специальные методы обследования, как правило это инструментальные методики, так как лабораторные тесты малоинформативны. В общем анализе крови могут наблюдаться признаки анемии (полицитемия, ретикулоцитоз). В более поздних стадия могут наблюдаться признаки поражения многих органов и тканей в биохимическом анализе крови.
В диагностике используют:
- рентгенологическое исследование легких (лучше компьютерную томографию, если есть возможность);
- магнитно-резонансную томографию;
- исследование функционального состояния легких (особенно важен показатель объема форсированного выдоха за 1 минуту – ОФВ1);
- прицельную биопсию легкого под контролем КТ.
По результатом обследований наблюдаются фиброзные очаги (тяжи, рубцы) и значительное снижение функции легких.
Лечение и прогноз
Вылечить фиброзно-измененное легкое нельзя, можно лишь приостановить процесс разрастания соединительной ткани.
Внимание! Специфического лечения фиброза легких нет, так как данная патология необратима.
Используют следующие группы препаратов:
- глюкокортикостероиды (преднизолон, метилпреднизолон) – являются основой патогенетической терапии и способствуют остановке фиброза;
- цитостатики (азатиоприн, циклофосфомид) – останавливают процессы деления клеток;
- антифибринозные (колхоцин);
- антибиотики;
- бронхолитики;
- муколитики и откашливающие;
- симптоматическая терапия вторичных поражений других органов и систем (чаще всего сердечная – инотропная терапия гликозидами);
- оксигенотерапия;
- дыхательная гимнастика;
- диета.
Цель терапии – не допустить прогрессирования процесса, предотвратить возможность присоединения вторичных инфекций и по максимуму постараться улучшить качество жизни человека, страдающего данным недугом.
При тотальном поражении легкого или его доли, возможно проведение хирургической операции по удалению патологически измененного органа или участка. В случаи двустороннего поражения выполняют трансплантацию легких.
Заключение
Фиброз легкого – тяжелое заболевание, которое приводит к серьезным нарушением во всем организме. Оно неуклонно прогрессирует и поэтому время в диагностике и лечении данного состояния играет огромную роль. Необходимо сразу же обращаться к врачу, при появлении малейших симптомов, особенно при наличии одышки. При правильном лечении процесс удается приостановить.
Источник
Из статьи вы узнаете особенности фиброза лёгких при легком и тяжелом течении коронавирусной пневмонии, кому грозит, процент поражения легочной ткани, восстановление и реабилитация.

Кому грозит фиброз от коронавируса
При Covid-19 основной опасностью для развития пневмофиброза считается воспаление. Но не у всех пациентов коронавирус дает такое осложнение, есть провоцирующие моменты, усугубляющие течение пневмонии.
В подавляющем большинстве – это экзогенные факторы: неблагополучная экология, работа на вредном производстве, радиация. Но есть и эндогенные причины: сахарный диабет, фиброз при котором – результат сосудистых нарушений, эзофагорефлюкс, когда фиброз провоцируется воспалением из-за обратного заброса желудочного содержимого в пищевод. В случае коронавируса эта спаечная болезнь становится негативным фоном, матрицей для развития фиброза в легких. Имеет значение и наследственная предрасположенность.
Помимо этого, большую роль играет возраст пациентов. У пожилых замедляется кровоток, постепенно отмирают клетки, копятся хронические патологии. Наиболее часто к фиброзу приводит:
- воспаление на площади более 50% органа;
- пневмония с выраженной дыхательной недостаточностью;
- ИВЛ;
- вторичное инфицирование.
При легком и среднетяжелом течении Covid-19 легкие могут остаться в норме, важно своевременно диагностировать патологию и начать адекватное лечение.
Механизм развития фиброза при коронавирусной инфекции
Фиброз легких после пневмонии любого генеза, в том числе ковидной, формируется одинаково, проходя несколько стадий:
- на первой повреждается оболочка эпителиальных клеток;
- на второй – начинается гиперсекреция профибротического цитокина;
- на третьей – кумулируется гиалуроновая кислота, активирующая синтез коллагена;
- на четвертой происходит миграция клеток воспаления;
- на пятой – в процесс включаются фибробласты, макрофаги – источники цитокинов;
- на шестой, начинается цитокиновый шторм или бесконтрольная иммунная реакция организма на воспаление;
- на итоговой – паренхима легких замещается соединительной тканью.
Почему важен процент поражения легочной ткани
Процент поражения лёгких высчитывается по результатам КТ. В легких пять долей: три справа и две – слева. Участки «матового стекла», специфические затемнения мягкой консистенции берутся в расчет. Важность зоны фиброза определяется тем, что это рубец, который выводит из строя определенный участок легких, нарушая нормальный газообмен. Чем больше таких рубцов, тем меньше дыхательная способность легких:
- до 20% поражения легких – прогноз благоприятен, насыщение крови кислородом выше 95%, могут себя хуже чувствовать только возрастные пациенты;
- до 40% – прогноз благоприятен, но риск летальности увеличивается из-за непредсказуемости течения коронавируса;
- 50% поражения легких – прогноз средний, часто направляют в реанимацию, есть риск инвалидизации;
- 60% – среднетяжелый прогноз, требуется кислородная поддержка, но шансы восстановиться еще достаточно высоки;
- поражение ткани легких в 70% – тяжелый случай с большой вероятностью развития необратимого пневмосклероза, ИВЛ, трахеостомой;
- 75-80% – неблагоприятный прогноз при низкой сатурации (насыщение крови кислородом), есть шанс на выздоровление;
- 90% – неблагоприятный прогноз даже для молодых, велик шанс летального исхода;
- 100% – прогноз смертельный, но, если сатурация не критична, есть шанс вытащить человека при длительной реабилитации, но многие в таком случае остаются инвалидами.
Вопрос: «С каким процентом поражения легких можно выжить?» – некорректен. С любым. Фиброз – не некроз, в его основе воспаление, а не омертвение и распад легочной паренхимы. Важно то, что дыхательная функция сохраняется. Все дело в сатурации. Даже при 100% поражении легких и нормальным насыщением крови кислородом пациенты выживают. Умереть также можно и с 10%, выявленными на начальной КТ.
Что покажет рентген
Коронавирус провоцирует альвеолярное воспаление. Заполненные экссудатом альвеолы видны на рентгене в идее матовых стекол. Клиники при этом может не быть вообще. Когда альвеолы сливаются, появляется симптом белого легкого. Дышать становится очень трудно, нужна кислородная терапия, ИВЛ. Соединительнотканные перегородки, которые разделяют дольки, становятся плотными, на рентгене это видно, как симптом булыжной мостовой.

Через пару недель воспаление стихает, но еще несколько недель на рентгене отмечают фиброз с площадью до 25%. Это объясняется тем, что ткань легких раскрывается не полностью. Прогнозировать дальнейшее развитие событий трудно. Не исключено, что последствия будут необратимыми, поэтому наблюдение после коронавирусной пневмонии не снимают полгода минимум.
Диагностика
Кроме клиники: одышка, тахикардия, хроническая усталость, фиброз диагностируется КТ. Даже если ПЦР-тест на коронавирус отрицательный, характерные изменения на томограмме в комбинации с клиническими проявлениями – однозначно свидетельствуют в пользу COVID-19.
Дополнительно назначают пульсоксиметрию, которая мониторит кислородную насыщенность кровотока, измеряют газовый состав крови: парциальное давление О2, СО2, рН, уровень бикарбонатов. Имеет значение и жизненная емкость легких (ЖЕЛ), скорость форсированного выдоха.
Восстановление легких после фиброза дома
Лечение фиброза в домашних условиях – это возможность дать человеку раздышаться, сделать это можно с помощью дыхательной гимнастики Стрельниковой.
Как фон обязательна витаминотерапия фолиевой кислотой и Витамином Е, Мукалтин по паре таблеток трижды/день две недели, Пантопразол 20 мг на ночь в течение месяца в сочетании со Спарексом для желудка. Обязательна Лонгидаза по 3 000 ЕД в уколах или свечах не менее 5 недель, Пентоксифиллин по 400 мг – месяц. Можно подключить ингаляции через небулайзер минеральной водой, обеспечить себе обильное питье: морс из клюквы или компот из сухофруктов. Больше гулять пешком. Через год – контроль КТ.
Читайте также: способы восстановить легкие после коронавируса
Реабилитационный период
Период восстановления после коронавирусной пневмонии растягивается надолго и предполагает под наблюдением врача – дыхательную гимнастику, ЛФК, ингаляции, физиотерапию, лекарственные средства: Ингарон, Пульмозим, Варгатеф для повышения эластичности ткани легких при фиброзе.
Людмила Жаворонкова
Высшее медицинское образование. 30 лет рабочего стажа в практической медицине. Подробнее об авторе
Последнее обновление: 10 октября, 2020
Источник

