Что делать если нет динамики в лечении пневмонии

474 просмотра
3 июля 2020
Здравствуйте, подскажите пожалуйста, 9 день получаю лечение в стационаре от пневмонии инстицианального типа. Улучшения нет. Все симптомы, как и при поступлении на лечение в стационар: температура 37-37,5, приступообразный раздирающий кашель в ночное и утреннее время, мокрота с примесями крови плохо отходит, слабость, повышенная чсс 96 и выше, сильная одышка, тяжесть и сдавленность в грудной клетке, невозможность спать на спине, так как тяжесть в груди усиливается, последнее время сплю только на приподнятой подушке, так легче.
По флюорографии ставили диссиминированное течение, плевропневмонию. По результатам КТ – пневмония двухсторонняя инстицианального типа. Туберкулез исключили, тесты на ковид 9- отрицательные.
До лечения в стационаре получала лечение цефтриаксоном в/м – 2 р.в день, мукалтин, эффекта от лечения не было. Сейчас получаю лечение двумя антибиотиками, один из которых уже заменили на другой – это капельно. Второй антибиотик – кларитромицин 500 мг. – 2 р.в день – 9 день, капельно вводят ацетилсалициловую кислоту – 1 р.в день, ставят в/м витамины, а также амброксол в растворе по 4 мг. 3 раза в день и ингаляции. Эффекта тоже нет. Температура так и держится 37-37,5, симптомы все те же самые, как и до поступления на лечение в стационар. Сильная одышка, на спине спать не могу, только на боку на приподнятой подушке. Врач в стационаре поставил еще диагноз – респираторная недостаточность. Почему лечение от пневмонии не помогает? Может пневмония – не совсем точный и верный диагноз в моем случае?
Возраст: 32
Хронические болезни: Хронический бронхит, атрофический гастрит, мастодиния. На данный момент беспокоит еще и миозит икроножной мышцы и стопы.
На сервисе СпросиВрача доступна консультация пульмонолога по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!
Педиатр
Здравствуйте, вам нужно узнать сколько у вас с белок в крови и сколько фибриноген, д димер.
Вам капают левофлоксацин?
Попросите взять мокроту на флору и чувствительность к антибиотикам.
Юлия, 3 июля 2020
Клиент
Екатерина, левофлоксацин мне отменили, мне он не пошел, началась сильная рвота.
Педиатр
Сердце обследовали?
Кт когда было последнее?
Юлия, 3 июля 2020
Клиент
Екатерина, кт последнее было 16 июня. На кт меня направляли в другой населенный пункт, в этой больнице нет оборудования. Делали экг, результатов еще незнаю.
Терапевт
Добрый день! При неэффективности терапии встает вопрос о замене АБ- в ДАННОМ СЛУЧАЕ НУЖНО ЗАМЕНИТЬ КЛАЦИД НА ЛЕВОФЛОКСАЦИН. Кроме того. подтянуть иммунитет-бронхомунал 7 мг в сутки-10 дней. Вит .С ПРОДОЛЖИТЬ ПЛЮС АКВАДЕТРИМ. Курс АБ -терапии в Вашем случае должен быть непрерывным не менее 14 дней. Включить ЛФК! Не паниковать!
Пульмонолог
Юлия , добрый вечер! Вам необходимо дообследование ,исключить кардиогенную природу одышки: ЭКГ , УЗИ сердца . А так же КТ контроль,чтобы исключить распространения Пневмонии и вовлечение новых участков лёгких в воспалительный процесс. С уважением,Ольга.
Педиатр, Терапевт, Массажист
Добрый день. Сейчас идут действительно тяжелые пневмонии и чаще всего они так и текут в течение нескольких дней – плато без ухудшения. Но и без клинического улучшения. Динамику пневмонии отслеживают по изменению анализов крови, контроля компьютерной томографии, сатурации и аускультация, или прослушивания. Клинические вы не почувствуете за 4 дня никакой динамики, и это нормально. Если есть какие-то клинические анализы хотя бы вообще анализ крови, описание компьютерной томографии Если бы вы это приложили особенно в динамике это бы помогло оценить динамику течения пневмонии. К если этих документов у вас нету, то наличие или отсутствие динамики в вашем случае нужно уточнять у врача
Фтизиатр
Здравствуйте, Юлия. Сейчас Вы в стационаре, Вас наблюдают, корректируют лечение. Заболевание новое, но врачи уже научились бороться с ним. Если не помогает один антибиотик, его заменят на другой. Добавят эффективные противовирусные, другие препараты, которые уже доказали свою эффективность в борьбе с вирусом. Если Вас беспокоит одышка, обратите на это внимание лечащего врача : ЭКГ, коагулограмма, контроль артериального давления, холестерин… Не терпите неудобств, боль. Активно корректируйте с врачом лечение по своим ощущениям, общему состоянию. Не переживайте, выздоравливайте.
Диетолог, Терапевт, Пульмонолог
Здравствуйте. Это вирусная пневмония. В нашем регионе, чтобы прервать цикл активности вируса используют- Гидроксихлорохин, Тоцилизумаб, Сарилизумаб, Барецитиниб. Антибиотики не работают почти, единственное что осталось- Инванз, Имипинем с Циластатином. Лежите на животе не менее 16 часов в сутки, желательно дышать кислородом длительно. Скорейшего выздоровления.
Педиатр, Терапевт
Здравствуйте Юлия. По последним данным при пневмониях, особенно вирусным с тяжелым течением помогают препараты
1. Дексаметазон – гормональное средство
2. Фамотидин противоязвенный препарат, случайно нашли, что он помогает.
Обсудите с врачом прием этих лекарств.
С уважением, доктор мед.наук, профессор. Здоровья и удачи.
Оцените, насколько были полезны ответы врачей
Проголосовало 0 человек,
средняя оценка 0
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ – получите свою 03 онлайн консультацию от врача эксперта.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально – задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Источник
Ведение пациентов с пневмонией. Что делать если нет эффекта от лечения пневмонии?
– Кислород: подача увлажненного кислорода должна продолжаться до тех пор, пока Ра02 при дыхании пациента воздухом не станет > 8 кПа (60 мм рт. ст.), а сатурация > 90 %.
– Водный баланс: скрытые потери жидкости больше, чем в норме, за счет лихорадки (примерно на 500 мл в сутки на 1 °С) и тахипноэ. Пациенты с тяжелой пневмонией должны получать достаточный объем жидкости внутривенно (2—3 л/день); если при поступлении имелись отклонения в содержании креатинина и электролитов, необходимо проводить их ежедневный мониторинг. При олигурии или креатинине плазмы > 200 мкмоль/ л необходим контроль ЦВД.
– Обезболивание при плевральной боли: парацетамол или НПВС, например, ибупрофен.
– Физиотерапия: показана пациентам при трудно отходящей мокроте и наличии бронхоэктазов. При вязкой мокроте и непродуктивном кашле также может оказаться полезным введение 0,9 % раствора хлорида натрия через небулайзер.
– Бронходилатационная терапия: сальбутамол или ипратропиум через небулайзер следует применять у пациентов с хроническими обструктивными заболеваниями легких или бронхиальной астмой.
– Антибиотикотерапия. Если при поступлении было начато внутривенное введение антибиотиков, через 48—72 ч можно перейти на прием антибиотиков внутрь при условии улучшения состояния пациента, отсутствии рвоты и диареи. К этому моменту должны быть получены результаты бактериологического и серологического исследований. На их основании следует скорректировать начальную терапию; в сомнительных случаях проконсультируйтесь с микробиологом.
• При пневмококковой пневмонии антибиотики следует принимать еще в течение 3 дней после нормализации температуры.
• При пневмонии, вызванной микоплазмой, Legionella или Chlamydia pneumoniae, антибиотики используются, по меньшей мере, в течение 2 недель.
Что делать если нет эффекта от лечения пневмонии?
Обратите внимание на следующие пункты:
– Повторно проанализируйте клинические, микробиологические и рентгенологические данные. Уверены ли вы в диагнозе пневмонии и в том, что антибиотикотерапия адекватна возможным возбудителям?
• Проведите повторное обследование пациента и оцените возможность метастатической инфекции (септикопиемия, септический артрит, перикардит или инфекционный эндокардит).
• Повторите рентгенологическое обследование легких. Появились ли какие-либо новые признаки, такие как полости в легких или плевральный выпот? При наличии выпота его необходимо аспирировать и направить на микробиологическое исследование. Если плевральный выпот мутный, имеет гнойный характер, полностью удалите его из плевральной полости и назначьте лечение, как при эмпиеме (проконсультируйтесь с торакальным хирургом). рН плеврального выпота < 7 также свидетельствует скорее в пользу эмпиемы, чем парапневмонического выпота.
– Исключите сопутствующие заболевания дыхательных путей и легких, такие, как ХОЗЛ, бронхоэктатическую болезнь, рак бронха или попадание инородного тела в дыхательные пути.
– Исключите туберкулез легких. Направьте мокроту для окраски по Циль-Нильсену. При отсутствии мокроты рассмотрите возможность проведения бронхоскопии. Можно выполнить пробу Манту (0,1 мл или 1 на 10000 внутрикожно), однако интерпретация ее может быть затруднена — четко положительная проба является доказательством активной инфекции, но отрицательный результат не исключает ее наличия.
– Исключите ВИЧ/СПИД. При возможной ВИЧ-инфекции определите уровень антител к ВИЧ.
– Исключите неинфекционные причины теней на рентгенограмме легких, например, инфаркт легкого, отек легких и рак бронха.
– Используйте мощные антибиотики с более широким спектром при обнаружении необычных или резистентных микроорганизмов.
– Проконсультируйтесь с пульмонологом. Может быть показано проведение фибробронхоскопии.
Послеоперационный период: пневмония или ТЭЛА?
Остро возникшию одышка и лихорадка характерны для обоих заболеваний. В пользу пневмонии свидетельствуют лихорадка (> 39 °С) и лейкоцитоз (> 15 х 109/л) в начале заболевания и гнойная мокрота. При неясном диагнозе проводите лечение обоих заболеваний до выполнения вентиляционного/перфузионного сканирования легких.
– Вернуться в оглавление раздела “Скорая помощь. Неотложные состояния.”
Оглавление темы “Неотложная помощь при легочной патологии.”:
1. Перикардит. Первая помощь при перикардите.
2. Тампонада сердца. Первая помощь при тампонаде сердца.
3. Тромбоз глубоких вен. Первая помощь при тромбозе глубоких вен.
4. Приступ бронхиальной астмы. Врачебная тактика при приступе бронхиальной астмы.
5. Ведение пациента с бронхиальной астмой. Что делать после купирования присутпа астмы?
6. Хронические обструктивные заболевания легких. Тактика врача при обострении ХОЗЛ.
7. Ведение пациентов с обструктивными заболеваниями легких. Принципы терапии ХОЗЛ.
8. Ведение пациентов с артериальной гипертензией. Отек легких.
9. Врачебная тактика при пневмонии. Первая помощь при пневмонии.
10. Ведение пациентов с пневмонией. Что делать если нет эффекта от лечения пневмонии?
Источник
Владимир Крамченко, 13 сентября 2019
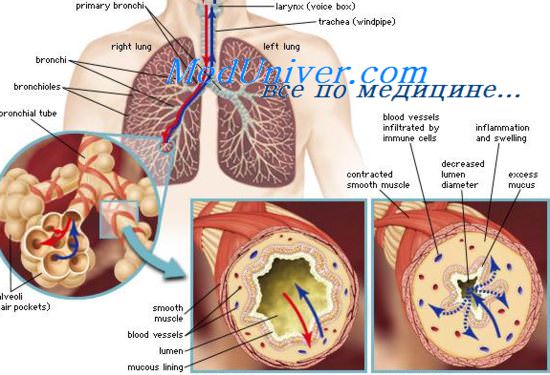
Пневмония – острое заболевание нижних дыхательных путей, при котором поражается ткань легкого, а альвеолярное пространство, в норме заполненное воздухом, заполняется воспалительной жидкостью. Пневмония вызывается патогенной респираторной инфекцией, может быть первичным заболеваним или осложнением другого заболевания.
Причины
Наиболее частой причиной пневмонии является заражение бактериями или вирусами, хотя заболевание могут вызывать другие микроорганизмы: простейшие, грибы, микобактерии. Кроме того пневмония может быть вызвана попаданием в дыхательные пути содержимого желудка и некоторыми другими причинами.
Если пневмония возникла не в стационаре (и не в течение 48 часов после поступления в стационар), она считается внебольничной, а если в стационаре – внутрибольничной.
Это разделение важно, так как вызываются такие пневмонии разными видами микроорганизмов, и требуют различного подхода к антибиотикотерапии.
Чаще всего в амбулаторной практике приходится сталкиваться с внебольничной бактериальной пневмонией. Тем более что вирусные пневмонии встречаются реже, и даже при гриппе H1N1 часть пневмоний имеют уже бактериальную природу (то есть являются осложнением вирусной инфекции).
Так при проведении ретроспективного исторического обзора пандемии гриппа 1918-19 гг. (так называемой «испанки») выяснилось, что большинство смертей не было прямым воздействием вируса гриппа, а присоединившейся бактериальной инфекцией.
Наиболее распространенными источниками внебольничной пневмонии являются следующие возбудители (в порядке убывания частоты): пневмококк (S. pneumoniae,) микоплазма (M. Pneumoniae), гемофильная палочка (H. Influenza), хламидийная инфекция (C. Pneumoniae) и респираторные вирусы.
Это важно знать для подбора антибиотика для эмпирической терапии, так как в большинстве случаев мы не можем выделить возбудителя из мокроты, или его определение займет слишком много времени, чтобы оттягивать начало терапии. Основные способы специфической профилактики бактериальных пневмоний – вакцинация против пневмококка и гемофильной инфекции.
Симптомы
Пневмония может проявляться следующими симптомами:
- Кашель, чаще с мокротой (но иногда кашля может не быть, или он совсем небольшой);
- Лихорадка (обычно больше 38 ° C) , реже – гипотермия менее 35 °;
- Увеличение частоты дыхания более 18 дыхательных движений в минуту и одышка;
- Тахикардия (> 100 ударов в минуту) или брадикардия (<60 ударов в минуту);
- Выраженная слабость, утомляемость, потливость, не характерные для обычных ОРВИ;
- Участие в дыхании вспомогательных дыхательных мышц и др.
При аускультации легких врач может услышать хрипы или локальное приглушение дыхания (но, например, при сегментарных пневмониях, когда затронут небольшой участок легкого, аускультативно врач может определять нормальные легкие).
Обследование
Проводится рентгенография грудной клетки является стандартом для установления диагноза пневмонии. Также может использоваться компьютерная томография (КТ). Не бывает пневмоний с нормальной рентгенологической картиной легких.
Из лабораторных тестов используется общий анализ крови, С-реактивный белок, биохимические показатели крови, определение газов артериальной и венозной крови.
При наличии достаточного количества мокроты должен проводиться ее анализ (причем до начала антибактериальной терапии) с окрашиванием по Граму.
Также в некоторых случаях могут понадобиться бронхоскопия, иммунные серологические тесты, общий анализ мочи.
В западных странах используются шкалы для оценки серьезности пневмонии, которые позволяют оценить необходимость госпитализации и оценить риск смерти, такие как PSI / PORT , CURB-65 и APACHE. Это делается для того, чтобы пациенты, которые могут получать лечение амбулаторно, не попали в стационар, где у них будет риск получить внутрибольничную инфекцию.
То есть пациентам с сегментарной или долевой формой пневмонии в удовлетворительном состоянии при отсутствии хронических заболеваний (сахарный диабет, хроническая сердечно-сосудистая и легочная патология и т.д.) предпочтительно получать лечение в амбулаторных условиях.
Лечение
Основой лекарственной терапии бактериальной пневмонии является лечение антибиотиками. Противомикробными препаратами первой линии для эмпирического лечения внебольничной пневмонии являются антибиотики пенициллинового ряда и макролиды (так как S. pneumoniae является наиболее распространенной причиной бактериальной пневмонии).
Для устойчивой к пенициллину формы S. Pneumoniae, а также при отсутствии клинического улучшения от эмпирической терапии, антибиотики выбираются на основе чувствительности возбудителя, выявленного в мокроте. Предпочтительной является пероральная форма приема антибиотика (таблетки, суспензии) или внутривенная, внутримышечное ввденение антибактериального препарата является нежелательным.
Антибактериальная терапия должна начаться как можно раньше с момента постановки диагноза пневмонии, в идеале – не позднее 4-х часов. При этом при необходимости может использоваться сначала внутривенное введение антибиотика с последующим переходом на таблетированную форму того же антибиотика.
Обязательно проводится оценка состояния пациента через 48-72 часа, особенно при эмпирическом назначении антибиотика, когда при отсутствии положительной динамики производится смена антибактериального препарата.
Также могут использоваться симптоматические препараты: обезболивание и жаропонижающие средства, бронходилататоры (при наличии бронхоспазма), ацетилцистеин (при плохоотделяемой густой мокроте) и др.
Необходимость проведения рентгенологического исследования легких и анализов в динамике определяется лечащим врачом.
Владимир Крамченко
Врач терапевт, врач ультразвуковой диагностики
Источник
Пневмония, или воспаление легких, — патология легочной ткани, в основном поражающая отделы, где происходит непосредственный кислородный обмен между воздухом и кровью. Именно в этом и состоит главная опасность недуга: заполненные воспалительными выделениями альвеолы не в состоянии выполнять свои функции, и организм перестает получать кислород в должном объеме. Если болезнь захватывает большую часть легких, развивается острая дыхательная недостаточность.
Каждый год в России с пневмонией сталкиваются около 1,5 млн человек[1]. Самая высокая заболеваемость — среди детей младше года (30–50 случаев на 1000 жителей ежегодно) и у взрослых старше 70 лет (50 случаев на 1000 жителей)[2]. Неблагоприятные исходы составляют около 7% случаев[3], но среди возрастных больных вероятность летального исхода увеличивается до 30%. Для справки: до изобретения антибиотиков от пневмонии умирало до 83% пациентов.
Причины пневмонии
Причина любой пневмонии — инфекции. Чаще всего возбудителем болезни становятся бактерии: пневмококк, гемофильная палочка, патогенные стафилококки и стрептококки. Во время эпидемии гриппа на первый план выходят вирусные пневмонии, отличающиеся молниеносным течением. У людей с резко сниженным иммунитетом возможны грибковые пневмонии или воспаления легких, вызванные простейшими, например микоплазмами. Приблизительно в 30% случаев пневмонии имеют смешанную природу, то есть вызваны комплексом из нескольких бактерий или ассоциацией вирусных и бактериальных агентов[4].
Но кроме самой инфекции важны предрасполагающие факторы. Повышает риск заболеваний:
- Острая респираторная вирусная инфекция. Чаще всего такой инфекцией становится грипп.
- Длительное переохлаждение. Оно вызывает нарушения микроциркуляции и угнетает работу реснитчатого эпителия, который очищает бронхи от патогенных микроорганизмов.
- Стресс, гиповитаминозы и переутомление.
- Курение.
Кроме того, повышается вероятность развития пневмонии у пожилых людей и людей с сопутствующими хроническими заболеваниями, а также с ожирением. Такая пневмония может быть первичной вирусной (развиваться после гриппа) или вторичной бактериальной — когда в ослабленный организм проникают патогенные бактерии (см. табл. 1).
Таблица 1. Различия основных разновидностей пневмонии
Признак | Вирусная пневмония | Бактериальная пневмония |
|---|---|---|
Начало | Острое: в ближайшие 24–72 часа с момента появления первых симптомов гриппа | Через 2 недели после первых симптомов |
Проявления интоксикации | Температура выше 38°С, головная боль, боль в мышцах с самого начала болезни | После первой волны симптомов, вызванных вирусом, наступает облегчение, потом снова резко поднимается температура, возникает головная боль, усиливается кашель |
Клинические симптомы | С первых часов — мучительный сухой кашель, мокрота с прожилками крови, боль в груди, одышка | Сначала состояние стабилизируется, затем начинается вторая волна симптомов: кашель становится еще интенсивнее, появляется гнойная мокрота |
Чем можно лечить пневмонию
Пневмония — смертельно опасное заболевание. Поэтому ни в коем случае нельзя заниматься диагностикой и лечением по советам из интернета: при малейшем подозрении на воспаление легких нужно вызывать врача. Если доктор настаивает на госпитализации, не стоит рисковать, отказываясь от нее. Пневмония опасна нарушением работы жизненно важных органов из-за сильной интоксикации, а также дыхательной недостаточностью. В такой ситуации может потребоваться даже экстренная искусственная вентиляция легких.
Говоря о препаратах для лечения пневмонии, в первую очередь вспоминают антибиотики. Действительно, они незаменимы, если воспаление легких имеет бактериальную природу. В этом случае чаще всего назначают препараты на основе комбинации амоксициллина с клавулановой кислотой. При их неэффективности — цефалоспорины, макролиды или так называемые респираторные хинолоны.
Эффективность антибиотикотерапии оценивают через 48–72 часа после назначения. Если за этот период температура снижается, уменьшается интенсивность кашля и выраженность интоксикации (головной боли, слабости, ломоты в мышцах и суставах) — курс лечения продолжают. Если состояние пациента не улучшается, средство меняют на препарат из другой группы.
Рекомендованный курс антибиотиков нужно пройти до конца, не бросая лечение даже при положительной динамике. Иначе высок риск развития антибиотикорезистентности и рецидива болезни.
При вирусной, (гриппозной) пневмонии антибиотики неэффективны и потому не назначаются. В подобной ситуации рекомендуются противовирусные средства, такие как осельтамивир и занамивир. Кроме них, в составе комплексной терапии врач может назначить умифеновир. Эффективность противовирусных препаратов тем выше, чем раньше они назначены. В оптимальном варианте от первых симптомов до начала лечения противовирусными должно пройти 48–76 часов.
Если у врача есть подозрение на смешанную природу воспаления легких, он может назначить и антибактериальные, и противовирусные средства.
В качестве вспомогательной терапии могут быть рекомендованы иммуномодуляторы (иммуноглобулины) и витамины.
Физиотерапия при пневмонии назначается только после нормализации температуры, чтобы ускорить выведение из легких мокроты. Для этого нередко принимают и фитопрепараты, например корень солодки или комплексные грудные сборы.
Профилактика пневмонии
До сих пор самым эффективным методом профилактики воспаления легких остается вакцинация. Существуют вакцины как от самого типичного возбудителя — пневмококка, так и противогриппозные вакцины, предупреждающие развитие вирусной пневмонии.
Вакцинация от пневмококка показана людям из групп повышенного риска развития бактериальной пневмонии, а также тем, для кого высока вероятность развития тяжелых форм болезни. Сюда относятся:
- лица старше 65 лет;
- страдающие от хронической обструктивной патологии легких (хронический бронхит, бронхиальная астма);
- пациенты с хронической сердечно-сосудистой недостаточностью, кардиомиопатиями, ИБС;
- страдающие хроническими заболеваниями печени, в том числе циррозом;
- пациенты с ВИЧ;
- пациенты с кохлеарными имплантатами;
- люди, находящиеся в домах престарелых и инвалидов.
Вакцинация от гриппа рекомендуется людям с повышенным риском осложнений этого заболевания:
- беременным;
- страдающим ожирением при ИМТ>40;
- людям старше 65 лет;
- страдающим хроническими заболеваниями сердечно-сосудистой и бронхолегочной систем, почек, печени;
- пациентам с сахарным диабетом;
- лицам с ВИЧ;
- медицинским работникам.
Если есть показания, обе вакцины можно ввести одномоментно: это не повышает риск осложнений.
К сожалению, возможность провести вакцинацию есть не всегда. В таких ситуациях нужно обратить внимание на медикаментозную профилактику гриппа. Ведь возбудитель этой болезни может как сам по себе вызывать пневмонию, так и способствовать развитию бактериальной инфекции. Для профилактики гриппа применяют противовирусные средства:
- занамивир — детям от 5 лет и взрослым;
- осельтамивир — детям старше 12 лет и взрослым;
- умифеновир — в зависимости от формы выпуска. Арбидол® можно назвать одним из наиболее известных лекарственных средств на основе этого действующего вещества. В виде порошка для приготовления суспензий его можно использовать с 2 лет, таблетки — с 3 лет, капсулы — с 6 лет.
Использовать эти препараты можно как для профилактики во время эпидемии при отсутствии больных в ближайшем окружении, так и для предупреждения заражения после непосредственного контакта с больным.
Пневмония — опасное заболевание, имеющее серьезные осложнения и способное привести к летальному исходу. При первых же признаках недомогания: высокой температуре, обильной мокроте с гноем или прожилками крови — нужно как можно скорее обратиться к врачу. Но любую болезнь легче предупредить, чем лечить. Поэтому не стоит переносить простуду на ногах. Это повышает вероятность развития осложнений, в том числе и пневмонии. По возможности следует сделать прививку от гриппа в начале осени — до начала эпидемического сезона. А уже в период эпидемии принимать в профилактических целях определенные противовирусные средства.
Источник
