Бандаж на ногу при подагре
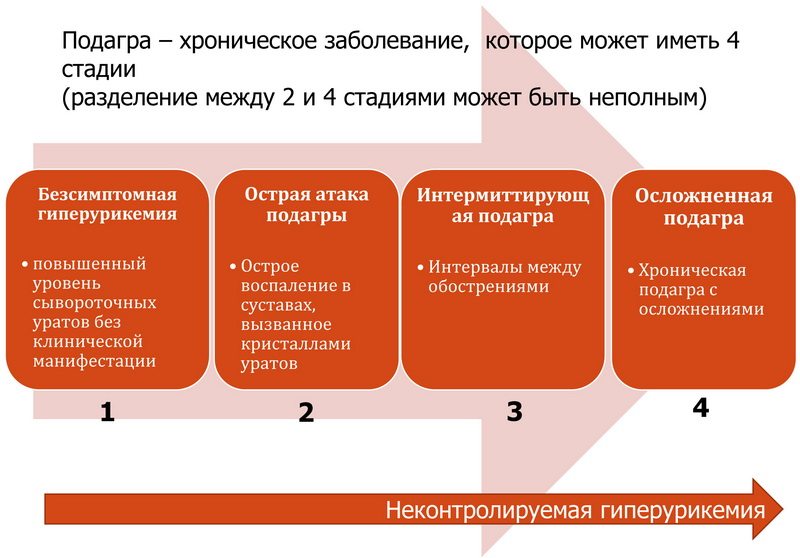
При поражении большого пальца ноги подагрой, артритом, остеоартрозом используются фиксаторы для ограничения подвижности. Эти ортопедические приспособления применяются в терапии вальгусной деформации, при различных травмах. Они надежно стабилизируют все структуры суставов большого пальца, препятствуют воздействию на них повышенных нагрузок. Фиксатор для больного выбирает врач (травматолог, ортопед, ревматолог) с учетом вида патологии или тяжести травмы.
Описание и предназначение фиксатора большого пальца ноги
Важно знать! Врачи в шоке: “Эффективное и доступное средство от боли в суставах существует…” Читать далее…
Фиксатор большого пальца ноги — ортопедическое изделие для поддержания костных структур в анатомически правильном положении. В конструкции ортеза обычно присутствует система креплений — застежек-«липучек», кнопок или ремешков. Основа фиксатора представлена каркасом, изготовленным из пластика, силикона, мягкой плотной ткани. Приспособления с жесткой фиксацией предназначены для иммобилизации большого пальца. А мягкие бандажи лишь немного ограничивают движения.
Врачи рекомендуют ношение фиксаторов для правильного сращения тканей после травм, устранения деформаций. Они используются для снижения выраженности болей в суставе, профилактики распространения воспалительного или дегенеративного процесса на здоровые хрящи, кости, связки.
Показания к применению
Ношение жестких ортезов — один из основных методов консервативного лечения вальгусной деформации стопы. Фиксаторы также применяются при ревматоидном, реактивном, инфекционном артрите в остром и подостром периоде для снижения интенсивности симптоматики. Их использование показано при следующих заболеваниях:
- подагра;
- деформирующий артроз;
- бурсит, синовит;
- тендинит, тендовагинит.
Ношение фиксатора помогает предотвратить дальнейшую деформацию суставов при плоскостопии, особенно поперечном. Их применение показано в послеоперационном периоде для ускоренного восстановления повреждений.
Жесткие ортезы становятся достойной альтернативой гипсовых лангеток и повязок, которые накладываются после переломов, вывихов, частичных или полных разрывов связок, сухожилий.
Виды средств для фиксации и материалы для изготовления
Фиксаторы большого пальца ноги изготавливаются из мягких натуральных тканей, эластичных материалов, силикона, неопрена, пластмассы. В некоторых конструкциях присутствуют детали из металлических сплавов для более надежного удержания суставов в физиологичном положении. Ортезы разнятся функциональностью, показаниями к применению:
- терапевтические приспособления используются для регенерации поврежденных костных и хрящевых структур большого пальца, связочно-сухожильного аппарата;
- профилактические бандажи предназначены для предупреждения рецидивов заболеваний или травмирования мелких сочленений стопы.
В аптеках продаются мягкие тканевые и силиконовые вкладыши в обувь для ее удобного ношения. При использовании изделий не образуются натоптыши, сухие и влажные мозоли.
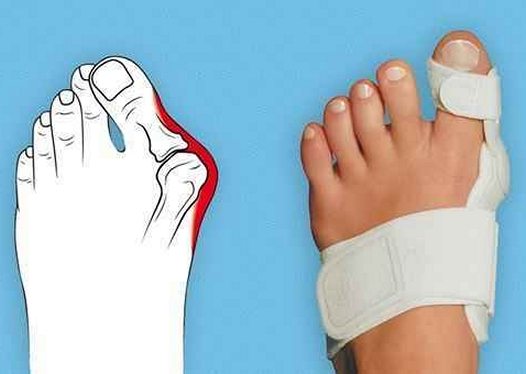
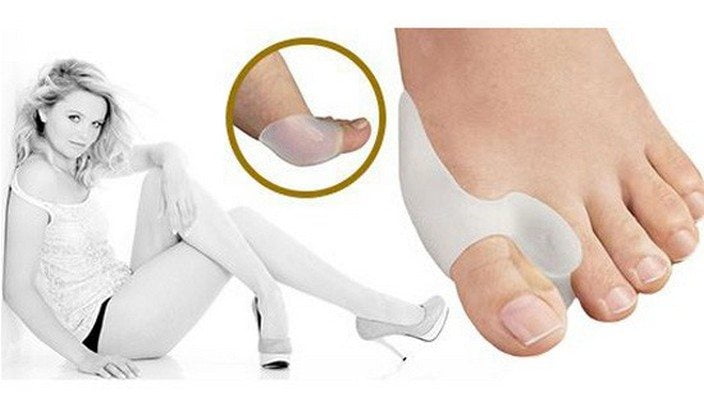
Межпальцевый валик
Межпальцевым валиком называется мягкая силиконовая подушечка для ортопедической коррекции уже имеющейся деформации или ее профилактики. Она размещается между большим и соседним пальцем ноги. Длительность ношения приспособления с лечебными целями зависит от степени тяжести заболевания. При незначительной деструкции суставов достаточно 2-3 часов в день, а при серьезном поражении костей требуется постоянное использование фиксатора в дневное время.
Бандаж
Термином «бандаж» обычно обозначают мягкое изделие в виде футляра, надеваемое на большой палец. Для профилактики вальгусной деформации применяются фиксаторы из натуральных материалов. Они не ограничивают движения, а лишь предупреждают смещение пальцев при ходьбе. Приспособления из синтетики ортопеды рекомендуют использовать пациентам на этапе ремиссии подагры для профилактики очередного рецидива. Ношение таких фиксаторов показано людям, входящим в группу риска развития вальгусной деформации, — продавцам, парикмахерам, курьерам.
Дневной корректор
Ортезы изготавливаются из силикона или геля, а иногда детали из этих материалов сочетаются в конструкции. Они удерживают большой палец в правильном положении, не дают ему смещаться во внешнюю или внутреннюю сторону. Если характерные признаки деформации уже появились, то ношение дневного корректора не позволит ситуации усугубиться. За счет снижения давления на пальцы он обеспечивает быструю регенерацию тканей, что особенно актуально при травмах.
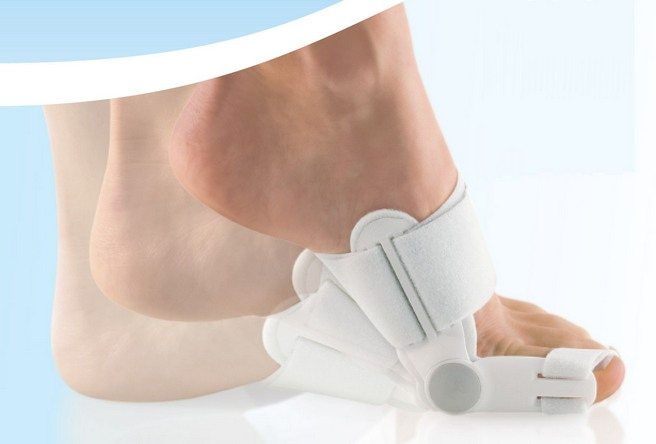
Ночной фиксатор
Назначение ночного корректора свидетельствует о выраженной деформации суставов большого пальца. Обычно применение столь сложных и жестких конструкций становится последним способом избежать хирургического вмешательства. Но их ношение может быть показано и при обострениях артрита, артроза, подагры для устранения болей, тугоподвижности, воспаления и отечности.
“Врачи скрывают правду!”
Даже “запущенные” проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим…
>
Ночной фиксатор представляет собой силиконовый или пластиковый ортез, внутренняя часть которого оснащена прокладкой из натуральных материалов. Системы крепления различны. Это могут быть ремешки с регулируемой длиной или застежки-«липучки».
Регулируемый
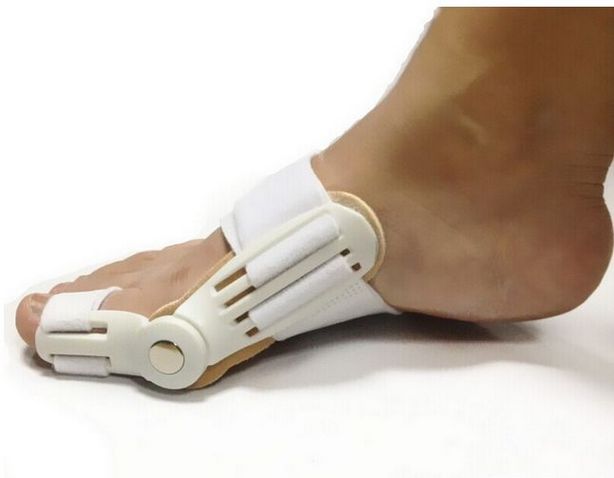
Регулируемые фиксаторы особенно часто применяются при вальгусной деформации средней тяжести, пока еще поддающейся ортопедической коррекции. Это довольно объемные конструкции из пластика с креплениями в виде ремней, штрипок, липучек. Они снабжены регуляторами угла смещения сустава, а иногда и дополнительными фиксаторами для соседних с большим пальцев.
Регулируемые ортезы предназначены только для ношения в домашних условиях, в том числе в ночное время. Степень жесткости может снижаться ненадолго для выполнения упражнений лечебной физкультуры.
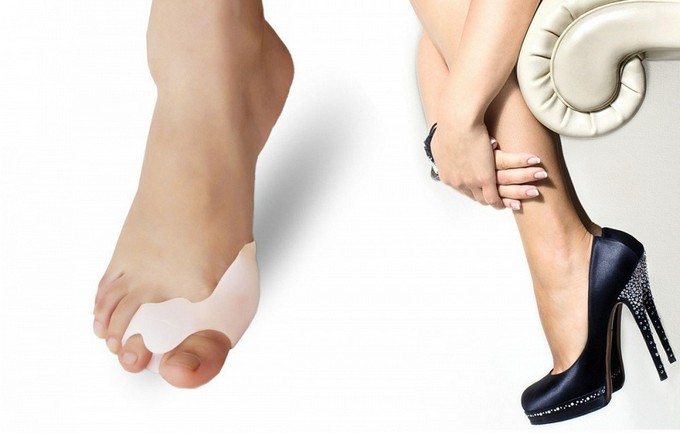
Силиконовая накладка
Силикон — материал легкий, упругий, эластичный, поэтому изготовленные из него приспособления можно использовать вместе с обувью. Они телесного цвета, матовые, незаметны даже в сандалиях или босоножках. Но силиконовые накладки не способны обеспечить ту степень жесткости, которая могла бы исправить уже возникшую деформацию. Ортезы носят для профилактики натоптышей, мозолей. Силиконовые накладки предназначены для людей с плоскостопием, вынужденных по роду службы проводить целый день на ногах.
Вальгусная шина
Вальгусная шина выполнена из пластика, обеспечивает жесткую фиксацию пальца в анатомическом положении, предупреждает его смещение при движении и в состоянии покоя. В конструкции ортопедического приспособления предусмотрен регулятор угла отклонения большого пальца. В начале лечения вручную задается небольшой угол, чтобы пациент привык к возникающим ощущениям. К изменившемуся положению большого пальца приспосабливаются мышцы, связки, сухожилия. Постепенно угол отклонения увеличивается, пока суставы не примут правильное положение.
Бурсопротектор
Есть несколько разновидностей бурсопротекторов, отличающихся степенью жесткости, показаниями к применению. Ортопедические изделия изготовлены из мягкого силикона, эластичных синтетических материалов. Самый простой бурсопротектор представляет собой кольцо для ношения на большом пальце. Он предназначен для исключения его сдавления обувью или соседним пальцем.
На начальном этапе вальгусной деформации используются фиксаторы с разделителями пальцев, оснащенные дополнительными креплениями. Некоторые модели имеют более сложную конструкцию. Они дополнены мягкой стяжкой с внутренней стороны стопы для профилактики ее бокового смещения.
Выбираем необходимое ортопедическое приспособление
Самостоятельно выбирать целесообразно только фиксаторы большого пальца для удобного ношения обуви, например, чехол из натуральных материалов. А необходимую для лечения или профилактики заболеваний модель определяет только врач — ортопед, ревматолог, травматолог. Он производит все необходимые измерения, устанавливает требуемую для коррекции положения большого пальца степень жесткости.
Если фиксатор предназначен для лечения, то нужно просто обратиться в ортопедический салон с назначением врача. Консультант предложит несколько моделей, которые будут отличаться стоимостью. Ассортимент профилактических приспособлений более разнообразен. При выборе нужно учитывать удобство ношения и ухода, качество использованных при изготовлении материалов.
Советы по использованию
Дневными корректорами, силиконовыми накладками, межпальцевыми разделителями пользоваться достаточно просто. А вот первая установка ночного ортеза или вальгусной шины проходит в кабинете врача. Он показывает, как правильно расположить фиксатор и задать необходимый угол отведения большого пальца.
Длительность дневного ношения ортопедических приспособлений — от 2 до 12 часов. При продолжительном использовании нужно через 1-2 часа делать небольшие перерывы, так как из-за сдавления тканей ухудшается кровообращение в передней части стопы.
Ночные ортезы надеваются вечером, а снимаются только утром. Некоторые пациенты испытывают дискомфорт от такого способа лечения — у них расстраивается сон, утром они чувствуют себя вялыми, разбитыми. В таких случаях помогает прием мягких седативных средств.
Противопоказания
Абсолютное противопоказание к применению фиксаторов — индивидуальная непереносимость материалов, использованных при их производстве. Временными ограничениями служат микротравмы стопы: царапины, трещины, мозоли, ссадины. Нельзя носить ортез при грибковых поражениях ногтей, бактериальных инфекциях кожи, аллергических высыпаниях. Такой метод лечения вальгусной деформации не подходит людям, страдающим от сильной отечности ног, в том числе при беременности.
Похожие статьи
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки – не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
загрузка…
Источник
Любопытно, что подагра на ногах обычно проявляется острым артритом пястно-фалангового сустава большого пальца стопы. От нее чаще всего страдают жители развитых стран. Пик заболеваемости у мужчин приходится на возраст 35-50 лет, у женщин – 55-70 лет. Низкую заболеваемость у молодых женщин можно объяснить влиянием эстрогенов на выведение уратов почками. С наступлением менопаузы гормональный фон женщин меняется, а уровень мочевой кислоты (МК) приближается к таковому у мужчин.
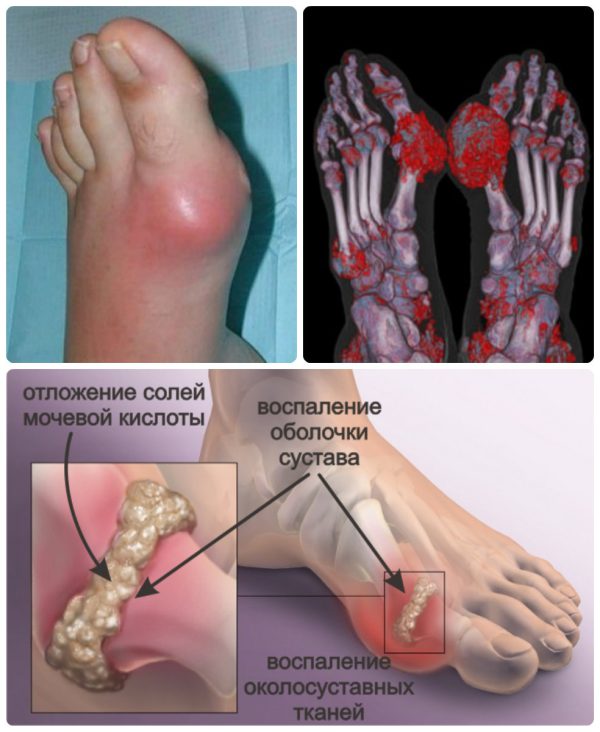
По статистике, подагру выявляют у 0,06-3% взрослого населения разных стран. Мужчины страдают от патологии в 20 раз чаще женщин. Частота бессимптомной гиперурикемии составляет 2-5% в США, 7% — в Испании, 17% — во Франции и 19,3% — в России. Особенно часто высокий уровень МК в крови выявляют у жителей Новой Зеландии, Филиппин, островов Тихого океана. В этих регионах распространенность гиперурикемии составляет 60%.
Приступ подагрического артрита — один из самых болезненных среди всех заболеваний опорно-двигательной системы. Самим больным кажется, будто их нога «зажата в капкане» или ее «грызет собака».
Откуда берется заболевание
Важно знать! Врачи в шоке: “Эффективное и доступное средство от боли в суставах существует…” Читать далее…
Возникновению типичных проявлений подагры на ногах предшествуют серьезные обменные нарушения. Поначалу у человека повышается уровень МК в крови, а в организме накапливается большое количество уратов. На фоне гиперурикемии игольчатые кристаллы моноурата натрия (МУН) откладываются в суставных хрящах, связках, сухожилиях, ушных раковинах и даже внутренних органах.
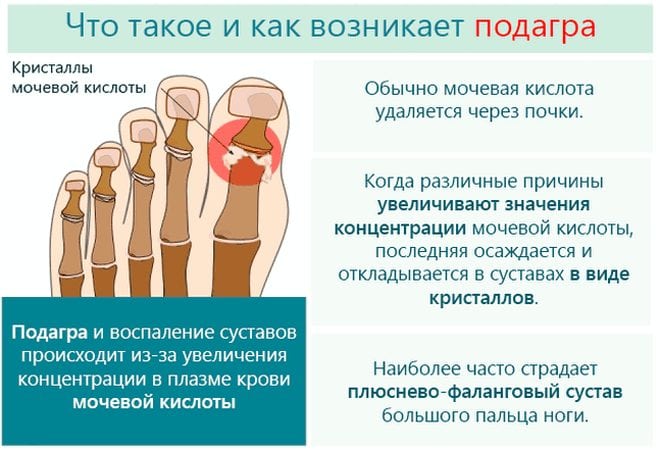
Обострение подагры на ноге могут спровоцировать употребление алкоголя, травма, переохлаждение, посещение бани или сауны. Первый приступ возникает через несколько лет после развития бессимптомной гиперурикемии. Со временем приступы случаются все чаще. Особенно неблагоприятно подагра протекает у лиц моложе 30 лет.
По механизму развития выделяют три формы нарушения пуринового обмена:
- Метаболическая. Развивается из-за чрезмерной продукции мочевой кислоты в организме. Причина — злоупотребление пищей, богатой пуринами (сардины, жирное мясо, субпродукты, сухое вино, пиво, кофе, шоколад, икра). Гиперурикемия может возникать из-за активного разрушения клеток при хронической гемолитической анемии, алкоголизме, гемобластозах.
- Почечная. Развивается из-за нарушения экскреции (выведения) мочевой кислоты почками. Патология может быть обусловлена почечными заболеваниями, артериальной гипертензией, обезвоживанием, действием алкоголя или некоторых лекарственных препаратов.
- Смешанная. При смешанной форме нарушения пуринового обмена одновременно повышается синтез мочевой кислоты и уменьшается ее выведение почками.
Стойкая гиперурикемия может возникать у больных, которые долго принимают мочегонные средства. Патология развивается даже у молодых женщин, пытающихся использовать эти препараты для похудения.
Признаки подагры на ногах
В 50-80% случаев острый приступ подагры возникает на фоне полного здоровья, без видимой причины. Чаще всего неприятные симптомы появляются ночью или рано утром. В патологию обычно вовлекаются плюснефаланговые суставы стопы.
Симптомы острого приступа подагры:
- боль. Болевой синдром имеет ярко выраженный характер. Пациенты не могут нормально передвигаться и вести привычный образ жизни;
- выраженная отечность мягких тканей. Периартикулярные ткани во время приступа становятся резко отечными и болезненными при пальпации;
- покраснение кожи. Кожные покровы в области воспаленного сустава приобретают багровый оттенок, становятся горячими на ощупь;
- повышение температуры тела. Во время острого приступа температура тела может повышаться до 38-39 градусов.

Первый приступ длится от трех до десяти дней и обычно проходит спонтанно, даже при отсутствии лечения. После него наступает ремиссия — на несколько месяцев или даже лет. Со временем обострения случаются все чаще, а заболевание постепенно переходит в хроническую форму. В запущенных случаях тело покрывается подагрическими тофусами – шишками или узелками, содержащими соли мочевой кислоты.
У многих людей кожные покровы над тофусами истончаются, что приводит к образованию свищей. Из них спонтанно выделяется содержимое, имеющее вид белой пастообразной массы.
Таблица 1. Стадии развития патологии
Стадия | Описание |
| Бессимптомная ГУ | Протекает без каких-либо проявлений. Выявить можно лишь с помощью лабораторных методов исследования. В крови пациентов обнаруживают повышенный уровень мочевой кислоты |
| Острый подагрический артрит | Отличительный признак — спонтанное начало и такое же внезапное исчезновение всех симптомов. После периодов ремиссии острые приступы развиваются снова и снова |
| Межприступная подагра | В период между атаками человек чувствует себя сравнительно хорошо. Однако каждое новое обострение протекает все тяжелее. С каждым разом периартикулярные ткани воспаляются все сильнее, а в патологию вовлекаются новые суставы |
| Хронический подагрический артрит | Развивается после нескольких атак острого подагрического артрита. У больного появляется тугоподвижность суставов, иногда возникают контрактуры и деформации. Анкилозы образуются редко |
| Хроническая тофусная подагра | Возникает не менее чем через 5 лет с момента первого приступа. На теле пациента появляется множество тофусов. Они локализуются в области суставов, на разгибательных поверхностях локтей, ушных раковинах, хрящевых перегородках носа |
Диагностика заболевания
Выявить острый подагрический артрит легко по характерным симптомам заболевания. Однако, прежде чем лечить подагру на ногах, нужно все-таки подтвердить диагноз.
Критерии Американской коллегии ревматологов, рекомендованные ВООЗ:
- Наличие кристаллов МУН в синовиальной жидкости.
- Тофусы, содержащие уратные кристаллы.
- Наличие, как минимум, 6 положительных симптомов из 12 нижеперечисленных:
- хотя бы два приступа острого артрита в анамнезе;
- отек или боль, которые локализуются в области І плюснефалангового сустава;
- максимальное проявление симптомов через сутки с момента начала приступа;
- вовлечение в воспалительный процесс только одного сустава;
- наличие подкожных узелков, внешне напоминающих тофусы;
- гиперемия кожных покровов над больным суставом;
- одностороннее поражение суставов ступни;
- наличие субкортикальных кист на рентгенограммах;
- асимметричный отек больного сустава;
- гиперурикемия;
- одностороннее поражение сустава большого пальца стопы;
- отсутствие бактерий во внутрисуставной жидкости.
“Врачи скрывают правду!”
Даже “запущенные” проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим…
>
Во время острого приступа уровень МК в крови находится в пределах нормы. Это может сбивать врачей с толку и даже затруднять диагностику. Поэтому решающее диагностическое значение играет выявление кристаллов МУН в синовиальной жидкости и наличие доказанных тофусов.
Во время исследования внутрисуставной жидкости врачи выявляют признаки воспаления. Чтобы отличить инфекционный артрит от подагрического, необходимо провести бактериологическое исследование. Для этого синовиальную жидкость высеивают и наблюдают за ростом патогенной микрофлоры. Отсутствие бактерий говорит в пользу подагрического артрита.
Достоверный метод диагностики подагры — поляризационная микроскопия. С ее помощью выявляют кристаллы желтого цвета и игольчатой формы, расположенные вне- и внутриклеточно.
Как лечить подагру на ногах
Лечение подагры на ногах различается в периоды обострения и ремиссии. Если в первом случае важна противовоспалительная терапия, то во втором – коррекция питания и прием препаратов, влияющих на обмен мочевой кислоты. Что касается бессимптомной гиперурикемии, пока нет общепринятого мнения о целесообразности ее лечения.
Согласно рекомендациям Европейской противоревматической лиги (EULAR), показания к снижению уровня мочевой кислоты в крови:
- рецидивирующие суставные атаки;
- появление тофусов;
- развитие артропатии;
- наличие типичных рентгенографических изменений в костях.

Тофус.
Основная задача лечения подагры на ноге — быстрое купирование острого приступа в дебюте заболевания и профилактика его рецидива. Большое значение также имеет предупреждение хронизации болезни и идущих за этим осложнений.
Основные принципы питания
Рациональное питание способствует снижению гиперурикемии и заметно облегчает течение подагры. Всем пациентам с этой патологией врачи назначают диету №6. Она исключает богатые пуринами продукты, ограничивает употребление натрия и животных жиров. Вместе с этим человек получает достаточное количество витаминов. Правильное питание — важная часть лечения при подагре на ногах.
Нужно полностью исключить из рациона:
- пиво, сухое вино и другие алкогольные напитки;
- жирное мясо, дичь, молодую телятину;
- все субпродукты;
- сладкие газированные напитки;
- форель, треску, сардины, мидии, сельдь, анчоусы.
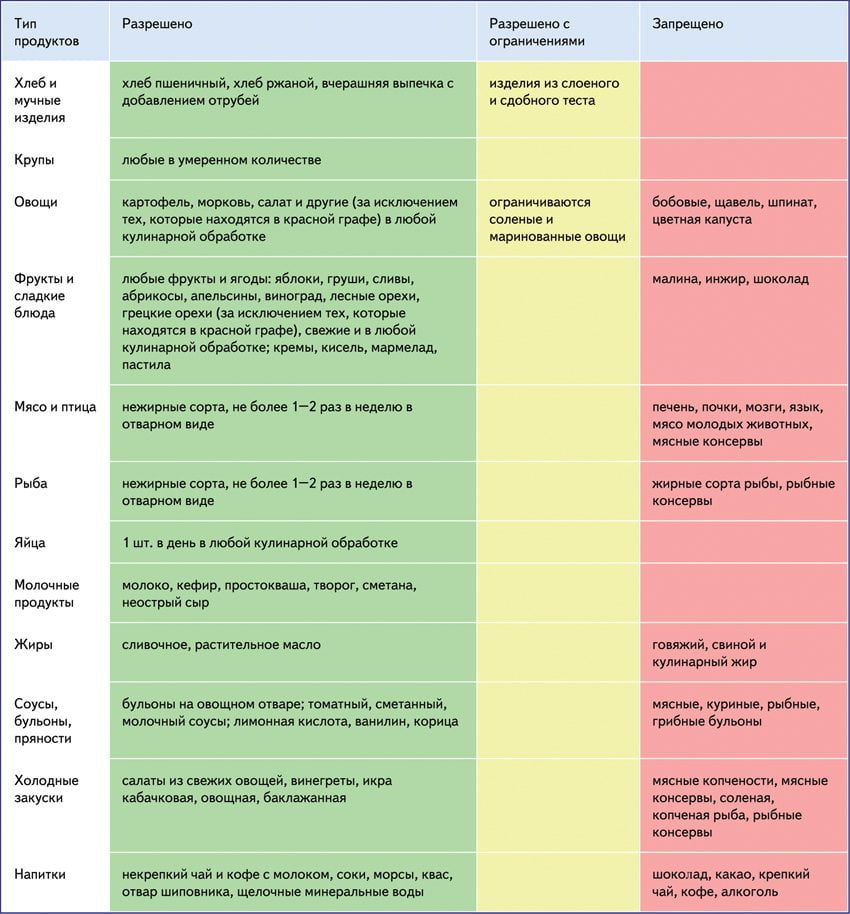
При подагре также необходимо ограничить употребление всех сортов мяса, бульонов, рыбы и ракообразных (креветки, крабы, лобстеры). Больным нужно кушать поменьше грибов, чечевицы, фасоли и шпината. Отварное мясо и рыбу можно в небольших количествах (200-300 граммов) и не чаще 2-3 раз в неделю.
Примерно у 60% пациентов, которые перенесли приступ подагры, на протяжении 12 месяцев возникает рецидив болезни. Для его предупреждения в межприступный период следует перейти на диетическое питание.
Для более быстрого выведения мочевой кислоты из организма нужно стимулировать диурез. С этой целью рекомендуется пить не менее 1,5 литра жидкости в сутки. Очень полезны чаи, морсы, соки и щелочные минеральные воды. Последние ощелачивают мочу, дополнительно стимулируя выведение МК.
Продукты, рекомендуемые при подагре:
- нежирные сорта мяса и птицы в отварном виде;
- хлеб и мучные изделия;
- отварная нежирная рыба;
- молоко, творог, сметана, кефир, сыр, простокваша;
- растительное и сливочное масла;
- свежие овощи;
- фрукты и ягоды в любой обработке;
- кофе и шоколад в небольших количествах.
Правильное питание уменьшает частоту и тяжесть приступов, но не излечивает болезнь. Поэтому, кроме диеты, человеку требуется еще и базисная медикаментозная терапия.
Препараты, регулирующие уровень МК в крови
Как вылечить подагру на ногах с помощью лекарственных препаратов? Обратитесь к врачу и пройдите обследование. После этого специалист назначит нужные лекарства и расскажет, как их принимать. Ни в коем случае не занимайтесь самолечением, поскольку это может привести к непредвиденным последствиям.
Таблица 2. Медикаменты, которые могут назначать для лечения подагры на ногах
| Препарат | Описание | Особенности применения |
| Аллопуринол | Согласно рекомендациям EULAR, является основным урикодепрессивным препаратом для снижения уровня мочевой кислоты при хронической гиперурикемии. Препарат блокирует фермент ксантиноксидазу, нарушая процесс образования МК | Лечение начинают с дозы 50 мг. Затем под контролем уровня МК каждые 2 недели ее увеличивают на 50 мг до достижения нормоурикемии. Поддерживающая доза препарата не должна превышать 100 мг |
| Фебуксостат | Является новым непуриновым антагонистом ксантиноксидазы, не уступающим по эффективности аллопуринолу. Препарат рекомендуют пациентам с хронической почечной недостаточностью, у которых долго сохраняется высокий уровень МК | Изначально препарат назначают в дозе 80 мг. Если через 2 недели уровень МК снизился недостаточно, дозу увеличивают до 120 мг |
| Пробенецид | Лекарство подавляет реабсорбцию мочевой кислоты в почечных канальцах, стимулируя ее выделение. Используется для борьбы с гиперурикемией при хронической подагре и приеме диуретиков | Сначала назначается в количестве 250 мг 2 раза в сутки. Через неделю дозу увеличивают в два раза. При недостаточной эффективности дозировку повышают каждый месяц. Максимальная суточная доза препарата – 2 г |
| Сульфинпиразон | Действует аналогично предыдущему средству. Противопоказан при почечной недостаточности, мочекаменной болезни, лейкопении, гастрите, язве желудка | Лечение также начинают с малых доз. Поначалу больному дают по 50 мг лекарства 2-3 раза в день, затем ежедневно на 100 мг больше до нормализации уровня МК в крови. Максимальная доза – 800 мг в сутки |
Не знаете, как лечить подагру на ноге? Идите к врачу! Только он сможет подобрать вам наиболее действенную схему лечения. Специалист лучше вас разбирается в препаратах и лучше вас знает, что и как нужно принимать.
Как вылечить острый приступ подагры на ноге
При остром подагрическом артрите врачи назначают своим пациентам Колхицин. Этот препарат особенно эффективен в первые 12-24 часа после появления неприятных симптомов. При адекватном использовании лекарства пациент отмечает улучшение самочувствия уже через 6-12 часов.
Колхицин может применяться в виде таблеток или внутривенным инъекций. Препарат дают больному строго по схеме. Принимать лекарство самостоятельно, без предварительной консультации с врачом, запрещено.
Как лечить острые боли при подагре на ногах? Для купирования болевого синдрома обычно используют высокие дозы препаратов из группы НПВС (Индометацин, Диклофенак, Нимесулид). При сильных болях, которые не удается снять Колхицином и нестероидными противовоспалительными средствами, пациенту назначают кортикостероидные гормоны (Метилпреднизолон, Кеналог). Лекарства вводят в синовиальную полость больного сустава.
Похожие статьи
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки – не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
загрузка…
Источник
