Аспирационная пневмония у новорожденных код мкб
Связанные заболевания и их лечение
Стандарты мед. помощи
Содержание
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Аспирационная пневмония.

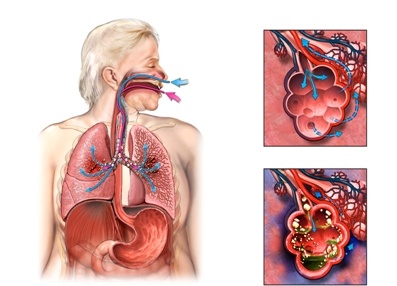
Механизм развития аспирационной пневмонии
Описание
В настоящее время считается достоверно установленным, что микроаспирация бактерий, колонизирующих носоглотку, является инициирующим фактором большинства бактериальных пневмоний. Однако традиционно под термином «аспирационная пневмония» понимают легочные поражения, возникающие вследствие макроаспирации большего или меньшего количества содержимого носоглотки или желудка, и следующий за этим инфекционный процесс.
Симптомы
В отличие от пневмонии, вызванной типичными внебольничными штаммами (пневмококк), АП развивается постепенно, без четкого острого начала. У многих больных через 8-14 дней после аспирации развиваются абсцессы легких или эмпиема. Примерно у половины пациентов при появлении очагов деструкции отмечается выделение мокроты со зловонным гнилостным запахом, возможно развитие кровохарканья. Однако отсутствие гнилостного запаха при формировании абсцесса не исключает участия анаэробов в генезе АП (некоторые из них, например микроаэрофильные стрептококки, не приводят к образованию продуктов метаболизма, обладающих гнилостным запахом). Другие симптомы АП не отличаются от общих проявлений пневмонии: кашель, диспное, плевральные боли, лихорадка, лейкоцитоз. У многих пациентов несколько дней, а иногда и недель такие маловыраженные клинические симптомы, как слабость, субфебрильная лихорадка, кашель, у ряда больных – прогрессивное снижение массы тела и анемия, предшествуют появлению клинических признаков, указанных выше. Особенностью АП, вызванной анаэробами, считается отсутствие у больного озноба.
Характерные клинические особенности АП:
• постепенное начало;
• документированная аспирация или факторы, предрасполагающие к ее развитию;
• отсутствие ознобов;
• зловонный запах мокроты и плевральной жидкости;
• локализация пневмонии в зависимых сегментах;
• некротизирующая пневмония, абсцесс, эмпиема плевры;
• наличие газа над экссудатом в плевральной полости;
• отсутствие роста микроорганизмов в аэробных условиях.
Независимыми предикторами плохого прогноза при АП являются поздняя диагностика, неэффективная начальная антибактериальная терапия (АБТ), бактериемия, госпитальная суперинфекция.
Ассоциированные симптомы: Боль в груди слева. Боль в грудной клетке. Высокая температура тела. Вязкая мокрота. Зловонная мокрота. Кашель. Кровохарканье. Мокрота. Одышка. Озноб. Рвота.
Причины
Как правило, аспирация чаще всего наблюдается при функциональном или органическом поражении рефлекторной дуги, ответственной за защитные реакции верхних или нижних дыхательных путей, препятствующих аспирации. Развития такого состояния следует ожидать при наркозе, различных поражениях (травмы, опухоли, интоксикации, сосудистые нарушения) центральной нервной системы, заболеваниях периферических нервов, воздействии ряда механических факторов, способствующих аспирации (назогастральное зондирование), травмах лица и шеи, опухолях пищевода, трахеи и.
Лечение
При полной обструкции дыхательных путей вследствие аспирации инородного тела требуется немедленная помощь для восстановления их проходимости. В США с этой целью применяется прием Геймлиха: толчкообразное надавливание в поддиафрагмальной области. Если инородное тело остается в нижних дыхательных путях, для его извлечения, в зависимости от размера, проводится бронхоскопия, а при ее неэффективности – торакотомия.
Оксигенотерапия – также необходимый компонент инициальной терапии. В тяжелых случаях показана интубация трахеи и проведение искусственной вентиляции легких (ИВЛ) с повышенным дыхательным объемом. Санационная бронхоскопия рекомендована в случае санации дыхательных путей от инородных тел, после чего необходимы мероприятия по стабилизации гемодинамики, проведение инфузионной терапии.
Методы лечения острого респираторного дистресс-синдрома вследствие аспирации включают экстракорпоральную мембранную оксигенацию, ИВЛ, заместительную терапию сурфактантом и биохимические, иммунологические средства коррекции клеточного повреждения.
При химическом пневмоните, развивающемся при массивной аспирации, не требуется проведение АБТ. Профилактическое назначение антибиотиков также не показано ввиду высокой вероятности формирования резистентных штаммов и недоказанной эффективности в предупреждении пневмонии.
Основным компонентом лечения развившейся АП является ранняя АБТ. Выбор антибиотика зависит от тяжести АП, окружения, в котором возникла пневмония, и наличия или отсутствия факторов риска колонизации дыхательных путей грамотрицательными микроорганизмами. В основном руководствуются эмпирическим выбором препаратов. С учетом того, что основной причиной АП, возникшей вне стационара, являются анаэробы, назначаемые антибиотики должны быть активными по отношению к ним.
В случаях внебольничной АП исследователи рекомендуют включать в схему эмпирической АБТ ингибиторзащищенные β-лактамы (амоксициллин/клавуланат), цефоперазон/сульбактам или β-лактамный антибиотик в комбинации с метронидазолом. Ингибиторзащищенные β-лактамы (например амоксициллин/клавуланат активен в отношении аэробных грамположительных кокков, энтеробактерий и анаэробов) являются препаратами выбора для монотерапии АП. Несмотря на хорошую антианаэробную активность in vitro, метронидазол не следует применять в режиме монотерапии.
Современные фторхинолоны, такие как левофлоксацин и моксифлоксацин, создают в ткани легкого и эндобронхиальном секрете высокие бактерицидные концентрации и обладают определенной антианаэробной активностью, поэтому их можно использовать как препараты резерва, особенно при аллергии на β-лактамы. Препаратом выбора может быть клиндамицин (внутривенно 600 мг каждые 8 ч с последующим переходом на прием per os 300 мг каждые 6 ч), который обладает большей активностью в отношении анаэробов по сравнению с пенициллином.
Внутрибольничная АП требует немедленной эмпирической деэскалационной АБТ. Необходим особый подход к выбору антибактериального препарата из-за высокой вероятности развития инфекционного процесса, вызванного полирезистентными нозокомиальными штаммами аэробных грамотрицательных бактерий (представителями Enterobacteriaceae и неферментирующими бактериями).
В отделении реанимации и интенсивной терапии, а также при развитии пневмонии у больных, находящихся в стационаре более 5 дней, «проблемными» возбудителями являются P. Aeruginosa и Acinetobacter spp У пациентов в коме после тяжелой травмы центральной нервной системы при наличии декомпенсированных почечной патологии и сахарного диабета, к указанным выше патогенам присоединяется полирезистентный S. Aureus Препаратами выбора являются цефепим в комбинации с метронидазолом, цефтазидим в комбинации с метронидазолом или клиндамицином, пиперациллин/тазобактам, цефоперазон/сульбактам или тикарциллин/клавуланат. Комбинация азтреонама с клиндамицином элиминирует вероятных возбудителей пневмонии и является альтернативной терапией АП.
При установленной высокой частоте метициллинорезистентных стафилококков и наличии бактериологически подтвержденной инфекции, вызванной полирезистентными стафилококками (при положительных посевах из носоглотки, при сопутствующей стафилококковой инфекции других локализаций), в схему АБТ необходимо включить гликопептиды, например ванкомицин или тейкопланин.
В целом при внутрибольничной АП приемлемы схемы лечения нозокомиальной пневмонии. Быстрый (через 1-2 дня) ответ на антимикробную терапию в виде положительной динамики общесоматического статуса и признаков разрешения внутрилегочного инфильтрата свидетельствует об ОХП. В этих случаях можно прекратить дальнейшее применение антибиотиков. По данным J. Bartlett, именно в первые 48-72 ч наблюдается стабилизация клинических симптомов. Далее следует оценить эффективность терапии и решить, продолжать лечение или сменить антибиотики. При наличии результатов бактериологического исследования можно назначать этиотропное лечение. Однако длительный фебрильный период и прогрессирование легочной инфильтрации свидетельствуют о развитии абсцедирования либо о неадекватности АБТ по причине резистентности возбудителя к назначенным антибиотикам (например суперинфекция резистентными штаммами P. Aeruginosa).
Способ введения антибиотика определяется тяжестью АП. Больные с тяжелой пневмонией и осложненными формами заболевания должны получать парентеральную терапию. При менее тяжелом течении возможно назначение пероральных препаратов. Ответ на АБТ у 80% больных с АП отмечается в течение первых 5 дней лечения.
Продолжительность курса АБТ у больных с АП без абсцесса или эмпиемы составляет около 14 дней. При наличии абсцесса лихорадка может сохраняться 5-10 дней и более, несмотря на адекватную терапию.
Больным с абсцессами и эмпиемами необходимо назначение парентеральной терапии до достижения клинического эффекта: снижения лихорадки, определения тенденции к нормализации количества лейкоцитов, уменьшения выраженности кашля и диспноэ. При условии нормальной абсорбции из пищеварительного тракта возможен переход на терапию антибиотиками per os (клиндамицин 300 мг каждые 6 ч; амоксициллин 500 мг каждые 8 ч + метронидазол 500 мг каждые 6-8 ч; амоксициллин/клавуланат 625 мг каждые 8 ч). Рекомендуемая длительность АБТ у больных с абсцессом легких и эмпиемой плевры составляет 2-3 мес.
К хирургическим методам лечения АП относятся дренирование абсцессов, фибробронхоскопия, трансбронхиальная катетеризация, чрескожная катетеризация полости периферического абсцесса. Хирургическое вмешательство показано при больших размерах абсцесса (более 6 см) и при осложнении его легочным кровотечением, а также в случае формирования бронхоплевральной фистулы.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК – 2014
Категории МКБ:
Врожденная пневмония (P23), Неонатальные аспирационные синдромы (P24)
Разделы медицины:
Неонатология, Педиатрия
Общая информация
Краткое описание
Утверждено на Экспертной комиссии
по вопросам развития здравоохранения
Министерства здравоохранения Республики Казахстан
протокол № 10 от «4» июля 2014 года
Врожденная пневмония — это острое инфекционно-воспалительное заболевание респираторных отделов легких в результате анте- и/или интранатального инфицирования, имеющее клинико-рентгенологические проявления в первые 72 ч жизни ребенка [3].
I. ВВОДНАЯ ЧАСТЬ
Название протокола: Врожденная пневмония
Код протокола:
Р 23 Врожденная пневмония.
Р 23.0. Вирусная врождённая пневмония.
Р 23.1. Врождённая пневмония, вызванная хламидиями.
Р 23.2. Врождённая пневмония, вызванная стафилококком.
Р 23.3. Врождённая пневмония, вызванная стрептококком группы В
Р 23.4. Врождённая пневмония, вызванная кишечной палочкой (Escherihia coli)
Р 23.5. Врождённая пневмония, вызванная Pseudomonas
Р 23.6. Врождённая пневмония, вызванная другими бактериальными агентами Haemophilus influenzae, Klebsiella pneumoniae, Mycoplasma, Стрептококком, за исключением группы B
Р 23.8 Врождённая пневмония, вызванная другими возбудителями
Р 23.9. Врождённая пневмония неуточнённая
Р 24 Неонатальные аспирационные синдромы.
Сокращения, используемые в протоколе:
АБТ – антибиотикотерапия
БЛД – бронхолегочная дисплазия
ВАП – Вентилятор ассоциированные пневмонии
ДИВ – дородовое излитие околоплодных вод
ИМП – инфекция мочевыводящих путей
ИМН – изделия медицинского назначения
ИВЛ – искусственная вентиляция легких
КОС – кислотно-основное состояние
КТГ – кардиотокограмма плода
ЛИ – лейкоцитарный индекс
НСГ – нейросонография
ОАК – общий анализ крови
ОАМ – общий анализ мочи
ПЦР – полимеразная цепная реакция
СРБ – реактивный белок
СОЭ – скорость оседания эритроцитов
СГБ – стрептококк группы Б
СРАР – continious рositive аirway рressure – постоянное положительное давление в дыхательных путях
ЭКГ – электрокардиограмма
Дата разработки протокола: 2014 года.
Категория пациентов: новорожденные.
Пользователи протокола: неонатологи, педиатры, врачи общей практики.
Примечание: в данном протоколе используются следующие классы рекомендаций и уровни доказательств
Класс I – польза и эффективность диагностического метода или лечебного воздействия доказана и/или общепризнаны
Класс II – противоречивые данные и/или расхождение мнений по поводу пользы/эффективности лечения
Класс II а – имеющиеся данные свидетельствуют о пользе/эффективности лечебного воздействия
Класс II б – польза-эффективность менее убедительны
Класс III – имеющиеся данные или общее мнение свидетельствуют о том, что лечение неполезно/неэффективно и, в некоторых случаях может быть вредным
Уровни доказательства эффективности:
А – результаты многочисленных рандомизированных клинических исследований или мета-анализа
В – результаты одного рандомизированного клинического исследования или крупных нерандомизированных исследований
С – общее мнение экспертов и/или результаты небольших исследований, ретроспективных исследований, регистров
Облачная МИС “МедЭлемент”
Облачная МИС “МедЭлемент”
Классификация
Клиническая классификация
Классификация пневмонии новорожденных [3,4]
• Пневмония у новорождённых может быть бактериальной, вирусной, грибковой или вызвана другими возбудителями (токсоплазма, сифилис);
• Бактериальная пневмония у новорождённых может быть ранней (до 72 часов после рождения) и поздней (после 72 часов после рождения);
• Бактериальная пневмония может быть микробиологически подтверждена (когда в наличии есть положительный посев из трахеи) или микробиологически не подтверждена (когда нет положительного посева из трахеи);
• Постнатальные пневмонии, при которых инфицирование произошло после рождения либо в стационаре (роддоме, отделении патологии новорожденных) – нозокомиальные пневмонии или дома – «уличные», «домашние» приобретенные пневмонии;
• Вентилятор ассоциированные пневмонии;
• Вторичные пневмонии, являющиеся проявлением или осложнением аспирационного синдрома, сепсиса.
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень основных и дополнительных диагностических мероприятий
Основные диагностические обследования, проводимые на амбулаторном уровне:
• ОАК;
• Рентгенография органов грудной клетки.
Дополнительные диагностические обследования, проводимые на амбулаторном уровне: не проводится.
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию: не проводится.
Основные (обязательные) диагностические обследования, проводимые на стационарном уровне:
• ОАК;
• определение группы крови и резус фактора;
• рентгенография органов грудной клетки;
• биохимический анализ крови;
• газы крови;
• бактериологический посев крови;
• бактериологический посев с определением чувствительности к антибиотикам;
• посев аспирата из трахеи (если новорождённый на ИВЛ).
Дополнительные диагностические обследования, проводимые на стационарном уровне:
• ОАМ;
• НСГ;
• ЭКГ.
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи: не проводятся.
Жалобы и анамнез
Наличие факторов риска со стороны матери и ребенка:
• наличие острой инфекции у матери;
• колонизация матери СГБ (35-37 неделя беременности);
• преждевременные роды (<37 недель гестации);
• преждевременное отхождение околоплодных вод (≥ 18 часов);
• повышение температуры матери во время родов ≥ 38° C;
• бактериурия матери во время этой беременности;
• хорионамнионит;
• нарушение КТГ плода;
• недоношенный ребенок, маловесный при рождении;
• инвазивные процедуры;
• перекрестная инфекция родителей и медперсонала;
• неадекватная АБТ;
• хирургическое лечение новорожденного;
• плохое мытье рук медперсонала.
Физикальное обследование:
• нестабильная температура (>37,9c или <360c);
• десатурация;
• учащенное дыхания >60/мин или эпизоды апноэ;
• экспираторный стон;
• сильное втяжение податливых участков грудной клетки;
• аускультация легких: ослабленное дыхание, выслушиваются крепитирующие хрипы;
• асимметрия дыхательных шумов и экскурсий грудной клетки;
• вялость, бледность, сероватый оттенок окраски кожи, отказ от сосания;
• сонливость или изменения неврологического состояния;
• вздутие живота;
• не усвоение пищи;
• тахикардия> 180 уд/мин;
• увеличение параметров ИВЛ;
• гнойное содержимое из трахеи.
Лабораторные исследования:
• общий анализ крови: анемия, лейкоцитоз или лейкопения, тромбоцитопения, ЛИ -> 0,2- 0,3, нейтропения. ускоренное СОЭ;
• биохимический анализ крови: увеличение СРБ, гипогликемия;
• газы крови –респираторный ацидоз, повышение уровня лактата;
• бактериологическое исследование крови: рост бактерий;
• бактериологический посев с определением чувствительности к антибиотикам;
• ПЦР крови на врожденные инфекции;
Инструментальные исследования:
• рентгенография грудной клетки: неонатальной пневмонии характерно двустороннее снижение прозрачности легочной ткани с рентген прозрачными зонами, образованными воздухом в главных дыхательных путях («воздушные бронхограммы»);
• объем легких новорожденного в норме; возможен плевральный выпот;
• поражения асимметричны и локализованы;
• пневматоцеле (заполненные воздухом полости) встречаются при стафилококковой пневмонии.
Показания для консультации узких специалистов:
• консультация хирурга с целью исключения плеврита, врожденной патологии легких;
• консультация кардиолога с целью исключения кардита.
Дифференциальный диагноз
Дифференциальная диагностика: нет.
Онлайн-консультация врача
Посоветоваться с опытным специалистом, не выходя из дома!
Консультация по вопросам здоровья от 2500 тг / 430 руб
Интерпретация результатов анализов, исследований
Второе мнение относительно диагноза, лечения
Выбрать врача
Лечение
Цели лечения:
• купирование симптомов интоксикации и дыхательной недостаточности.
Немедикаментозное лечение (режим, диета и пр.):
• Поддерживающий уход за новорожденным: оптимальный температурный режим, профилактика гипотермии, профилактика внутрибольничных инфекций, привлечение матери к уходу за ребенком, мониторинг новорожденного;
• Кормление грудным молоком;
• Соблюдение принципов инфекционного контроля: мытье рук до и после осмотра новорожденного, обучение матери уходу за ребенком.
Медикаментозное лечение, оказываемое на амбулаторном уровне: не проводится.
Медикаментозное лечение, оказываемое на стационарном уровне
Перечень основных лекарственных средств (имеющих 100% вероятность применения):
Антибактериальная терапия.
Антибиотики назначаются незамедлительно, при подозрении на то, что новорождённый инфицирован.
Эмпирическое лечение ранней бактериальной пневмонии:
полусинтетические пенициллины + гентамицин.
Эмпирическое лечение поздней бактериальной пневмонии:
Ванкомицин + Цефатоксим. При получении антибиотикограммы, лечение корригируется с учетом чувствительности микроорганизма к антибиотикам. Продолжительность лечения 7 – 10 дней.
• пенициллин флакон по 0,5 -1,0
• бактериемия – 25000-50000ЕД/кг/доза в/в (в течение 15мин);
• менингит – 75000-100000 ЕД/ кг/доза в/в (в течение 30мин);
• СГБ- 200000ЕД /кг/в сутки в/в;
• СГБ менингит – 450000 ЕД/кг/в сутки в/в;
• цефатоксим – 50 мг/кг/доза в/в течение 30 мин. флакон по 0,5;
• ампициллин 50мг/кг;100 мг/кг (сепсис, менингит) медленно в/;
• ванкомицин 15 мг/кг однократно, затем по 10 мг/кг (разовая доза) каждые 12 часов, вводится в растворе глюкозы в течение 1 часа;
• гентамицин 4-5 мг/кг в/в течение 30 мин, через 48 час, ампулы по 2,0 мл – 80,0 мг.
Этиотропная терапия внутриутробной пневмонии
, развившейся на фоне аспирационного синдрома должна включать антибактериальные препараты, ингибирующие анаэробную флору (предпочтение отдается комбинации, включающей «защищенные» аминопенициллины или карбопенемы в виде моно терапии).
При пневмонии, вызванной хламидиями и микоплазмами
, показана внутривенная медленная (в течение 60 мин) инфузия эритромицина из расчёта: разовая доза 5-10 мг, каждые 6 часов.
Перечень дополнительных лекарственных средств (менее 100% вероятности применения):
• раствор натрия хлорида 0,9% -100,0 мл;
• декстроза 10%- 100,0 мл;
• флуканозол – 5-10 мг/кг, в/в.
Медикаментозное лечение, оказываемое на этапе скорой неотложной помощи: не проводится.
Другие виды лечения, оказываемые на амбулаторном уровне: не проводится.
Другие виды, оказываемые на стационарном уровне:
• оксигенотерапия через маску или носовые канюли;
• респираторная терапия – СРАР, ИВЛ;
• перкуссионный (дренажный) массаж.
Другие виды лечения, оказываемые на этапе скорой неотложной помощи: не проводится.
Хирургическое вмешательство
Хирургическое вмешательство, оказываемое в амбулаторных условиях: не проводится.
Хирургическое вмешательство, оказываемое в стационарных условиях:
• при осложнении с развитием плеврита проводят пункцию и дренаж плевральной полости;
• пневмоторакс – активный аспиратор (дренаж по Бюлау).
Профилактические мероприятия:
Первичная профилактика:
• профилактика больничных инфекций, обработка рук до и после контакта с больным, использование одноразового ИМН;
• раннее прикладывание к груди матери;
• профилактическое ведение антибиотиков матерям в родах;
• профилактическое назначение противогрибковых препаратов;
• минимальное проведение инвазивных манипуляций;
• тщательное соблюдение асептики при подготовке растворов для введения;
• совместное пребывание матери и ребенка;
• обучение персонала знаниям инфекционного контроля;
• обучение матерей обработке рук;
• привлечение матери к уходу за ребенком;
• постоянный мониторинг больничных инфекций в отделении.
• поддерживающий уход за ребенком (см протокол «Уход за новорожденным»);
• грудное вскармливание;
• выписка новорожденного при стабильной температуре ребенка (36,5 – 37,5̊ с), хорошем сосательном рефлексе и прибавка в массе тела и отсутствие симптомов интоксикации и дыхательной недостаточности;
• после выписки реабилитация 1 месяц под наблюдением участкового педиатра, врача общей практики, фельдшера, медицинской сестры с соблюдением протокола «Уход за здоровым новорожденным».
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе:
• исчезновение симптомов интоксикации и дыхательной недостаточности;
• отсутствие осложнений (ВАП, БЛД, ретинопатия недоношенных).
Препараты (действующие вещества), применяющиеся при лечении
| Ампициллин (Ampicillin) |
| Бензилпенициллин (Benzylpenicillin) |
| Ванкомицин (Vancomycin) |
| Гентамицин (Gentamicin) |
| Декстроза (Dextrose) |
| Натрия хлорид (Sodium chloride) |
| Флуконазол (Fluconazole) |
| Цефотаксим (Cefotaxime) |
Группы препаратов согласно АТХ, применяющиеся при лечении
(J01) Противомикробные препараты для системного применения
Госпитализация
Показания для госпитализации с указанием типа госпитализации*** (плановая, экстренная):
Показания для экстренной госпитализации:
• интоксикация (вялость, приступы апноэ, бледность, сероватый оттенок окраски кожи, отказ от сосания);
• дыхательные нарушения (учащение дыхания, втяжение уступчивых мест грудной клетки, раздувание крыльев носа, стонущее, кряхтящее дыхание, акроцианоз и разлитой цианоз);
• гемодинамические нарушения (тахикардия, глухость тонов, артериальная гипотония, отечность);
• неврологические нарушения (гипотония, срыгивание, может отмечаться беспокойство, возбуждение).
Показания для плановой госпитализации: не проводится.
Информация
Источники и литература
- Протоколы заседаний Экспертной комиссии по вопросам развития здравоохранения МЗ РК, 2014
- 1. Неонатология. Национальное руководство/ под ред. Акад. РАМН Н.Н. Володина. – М.: ГЭОТАР – Медиа. 2013. – 896 с.
2. Сухих Г.Т., Байбарина Е.Н., Шувалова М.П., Письменская Т.В. Российские тенденции снижения перинатальных потерь с учетом перехода на международные критерии регистрации рождения детей // Акушерство и гинекология, 2013.- № 12.- С.85-89.
3. Рооз Р., Генцель-Боровичени О., Прокитте Г. Неонатология. Практические рекомендации. М.; 2011: 249–307.
4. Jobe A.H. What is RDS in 2012? Early Hum. Dev. 2012; 88(suppl. 2): S 42–4.
5. Горячев А.С., Савин И.А. Основы ИВЛ издание 3-е издание: – М., ООО «МД», 2013. – 258 с.
6. Баранова А.А., Володина Н.Н и др. Рациональная фармакотерапия детских заболеваний в 2 томах. – М., 2007.
7. Овсянников Д.Ю. Система оказания медицинской помощи детям, страдающим бронхолегочной дисплазией. Руководство для практикующих врачей / под ред. Л.Г. Кузьменко. М.: МДВ, 2010. – С. 152.
8. Геппе Н.А., Розинова Н.Н., Волков И.К. и др. Новая рабочая классификация бронхолегочных заболеваний у детей // Доктор. Ру. —2009. —№ 2. —С.7-13.
9. Duke T. Neonatal pneumonia in developing countries // Arch Dis Child Fetal Neonatal Ed. —2005. —V. 5. —Р.90-94.
10. Lorenz J.M. Fluid and electrolyte management of extremely premature newborn / In Columbia Seminar in Salzburg on Neonatology. — May 2002.
11. Черняховский О.Б, Абрамова И.В., Полянчикова О.Л. Внутриутробные инфекции у новорожденных, факторы риска // Российский вестник перинатологии и педиатрии.2009. № 1. С. 80-88.
12. Thomas E. Young, Barry Mangum. Antibiotics in Neofax 2011, p.1-89.
13. Renie JM, editor. Roberton’s textbook of neonatology, 4th ed. Edinburg: Elsevier Churchill Livingstone; 2005.
- 1. Неонатология. Национальное руководство/ под ред. Акад. РАМН Н.Н. Володина. – М.: ГЭОТАР – Медиа. 2013. – 896 с.
Информация
III. ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ВНЕДРЕНИЯ ПРОТОКОЛА
Список разработчиков протокола с указание квалификационных данных:
1. Павловец Лариса Павловна – главный внештатный неонатолог города Астаны, главный врач ГКП на ПХВ «Городская детская больница №1» Управление здравоохранения города Астаны
2. Макалкина Лариса Геннадьевна – Исполняющая обязанности заведующей кафедры клинической фармакологии и фармакотерапии АО «Медицинский университет Астана»
Указание на отсутствие конфликта интересов: нет.
Джаксалыкова Куляш Каликановна – доктор медицинских наук, профессор РГП на ПХВ «Государственный медицинский университет города Семей», заведующая кафедрой интернатуры по педиатрии
Указание условий пересмотра протокола: Пересмотр протокола через 3 года и/или при появлении новых методов диагностики/ лечения с более высоким уровнем доказательности.
Прикреплённые файлы
Мобильное приложение “MedElement”
- Профессиональные медицинские справочники. Стандарты лечения
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Мобильное приложение “MedElement”
- Профессиональные медицинские справочники
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Внимание!
Если вы не являетесь медицинским специалистом:
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях “MedElement (МедЭлемент)”, “Lekar Pro”,
“Dariger Pro”, “Заболевания: справочник терапевта”, не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения “MedElement (МедЭлемент)”, “Lekar Pro”,
“Dariger Pro”, “Заболевания: справочник терапевта” являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или мате?
